尿常规检验在小儿急性阑尾炎诊断中的临床应用价值
2021-06-09孙凤英孙庆贺
孙凤英 孙庆贺
河南遂平县人民医院检验科 遂平 463100
急性阑尾炎是小儿外科临床常见的急腹症之一,腹腔镜阑尾切除术(laparoscopic appendectomy,LA)是治疗急性阑尾炎患儿的首选方式。由于小儿大网膜发育不全,不能起到足够的保护作用,患儿又无法清楚地表述病情,加之起病急、进展快,以及典型症状出现时间较晚等特点,小儿急性阑尾炎的早期诊断困难较大、误诊率和穿孔率较高。因此,提高小儿急性阑尾炎的早期诊断率对获得良好的预后效果具有重要意义[1-2]。本研究通过对76例行LA的急性阑尾炎患儿的临床资料进行分析,以术后病理检查结果为“金标准”,探讨术前尿常规检验在小儿急性阑尾炎诊断中的临床应用价值。
1 资料与方法
1.1一般资料回顾性分析2019-09—2020-06我院行LA的76例急性阑尾炎患儿的临床资料。术前均依据病史、症状,以及患儿对腹部检查的反应做出诊断,并经术后病理学检查确诊。选取38例常规尿检验及38例超声检查。2种检查患儿的基线资料差异无统计学意义(P>0.05),见表1。患儿家长均签署知情同意书。
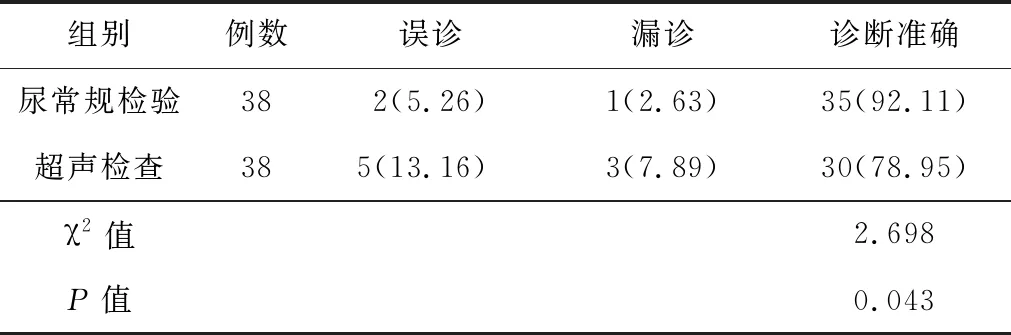
表1 2组诊断准确率比较[n(%)]
表1 2种检查患儿的基线资料比较
1.2检测方法尿常规检验:收集患儿术前新鲜清洁的晨尿10~20 mL装入专用容器中,于30 min内行常规检验[3]。观察尿液颜色、透明度,检测酸碱度、红白细胞、上皮细胞、蛋白质、比重,以及尿糖。如红细胞、白细胞、中性细胞计数显著升高,可拟诊为急性阑尾炎[4]。超声检查:患儿右斜侧卧位,以压痛明显部位为中心,实施多方位超声扫查,获取清晰超声图像。如阑尾形态饱满、黏膜下层增厚且粗糙、壁回声显著增强、阑尾直径>6 mm,即可诊断为急性阑尾炎[4]。以术后病理检查结果为“金标准”, 比较2种检查方法的诊断准确率、误诊率和漏诊率。

2 结果
尿常规检验的误诊率及漏诊率均低于超声检查,诊断准确率显著高于超声检查,差异均有统计学意义(P<0.05)。见表2。
3 讨论
小儿阑尾黏膜下层含有较为丰富的淋巴组织,阑尾动脉是终末动脉,血供相对欠佳,当细菌经血循环至阑尾腔繁殖,或异物造成阑尾腔梗阻出现血循环障碍时,均可导致急性阑尾炎发生。超声检查属于无创检查,操作简单、方便;小儿腹壁相对较薄,借助超声检查能够获取清晰的图像,进一步提高了急性阑尾炎的诊断与鉴别诊断的准确率。但由于小儿胃肠道尚未完全发育,胃肠道内积气较多,可增加较深处阑尾的显示难度;同时受到疼痛的影响,患儿在检查过程中配合较差。均可对诊断及鉴别诊断的结果产生影响。文献报道,尿常规在诊断小儿急性阑尾炎方面具有操作简单易行、准确率和敏感性高等优点[5],可与其他引起腹部疼痛的疾病进行鉴别诊断,避免延误治疗而导致的病情进一步恶化现象。其原因为:急性阑尾炎患儿的阑尾尖端多指向输尿管、膀胱,当输尿管、膀胱受到发炎的阑尾刺激时,尿液中可出现白细胞、少量红细胞、蛋白等。这与右侧输尿管结石患者尿中的红细胞数非常多,急性肾炎尿液中红细胞大部分会出现畸变显著不同。因此,提高了尿常规检验对小儿急性阑尾炎诊断的准确性,且敏感度更高。此外,尿液检测成本相对其他检测方法费用更为低廉,能够减轻患儿家庭的治疗负担,节约医疗成本,更适合在基层医院广泛开展。
本次研究结果显示:尿常规检验的误诊率及漏诊率均低于超声检查,诊断准确率显著高于超声检查,差异均有统计学意义。充分表明了术前尿常规检验对于诊断小儿急性阑尾炎的临床价值。需要注意的是:(1)尿常规检验时应使用医院统一、清洁且干燥的一次性尿杯,待患儿尿液标本留取成功后需尽早送检,确保新鲜、干净,避免待检时间过长受外界因素影响而出现管型破坏,细菌滋生等现象,从而影响诊断准确率[6]。(2)小儿急性阑尾炎的发生是多种因素共同作用的结果,不同类型、不同发展阶段的阑尾炎表现亦有较大的差异性。因此,在临床实践中须对患儿进行规范、系统的体格检查和病史采集,并根据实际情况联合使用尿常规、血常规,以及超声、CT、血清学、药敏试验等检测手段[7-10],以有效提高临床的诊断准确率,为早期实施手术和合理选用抗菌药物等提供更为客观的依据。
