探讨婴儿期先天性肥厚性幽门狭窄的超声诊断应用价值
2021-06-06董淑艳
董淑艳
(清河县中心医院,河北 清河)
0 引言
先天性肥厚性幽门狭窄是婴幼儿时期常见的病症,患儿通常情况下含剧烈呕吐或营养不良等现象,通过对其腹部进行触摸能够触及肿块[1]。而先天性肥厚性幽门狭窄的病症检查也较为困难,临床检查方式多采用包块检查、X 线检查或造影检查等方式,但均未能获得良好的诊断效果,但由于自身存在一定的限制或者创伤性,会对患儿引起不良反应或者其他预后影响,因此无法广泛应用于患儿病症的检测[2]。医疗技术的不断进步也促使了病症检测设备的更新,超声检测的应用也逐渐作用于各项临床病症的检测过程中,而对于婴儿期先天性肥厚性幽门狭窄的应用也具有一定优势,不仅能够对患儿的幽门长度和肌层厚度进行准确的检测,同时能够对其胃部扩张的情况以及蠕动情况进行检测[3]。现通过选取500 例为婴儿期先天性肥厚性幽门狭窄患儿进行研究,为探究婴儿期先天性肥厚性幽门狭窄的超声诊断应用价值,有以下报告。
1 资料与方法
1.1 一般资料
经相关部门批准,选取我院2019 年1 月至2020 年1 月收治的500 例婴儿期先天性肥厚性幽门狭窄患儿进行研究,采用不同的检测方式进行随机数表分组,分为对照组和观察组,每组250 例,其中对照组男性152 例,女性98 例,日龄2~14 d,平均(7.38±2.64)d,观察组男性145 例,女性105 例,日龄3~11 d,平均日龄(7.23±2.26)d。对比患儿各项一般资料均无统计学意义(P>0.05),具有可比性。
纳入标准:①所有患儿均先天性肥厚性幽门狭窄的相关诊断标准;②无其他严重的肝、肾功能障碍及感染现象;③患儿均含剧烈程度呕吐以及消瘦情况[4];④检测均在家属知情条件下参与,并签署知情同意书。
排除标准:①结合其他严重的肝、肾功能障碍及感染现象者;②对超声检测不适者。
1.2 方法
对照组患儿采用术中检查方式进行幽门前肌层厚度、幽门管直径以及幽门管长度。
观察组患儿采用超声检测进行幽门前肌层厚度、幽门管直径以及幽门管长度检测,使用LOGIQE9,SonoSite。患儿在进行检测前4~5 h 禁食。在检测时保持患儿仰卧位,通过使用高频率探头对患儿的腹部行纵切扫描,观察患儿胃部以及胆囊的情况。然后将探头沿胃体部分向右转移至幽门处进行探查,其中注重包块的检测。随后采用高频率探头对患儿的幽门前肌层厚度、幽门管直径以及幽门管长度进行检查并记录,在数据测量的过程中,采用停帧测量方式进行,于超声图像显示为腊肠样幽门部长轴图像或幽门部横断面“靶环”样时进行。随后保持患儿正常的进食,于4 h 后对患儿出现的潴留物情况进行观察,并指导饮用葡萄糖水观察患儿胃部的蠕动情况,观察食物是否能正常通过幽门管[5]。
患儿在接受检查时,躁动不安可给予部分镇静措施;胃部存在潴留物或气体较多的患儿需优先进行胃部减压;超声检测受影响的患儿可以通过对其胃管注入适量的生理盐水,同时做好声学造影,完成后对其进行检测[6]。
1.3 观察指标
观察两组患儿的检测结果,包含幽门前肌层厚度、幽门管直径以及幽门管长度对比。相关诊断标准:幽门前肌层>4 mm;幽门管直径>10 mm;幽门管长度>15 mm。其中有两项及以下则为正常,三项即可确认为先天性肥厚性幽门狭窄。
观察超声诊断组的检测准确率。通过超声检测完成病症的检测结果,随后对其进行数据核算,核算方法:准确率=(真阳性人数+真阴性人数)/总人数×100%。
1.4 统计学方法
应用统计学软件SPSS 18.0 对资料进行分析处理,计量资料以()表示,计数资料以(%)表示,分别应用t、χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿的检测结果对比
观察两组患儿的检测结果,观察组患儿的幽门前肌层厚度、幽门管直径与对照组患儿对比无统计学意义(P>0.05),观察组患儿的幽门管长度短于对照组患儿(P<0.05),数据对比差异明显具有统计学意义,详情见表1
表1 两组患儿的检测结果对比(,mm)
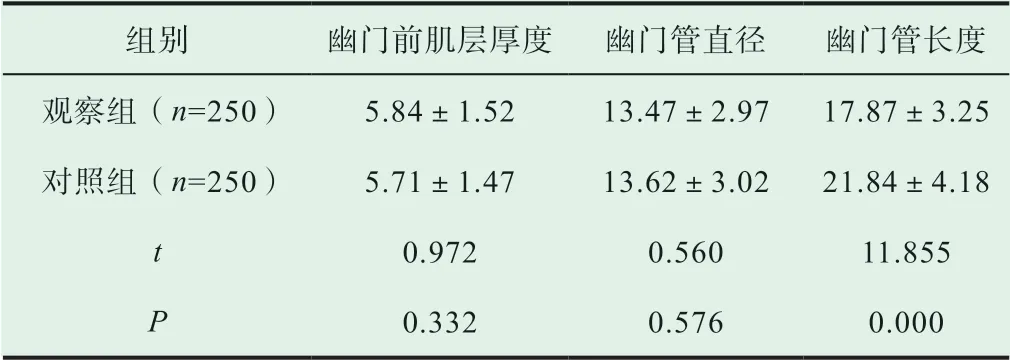
表1 两组患儿的检测结果对比(,mm)
2.2 观察组的检测准确率
观察两组患儿的检测结果,超声诊断的准确率为96.00%,阴性率和阳性率见表2。

表2 观察组的检测准确率(n)
3 讨论
先天性肥厚性幽门狭窄作为临床常见的外科病症之一,婴幼儿的患病率较高,属于新生儿消化系统畸形病症,其主要产生的原因在于幽门环形肌肥厚,患病的婴幼儿中普遍男性多于女性,在临床的诊断中,可以根据患儿腹部的包块进行初步的诊断,随后对其进行确诊治疗即可达到治疗的效果,但由于患儿在检查的过程中可能忽略腹部包块的出现,造成漏诊现象,因此在检查的过程中可以通过辅助仪器进行病症的确诊。临床病症的诊断中,可以采用X 线造影等方式对患儿的病症进行确诊,同时病症的准确率较高,但由于X线造影可能会对患儿造成创伤,患儿可能产生吸入性肺炎现象,因此无法广泛应用于临床诊断。随着超声技术的使用,对于婴儿期先天性肥厚性幽门狭窄的检测技术也逐渐提升,有效提高了先天性肥厚性幽门狭窄的检出率。超声的使用不仅能够通过有效的穿透性对患儿进行检测,同时深度的控制能够进一步确认患儿的病灶位置、范围等情况,能够获得良好的使用效果,高频探头的使用则在此基础上获得了更佳的使用效果,其探测深度浅、画面的分辨率高,能够在对患儿的检测中获取最佳的效果,对于婴儿期的人群来讲,由于腹壁较薄,高频探头能够极大程度显示其幽门的病变情况,为病症的诊断奠定准确的数据支持[7]。本次采用超声诊断,对比术中检测方式,其校测准确率为96.00%,证实了超声检测对于病症检测的准确性,无创的检查方式能够极大程度运用于患儿的病症检测,不会因术中检测产生过多的经济压力或并发症,对改善患儿预后、减轻家庭经济压力具有重要作用。
本文通过选取500 例开婴儿期先天性肥厚性幽门狭窄患儿进行研究并得出结果:观察组患儿的幽门前肌层厚度、幽门管直径对比对照组患儿无统计学意义(P>0.05);观察组患儿的幽门管长度检测低于对照组患儿(P<0.05);数据对比具有统计学意义;超声检测的准确性为96.00%,具有较高的应用价值。由此可见,通过超声检测,较术中检测对比能够保持较高的数据准确性,两组的数据对比观察组患儿的幽门长度明显低于对照组,其原因可能在于超声检测通常只显示胃内容物的通过受限、管腔呈线状、胃腔增大或存在潴留物表现时,无法作为幽门梗阻的依据,只能将其判断为幽门肥厚延长,而对于幽门狭窄的判断仅仅是探查内容物是否能正常通过,因此在其他两方面数据对比无明显的差距[8]。由此体现了超声诊断的使用性。
综上所述,通过采用超声诊断对婴儿期先天性肥厚性幽门狭窄患儿进行检测,对比常规术中检测具有同种检测效果,且检测的准确性较高,两种方式对比,超声检测的无创性更具优势,值得广泛的推广和使用。
