胸腰椎转移瘤后路减压固定联合病椎骨水泥成形的短期疗效
2021-05-25吴学元郝崔培靳占奎常彦海孙正明刘时璋易智
吴学元,郝崔培,靳占奎,常彦海,孙正明,刘时璋,易智
(陕西省人民医院,陕西 西安 710068)
脊柱是原发性肿瘤骨转移最常见的部位,尸体检验发现30%~70%癌症患者存在脊柱转移[1]。脊柱转移瘤可导致患者出现脊柱的剧烈疼痛[2],当肿瘤组织突破椎管压迫临近的脊髓或马尾神经,可出现神经刺激症状,甚至出现大小便功能异常、截瘫,严重影响了患者的生存期及生活质量。与传统的放疗、化疗等保守治疗相比,脊柱转移瘤外科治疗可以有效地缓解疼痛、重建及维持脊柱稳定性、解除对脊髓或神经的压迫、恢复神经功能、更好地控制局部肿瘤病灶、协助确定诊断以及延长预计生存时间[3-4]。胸腰椎肿瘤切除可解除肿瘤对脊髓及神经的压迫,但易进一步引起脊柱不稳。后路椎弓根螺钉内固定是常用的重建脊柱稳定性的手术方式[5]。经皮椎体成形术(percutaneous vertebroplasty,PVP)在椎体骨质疏松性压缩性骨折及肿瘤治疗过程中,具有迅速止痛、有效恢复脊柱稳定性的优势[6]。回顾性分析本院自2017年8月至2019年12月,采用后路姑息性椎板减压椎弓根螺钉内固定联合椎体骨水泥成形术治疗胸腰椎转移瘤21例,疗效满意,现总结报告如下。
1 资料与方法
1.1 纳入及排除标准 纳入标准:(1)结合临床、影像学及病理组织学检查证实为脊柱转移瘤;(2)主要病变椎体位于胸椎、腰椎或胸腰段,影像学证实存在脊髓、神经压迫,根据核磁共振T2加权像上硬膜外肿瘤对脊髓压迫程度[7](epidural spinal cord compression,ESCC)为2级以上;(3)神经压迫症状或疼痛严重影响生活质量,经保守治疗无法缓解;(4)Tokuhashi修正评分[8]<12分,预计生存期在1年以内;(5)脊柱肿瘤不稳定评分(spinal instability neoplastic score,SINS)[9]>7分。排除标准:(1)住院资料不全;(2)脊柱原发肿瘤;(3)预期生存期较短,不耐受开放手术;(4)合并严重的心脑血管等疾病。
1.2 一般资料 选取2017年8月至2019年12月于本院进行治疗的21例胸腰椎转移肿瘤患者为研究对象,其中男9例,女12例;年龄45~76岁,平均(58.8±7.84)岁。21例患者伴有不同程度的神经系统症状,引起神经支配区域的感觉异常、下肢疼痛、肌力下降;2例患者存在大小便功能障碍。术前神经功能Frankel分级:A级2例,B级3例,C级6例,D级6例,E级4例。
疾病类型:在21例转移性脊柱肿瘤患者中,包括肺癌转移患者6例,胃癌转移患者2例,结肠癌转移患者1例,肝癌转移患者3例,乳腺癌转移患者2例,肾癌转移患者1例,膀胱癌转移患者2例,前列腺癌转移患者1例,甲状腺癌转移患者1例,食管癌转移患者1例,不明来源肿瘤转移患者1例(为低分化神经内分泌肿瘤);胸椎肿瘤13例,腰椎肿瘤3例,胸腰段肿瘤5例。
1.3 手术方法
1.3.1 术前评估 所有病例术前患椎行正侧位X线片、CT、MRI检查(包括增强MRI、抑脂相)及全身骨扫描检查,评估椎体骨质破坏程度、肿瘤侵犯椎管情况,以及有无其他部位的转移。高龄患者(>55岁)行双能X线骨密度检查,评估脊柱是否存在骨质疏松情况。全面评估患者的全身情况,对合并内科基础疾病的患者进行必要的治疗。
1.3.2 手术步骤 全麻成功后,俯卧位,腹部悬空。以肿瘤为中心常规后正中纵切口,依次切开皮肤、皮下组织、深筋膜。剥离椎旁肌,显露脊柱肿瘤节段的临近正常椎体的棘突、椎板,暴露关节突关节,于病椎上下正常椎体先植入椎弓根螺钉。骨质疏松患者在活动度相对较大的节段植入骨水泥螺钉,如腰段及胸腰段。调制骨水泥,当其至面团前期时将其通过骨水泥钉螺钉注入椎体内,每个椎体注入骨水泥量1.5~2.0 mL,在C型臂X线机监视下观察骨水泥在椎体内的弥散情况。
根据术前评估肿瘤侵犯范围,对病变节段椎管减压,咬除椎板及关节突,保护脊髓或马尾神经,刮除突入椎管内的肿瘤组织,使脊髓或神经彻底减压。咬除病变椎体的椎弓根,刮除部分椎体内肿瘤病灶。显露病椎的椎弓根处或椎体后缘,将PVP系统的骨水泥通道插入病椎至椎体前、中1/3。经通道将“拉丝期”的骨水泥注入椎体内,在透视下观察骨水泥在病椎的弥散情况,如无渗漏则注入尽量多骨水泥;如骨水泥向椎管内渗漏,则在骨水泥发热凝固之前,在保护好脊髓或神经根的前提下,用神经剥离子将渗漏至椎管内的骨水泥轻轻刮除,以免烧灼及压迫神经及脊髓。术中取病灶组织留送病理检查。在两侧椎弓根螺钉的钉尾安装预弯的连接棒,螺帽锁紧,安装横连。创面止血,放置引流管,缝合伤口。
1.4 术后处理 术后常规应用抗生素3~5 d,应用脱水药、激素及营养神经药物治疗,引流管引流量<50 mL/d后予以拔除。卧床2~5 d后根据情况在支具保护下离床活动并进行功能锻炼。如无禁忌证,卧床期间在术后24 h开始皮下注射低分子肝素钙5 000 IU预防下肢深静脉血栓形成。
1.5 评价方法 分别于术前1 d、术后1周及末次随访时评价患者胸腰背部疼痛视觉模拟评分(visual analogue scale,VAS)及Oswestry功能障碍指数(Oswestry disability index,ODI);观察骨水泥向椎体外渗漏情况及对神经功能是否有影响,评估该术式的安全性。术后1周、末次随访时拍片复查,了解椎弓根螺钉周围有无透亮区,螺钉有无松动、脱出、断裂,骨水泥有无移位等发生。
2 结 果
21例患者均顺利完成手术,术中出血量350~1 200 mL,平均为(540±210)mL;手术时间为140~360 min,平均为(230±60)min。所有患者椎弓根螺钉植入成功,无脊髓、神经损伤。经双能X线骨密度检查,9例患者存在脊柱骨质疏松,其中6例行骨水泥螺钉固定(共30枚),骨水泥注射过程中,无骨水泥渗漏的发生。肿瘤侵犯的病椎均行骨水泥注入治疗,注射量每个椎体4~6 mL,出现骨水泥渗漏7例,共8个部位。其中3个渗漏至椎体前缘,2个渗漏至椎间隙,均未做处理;3个渗漏至椎管内,直视下直接去除渗漏的骨水泥。术中无放热效应及毒性反应引起的并发症的发生。术中并发硬膜破裂致脑脊液漏1例,予硬膜修补,术后第8天内拔除引流管。术中无血管损伤、脊髓损伤、神经根牵拉伤并发症发生,所有患者术后切口均I期愈合,无感染、无胸腔积液、心血管事件及肺栓塞发生。
出院后根据病理诊断结果,均建议患者到肿瘤内科行局部放疗或化疗。所有患者获得随访,随访时间6~12个月,平均(9.0±1.5)个月,随访中椎弓根螺钉固定牢固,无松动、断裂或拔出,30枚骨水泥的椎弓根螺钉无松动、拔出、骨水泥移位等并发症。所有椎体强化的骨水泥位置良好,无移位、松动等并发症。所有患者术后神经功能均获得改善,Frankel分级:A级0例,B级1例,C级2例,D级4例,E级14例(见表1)。术前2例存在大小便功能障碍的患者均恢复。肿瘤局部复发4例,其中1例为低分化神经内分泌肿瘤,术后8个月后复发,Frankel分级为B级,未再次手术;另外3例有神经根压迫症状,继续行局部放疗或化疗。术后胸腰背痛VAS评分、ODI与术前相比明显改善,差异均有统计学意义(P<0.05,见表2)。
典型病例一为68岁男性患者,肺鳞癌胸椎转移。术前主要症状为胸背部疼痛、伴双下肢麻木、无力,Frankel分级D级。ESCC为2级,改良Tokuhashi评分5分,SINS评分8分。术中行后路姑息性椎板减压,减压范围为T7~9椎板,椎弓根螺钉内固定。术中经T9椎弓根穿刺,注入足量骨水泥,使骨水泥弥漫整个椎体。术后患者疼痛明显缓解,神经功能升至Frankel分级E级。术后X线片示椎弓根钉棒系统位置良好,T9椎体骨水泥填充满意,无渗漏(见图1~4)。
典型病例二为57岁女性患者,胸腰段肿瘤(低分化神经内分泌肿瘤,不明原发灶)。术前胸腰背部疼痛,双下肢感觉、运动障碍,Frankel分级A级。ESCC为3级,改良Tokuhashi评分7分,SINS评分9分。术前磁共振示T11~L1椎管内占位病变,T12椎体弥漫性高信号,横断面示脊髓明显受压。术中T11~L1后路姑息性椎板减压,椎弓根螺钉内固定,T12椎体注入足量骨水泥。术后正侧位X线片示钉棒位置良好,椎管减压充分,T12椎体骨水泥位置良好,无渗漏。术后神经功能恢复至Frankel分级D级。8个月后随访,肿瘤复发,Frankel分级B级(见图5~7)。
3 讨 论
3.1 术式适应证选择 脊柱转移瘤的外科手术治疗方式多种多样,包括开放性手术如全脊椎整块切除术(total enbloc spondylectomy,TES)、部分椎体整块切除术、经瘤病变切除术、姑息减压术以及微创手术[10]。对具有手术指征的脊柱转移瘤患者应积极考虑外科手术干预治疗[11]。对于脊柱转移瘤外科治疗决策的选择,需根据患者的预期生存时间、手术疗效及生活质量综合考虑。术前可采用改良Tokuhashi评分预计患者生存期,并以此选择相应的手术方式。改良Tokuhashi评分<12分,预期生存期6~12个月,建议行姑息手术如减压术。根据此评分系统,本组患者预计生存期均在1年以内,故采用了后路姑息性椎板切除扩大减压手术。
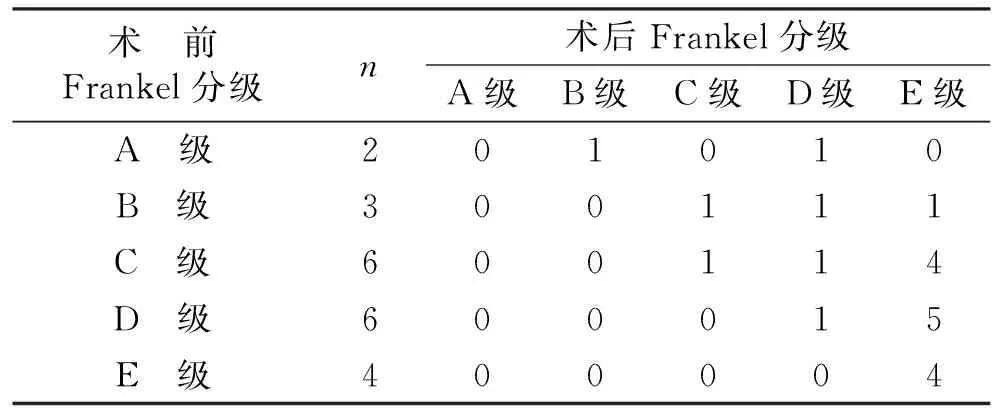
表1 21例患者手术前后Frankel分级情况(例)
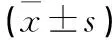
表2 21例患者手术前后各项指标比较
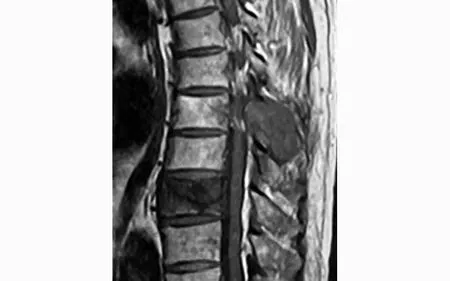
图1 术前MRI T1加权像示T9椎体及T6~7椎板均有肿瘤浸润

图2 术中行T7~9椎板减压、肿瘤切除后大体照 图3 术中透视下椎体内注入骨水泥 图4 术后X线片示钉棒及骨水泥位置良好
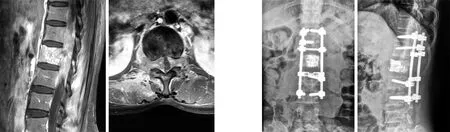
图5 术前矢状面及横断面增强MRI示脊髓明显受压 图6 术后X线片示钉棒及骨水泥位置良好
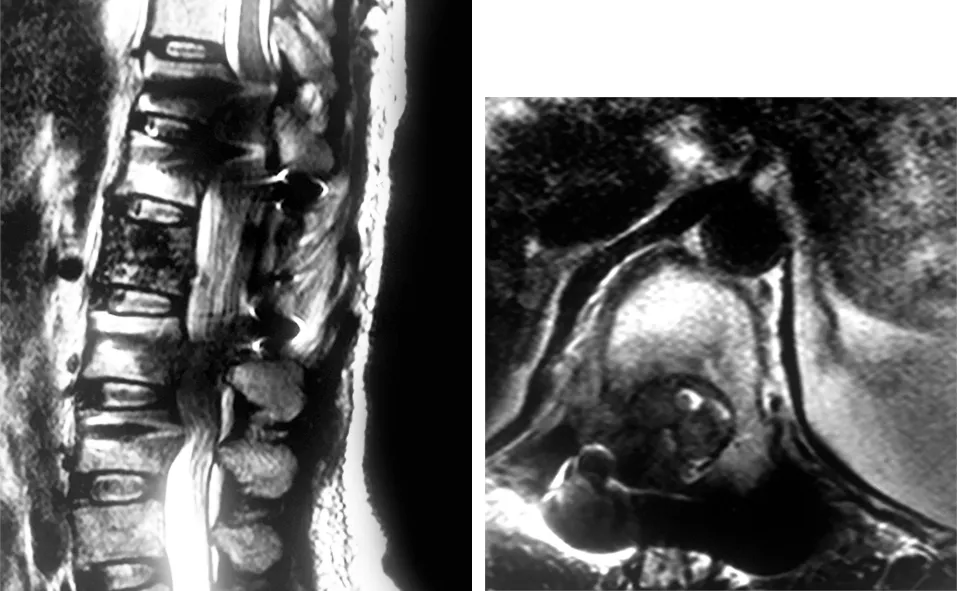
图7 8个月后复查MRI示肿瘤复发,脊髓再次受压
对于脊髓受压程度的评估,一般采用ESCC分级。Laufer等[7]认为,脊柱稳定的情况下,1b级以下(未压迫脊髓)患者可以单纯行放射治疗;对于2级以上患者,需要进行手术减压治疗。本组患者影像学资料均有脊髓或硬膜内马尾神经受压,ESCC为2级以上,即为肿瘤压迫脊髓但可见脑脊液(2级)或压迫脊髓且脑脊液不可见(3级)。术中行扩大椎板减压后,咬除病变椎体的椎弓根,刮除部分椎体内肿瘤病灶,游离出受压的神经根及脊髓,可以极大地缓解症状。
对于椎体内残留的肿瘤组织,病椎椎体内注入聚甲基丙烯酸甲酯行骨水泥强化技术。骨水泥聚合反应产生的高热可破坏椎体感觉末梢,能缓解肿瘤溶骨性破坏引起的局部疼痛。同时,骨水泥可固定病椎的显微骨折,强化椎体,为病椎提供良好的力学稳定,缓解机械性疼痛[12-13]。笔者在椎板减压、切除肿瘤组织后,直视下经病椎椎弓根或椎体后壁穿刺,注入骨水泥。在C型臂的监视下,骨水泥量尽可能弥散至整个椎体,以获得最大的填充效果及止痛作用;若骨水泥渗漏至椎管内,直视下即刻将其去除,避免相关并发症的发生。本组患者平均患椎注射骨水泥量约5 mL,有3例患者骨水泥渗漏至向椎管前缘,直视下取出后术中无放热效应及毒性反应引起的并发症的发生。
术前通过SINS评估,了解胸腰椎转移瘤的脊柱机械稳定性。SINS 7~12分为潜在不稳定,13~18分为不稳定。脊柱不稳是转移瘤患者手术及内固定的指征。本组患者SINS均>7分,椎板扩大减压刮除椎管内肿瘤,使后柱结构受到破坏,引起脊柱的进一步不稳。因此,通过椎弓根钉棒内固定联合椎体成形,既达到了后路的坚强固定,又达到了前路椎体的完整及稳定,有效缓解了患者的疼痛。
3.2 术式有效性及安全性 本研究21例有手术指征且符合以上评分的胸腰椎转移瘤患者,均行姑息性切除减压内固定联合骨水泥填充。患者术后1周及末次随访VAS、ODI与术前相比有明显下降,差异有统计学意义(P<0.05),说明该术式具有快速止痛、改善患者生活质量的特点。而末次随访时VAS和ODI与术后相比,差异无统计学意义(P>0.05),提示该术式能较为持久地缓解疼痛症状和改善患者功能障碍。本组因脊髓或神经受压存在感觉、运动功能异常的患者,术后肿瘤压迫神经根引起的放射痛明显减轻,且神经功能逐渐恢复,Frankle分级均有所改善。
陈农等[14]报道40例胸腰椎恶性肿瘤患者,TES及分块切除手术时间及出血量分别为(7.34±0.48)h、(5.87±0.54)h及(2 705.35±684.54)mL、(1 678.65±398.29)mL,而随访期间有钛网下陷、移位及骨水泥移位的存在。本组平均手术时间为(230±60)min,平均出血量为(540±210)mL,与TES及分块切除相比,平均手术时间及出血量明显减少。末次随访X线片显示,未见椎体植入螺钉松动、脱出、断裂等发生,也无骨水泥的移位,表明该手术方式操作简单,创伤小、手术时间短,术中及术后并发症少。
3.3 术式优缺点 TES可做到脊柱肿瘤的广泛切除或边缘切除,提高了脊柱肿瘤的局部治愈率和患者的生存率。陈志达等[15]报道41例原脊椎整块切除术治疗原发性胸腰椎肿瘤的疗效,随访(42.0±7.1)个月,复发率为4.9%(2例)。TES其适应证窄,一般为胸、腰椎单节段的转移瘤,原发灶控制良好、恶性程度较低,且不伴有重要脏器转移,预期生存期较长者[16-17]。但TES技术手术难度大,术中出血多,手术风险较大,并发症多[18]。分离手术是在后方椎板扩大减压的基础上,将硬脊膜前方的后纵韧带及部分椎体后壁切除后,使脊髓周围存在5~8 mm的安全间隙。分离手术同样不追求肿瘤的完全切除,但配合体部立体定向放疗后,可安全有效地取得肿瘤长期局部控制的效果[19-20]。但对于血供丰富的肿瘤,如甲状腺癌、肝癌、肾癌等,在进行椎体后壁切除过程中,可能有大量的出血。与TES技术及分离手术相比,姑息性后路椎板切除扩大减压骨水泥内固定术手术难度小,术中及术后并发症少,能较快的改善晚期脊柱转移瘤患者的生存质量。但因局部肿瘤清除不彻底,术后复发率较高。本研究中,肿瘤局部复发4例,其中1例术后8个月即出现了脊髓再次受压。局部复发除了与手术方式有关外,可能与脊柱转移瘤患者病椎的数量、肿瘤形状、内脏转移以及有无正规放、化疗等有一定关系[21]。
本研究的不足:属于回顾性分析,存在一定偏倚;病例数较少,还需要增加样本量;患者的生命周期短,随访时间短,疾病迅速进展带来的高病死率可能掩盖手术的优点和缺陷。
综上所述,笔者选择姑息性后路椎板切除扩大减压骨水泥内固定术治疗胸腰椎转移瘤,适用于胸腰背部疼痛或/和脊髓、神经刺激症状,影像学证实肿瘤突破椎管,造成脊髓、神经压迫(ESCC为2级以上),预计生存期在12个月内(改良Tokuhashi评分<12分),术前脊柱明显机械性潜在不稳或不稳(SINS>7分)的患者。该术式能够缓解疼痛、改善功能障碍、而且治疗效果较为持久,能显著提高晚期肿瘤患者的生存质量,获得满意的短期疗效。
