应用HHHFNC预防新生儿拔管失败的临床研究
2021-05-25陈丽萍晏长红
陶 荔 陈丽萍 晏长红
江西省儿童医院新生儿科,江西南昌 330000
对于行气管插管机械通气的新生儿而言,特别是早产儿应及早拔除导管,从而降低慢性肺部疾病和感染、肺气漏和局部组织受损等的发生率[1]。然而早拔管易出现拔管失败,使患儿出现不稳定情况,提高局部受损发生率。拔管后应用无创辅助通气,能减少重新插管及抑制呼吸衰竭的发生,防止病情不稳定[2]。对于拔管失败的预防,经鼻持续气道正压(NCPAP)是现下常用方法,但此方法的应用也存在局限,如引发患者腹胀、鼻部受损等。对此,临床另寻一种更为有效的无创辅助通气方法。加温湿化高流量鼻导管通气(HHHFNC) 属于新型无创辅助呼吸手段,可以作为NCPAP 的过渡,目前在一些西方国家已普遍用于新生儿重症监护病房中[3-4]。本研究主要通过对比撤机后随机应用HHHFNC 和NCPAP 两种不同的无创辅助通气的有效性,为临床治疗提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料
选取江西省儿童医院2016年6月~2019年6月新生儿重症监护病房接收的211 例应用气管插管后需无创辅助通气患儿为研究对象,按照随机数字表法分为NCPAP 组(n=102)和HHHFNC 组(n=109)。HHHFNC 组中,男61 例,女48 例,平均胎龄(32.13±2.18)周,平均日龄(11.22±3.59)d,平均出生体重(1408.63±365.14)g。NCPAP 组中,男57 例,女45 例,平均胎龄(31.76±2.33)周,平均日龄(12.00±2.81)d,平均出生体重(1415.63±335.14)g。纳入标准:入住NICU呼吸机辅助通气准备拔管需无创辅助通气患儿,不限出生体重及胎龄。排除标准:①伴唇腭裂、下颌面骨发育不全和Robin 综合征等先天性呼吸道畸形患儿;②需要外科治疗的先天畸形,如腹裂、食道闭锁和先天性膈疝等;③严重先天性心脏病者。本研究经医院医学伦理委员会审核批准,且获得家属知情同意。
1.2 方法
NCPAP 组:在不引起患儿鼻腔不适的前提下,NCPAP 选择适宜的鼻塞防止漏气。设定NCPAP 流量使6~10 L/min,设定的呼气末气道正压和拔管前相似,根据NCPAP 对参数适当调节。在NCPAO 组中,下降呼吸机参数流量至3~5 L/min,吸入氧气浓度(FiO2)≤25%,呼气末正压(PEEP)<3 cmH2O,可撤机。
HHHFNC 组:在不引起患儿鼻腔不适的前提下,对于HHHFNC 的选择尽量首选孔径最大的鼻导管。参数设置:相比拔管前FiO2可增加5%~10%;根据患儿体重情况选择起始流量:若患儿体重<2000 g,流量设为3~6 L/min;患儿体重在2000~<3000 g,流量设为4~7 L/min;患儿体重≥3000 g,流量设为5~8 L/min。若有下述情况出现需上调流量1 L/min:FiO2上调幅度≥10%;三凹征或呼吸窘迫较前加剧;相比纳入时,二氧化碳分压(PCO2)增加10 mmHg;胸片检查发现肺膨胀不良。若有下述情况出现需下调流量0.5~1 L/min:①PCO2在容许上线水平或正常水平,即40~60 mmHg;②FiO2≤30%情况下维持血氧饱和度在88%~95%的预期范围;③胸片检查发现肺扩张良好;④未有显著呼吸窘迫情况出现。在HHHFNC 组中,下降呼吸机参数流量至2 L/min,FiO2≤25%,可撤机。
1.3 观察指标及评价标准
比较两组患儿的呼吸参数[包括拔管前平均气道压(MAP)和有创呼吸机应用时间、拔管前FiO2浓度和总用氧天数]、拔管失败率以及两组患儿的不良事件(包括医院感染率、慢性肺疾病发生率)与并发症(包括腹胀、鼻部损伤)发生情况。撤机失败再次插管实施有创呼吸机的标准[5]:①自主呼吸≤20 次/min,呼吸暂停频繁出现;②呼吸困难加剧或无缓解;③严重呼吸性酸中毒;④休克或心率≤60 次/min。拔管失败标准:把关后48 h 内再插管或是拔管后48 h 内死亡。
1.4 统计学方法
采用SPSS 17.0 统计学软件进行数据分析,符合正态分布的计量资料用均数±标准差(±s)表示,两组间比较采用t检验,不符合正态分布者转换为正态分布后行统计学分析;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组呼吸参数、拔管失败情况的比较
两组患儿拔管前MAP 和有创呼吸机应用时间、拔管前FiO2浓度比较,差异无统计学意义(P>0.05);HHHFNC 组总用氧天数短于NCPAP 组,差异无统计学意义(P<0.05);两组拔管失败率比较,差异无统计学意义(P>0.05)(表1)。
2.2 两组不良事件及并发症发生情况的比较
HHHFNC 组患儿不良事件(医院感染、慢性肺疾病)和并发症(腹胀、鼻部损伤)发生率均低于NCPAP组,差异有统计学意义(P<0.05)(表2)。
3 讨论
通常行呼吸机辅助通气与气管插管的新生儿多伴有新生儿呼吸窘迫综合征、重症肺部感染和先天性气道发育异常等情况[6-7],虽然及早拔管能使慢性肺疾病和感染、肺气漏和局部组织受损情况发生降低,但也存在局限性,易发生拔管失败情况,导致局部受损情况更多,或患儿不稳定[8-9]。拔管后应用无创呼吸机能避免重新插管与呼吸衰竭发生,能稳定病情。就现下而言,在NICU 中应用最多的为NCPAP,其属于一种无创辅助通气模式,能够有效预防拔管撤机失败[10-11],但随着近几年医疗研究的深入发现,此通气模式的实施易引发并发症发生,如气漏和鼻损伤、头部塑性和胀气等,降低治疗效果[12-13]。对此,临床应另寻一种更为有效安全的辅助通气方法。HHHFNC 属于新型呼吸道支持模式,其原理是应用高流量的气体产生气道正压在吸气时鼻咽部不需要扩张,使吸气阻力下降,避免了对该阻力克服所需的呼吸功,能够扩张喉头口径与颏舌肌,降低阻塞性与混合性呼吸暂停发生[14];通过将气体温湿化,能够改善肺的气传导性与顺应性,气道上皮细胞在此状态下能够处于最佳黏液纤毛转运状态,而且能够保持气道内分泌物良好的水化状态,方便咳出与吸出,对感染控制具有重要作用[15-16]。本研究结果显示,相比NCPAP,HHHFNC 的应用更有助于缩短患儿总用氧时间,同时还能够预防拔管失败情况发生。因为HHHFNC 的实施能有效降低患儿不适感,进而能对新生儿拔管失败发生起到预防作用。因为HHHFNC 的鼻导管无需密闭,其管外径仅为鼻孔直径的1/3 即能产生通气效果,能使通气舒适度提升,而且HHHFNC 方式不只是依靠高气流形成气道正压发挥作用,加温湿化系统能高度湿化患儿吸入的气体且加温至与体温相似,进而能起到降低代谢消耗及呼吸做功作用。此外,将加温湿化气体吸入,能增加纤毛活性,降低分泌物黏稠度,可以抑制寒冷诱导的支气管痉挛,使呼吸道黏膜水肿减轻,把拔管后上呼吸道功能改善。有研究指出[17],选取无创辅助呼吸新生儿432 例为对象,包括拔管后需无创辅助呼吸者和无创辅助通气作为首选通气模式,从结果中发现,在婴儿≥28 周时,HHHFNC 在预防拔管失败或作为首选通气模式预防插管方面的安全性及有效性均和NCPAP 相似,但对二者进行比较则发现,HHHFNC 的预防效果更高。在本研究中,相比NCPAP,应用HHHFNC更能减少不良事件及并发症的发生,说明HHHFNC能减轻患儿鼻中隔受损的发生,易于被患儿接受。
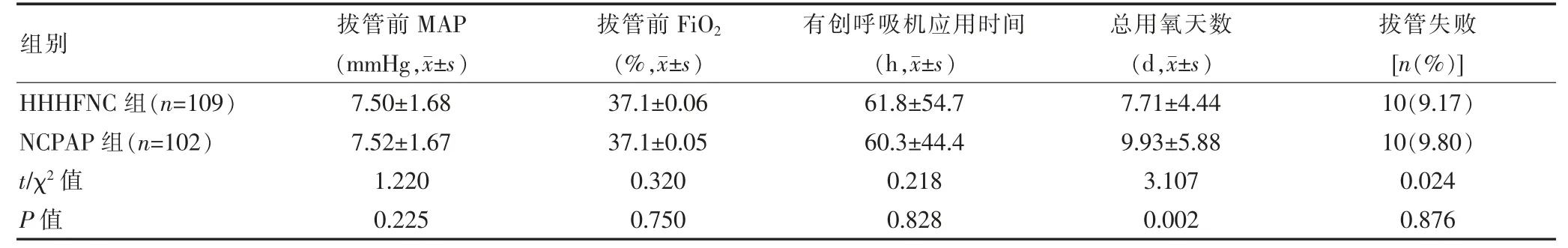
表1 两组呼吸参数、拔管失败情况的比较
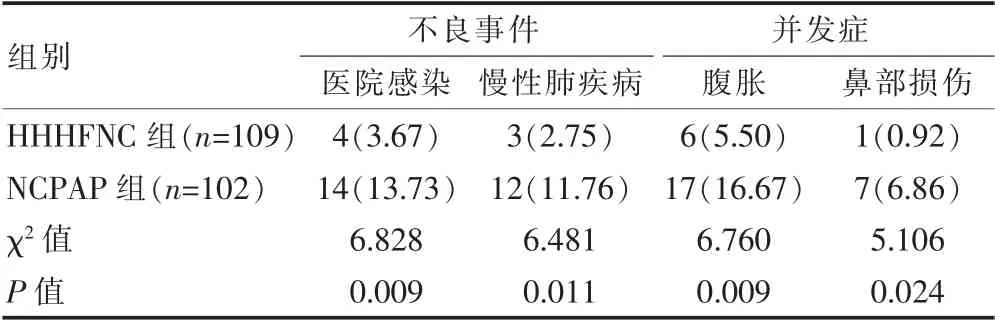
表2 两组不良事件及并发症发生情况的比较[n(%)]
综上所述,相比NCPAP 方法,HHHFNC 的应用能更有效地缩短患儿的用氧天数,减少并发症和不良反应的发生,对预防新生儿拔管失败更有意义。
