头孢哌酮联合舒巴坦治疗肾盂肾炎的临床效果及对肝肾功能的影响探讨
2021-05-24丁捷
丁捷
肾盂肾炎是肾盂和肾实质的急性细菌性炎症,是指病原菌从尿道进入膀胱,感染肾脏,侵犯肾实质和肾盂系统的感染性疾病。肾盂肾炎是肾盂常见的感染性疾病,属于炎症的一种,该疾病绝大多数是由患者肾盂细菌感染引起的,疾病可分为复杂性和单纯性,也可分为慢性期和急性期[1]。主要临床表现为:高热、寒战、全身酸痛、头痛、腰痛,并伴有尿频、尿急、尿痛等膀胱刺激性症状。近年来,随着其发病率的不断上升,严重威胁着人们的身心健康,严重影响患者的日常生活和工作。近年来,由于抗生素的广泛使用和耐药菌株数量的增加,临床上治疗肾盂肾炎的药物很多,但疗效非常一般。临床上,革兰阴性菌是急性肾盂肾炎的主要病因。如果患者在急性感染阶段不能彻底地进行相应的治疗或不能使用适当的治疗方法,原有的炎症就会转化为慢性肾盂肾炎。临床治疗药物种类繁多,其中舒巴坦和头孢哌酮是以头孢菌素类药物为基础的第三代头孢菌素类药物。头孢哌酮作为第三代头孢哌酮类抗生素,具有高效、广谱的特点,能抑制细菌的增殖和合成,有效杀灭细菌[1]。舒巴坦是一种内酰胺酶抑制剂,是一种广谱半合成药物,与头孢哌酮合用可保护头孢哌酮,弥补其抑菌作用的不稳定性,起到稳定的杀菌作用。本研究探索了头孢哌酮联合舒巴坦治疗肾盂肾炎的临床效果及对肝肾功能的影响,报告如下。
1 资料与方法
1.1 一般资料 选取2018年5月~2019年5月本院科室收治的70例肾盂肾炎患者,随机分为对照组及观察组,每组35例。其中,对照组男∶女=21∶14;病程1~12年,平均病程(5.12±0.12)年;年龄32~76岁,平均年龄(49.21±6.26)岁。观察组男∶女=22∶13;病程1~13年,平均病程(5.17±0.17)年;年龄32~75岁,平均年龄(49.27±6.12)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有的患者都符合肾盂肾炎的临床诊断标准,临床表现为发热高达38℃、脊柱经常有不适或疼痛,肾区有敲击痛,以及月经出血。常规检查白细胞计数升高,尿液细菌培养阳性。排除标准:排除舒巴坦、左氧氟沙星和喹诺酮类药物;排除对抗生素过敏的患者;排除身体状况不佳的患者;排除泌尿系结石,肾和输尿管畸形,反流性肾病等;排除心、肝功能不全或严重疾患者。
1.2 方法 对照组患者用给予左氧氟沙星治疗,对于肾功能正常的患者静脉滴注左氧氟沙星,0.2 g/次;对于肾功能不全的患者静脉滴注左氧氟沙星0.1 g/次,均为2次/d,治疗15 d。观察组患者给予头孢哌酮联合舒巴坦治疗,对于肾功能正常的患者给予2.0 g头孢哌酮和1.0 g舒巴坦联合静脉滴注;对于肾功能不全的患者给予1.0 g头孢哌酮和0.5 g舒巴坦联合静脉滴注,均为2次/d,治疗15 d。
1.3 观察指标 比较两组患者治疗前后肾功能(血尿素氮、血清肌酐)、肝功能(天门冬氨酸氨基转氨酶、丙氨酸氨基转氨酶)、炎性因子(C反应蛋白、肿瘤坏死因子-α)、降钙素原水平及治疗总有效率。
1.4 疗效判定标准 显效:尿细菌培养阴性,尿白细胞阴性,症状体征消失;有效:尿细菌培阴性,尿白细胞弱阳性,症状体征改善;无效:尿细菌培养阳性,尿白细胞无减少,症状体征无明显改善,需要更换治疗方法对病情进行控制。总有效率=显效率+有效率[2]。
1.5 统计学方法 采用SPSS21.0统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组治疗前后肝肾功能指标比较 治疗前,两组患者血尿素氮、血清肌酐、天门冬氨酸氨基转氨酶、丙氨酸氨基转氨酶水平比较,差异无统计学意义(P>0.05);治疗后,观察组血尿素氮、血清肌酐、天门冬氨酸氨基转氨酶、丙氨酸氨基转氨酶均低于对照组,差异统计学意义(P<0.05)。见表1。
2.2 两组炎性因子及降钙素原水平比较 治疗前,两组C反应蛋白、肿瘤坏死因子-α、降钙素原水平比较差异无统计学意义(P>0.05);治疗后,观察组C反应蛋白(7.21±1.02)mg/L、肿瘤坏死因子-α(1.52±0.21)ng/ml、降钙素原(0.21±0.01)μg/L均低于对照组的(9.22±1.21)mg/L、(2.41±0.28)ng/ml、(0.78±0.10)μg/L,差异具有统计学意义(P<0.05)。见表2。
表1 两组治疗前后肝肾功能指标比较()
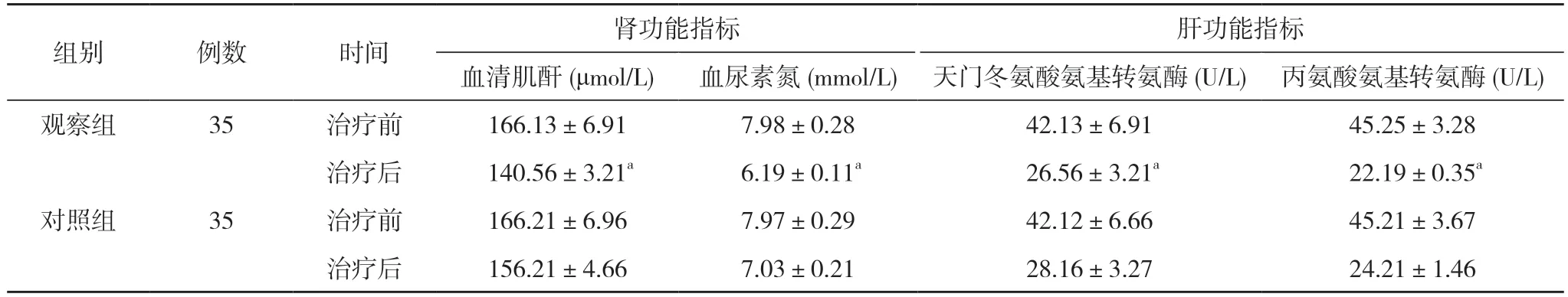
表1 两组治疗前后肝肾功能指标比较()
注:与对照组治疗后比较,aP<0.05
表2 两组治疗前后炎性因子及降钙素原水平比较()
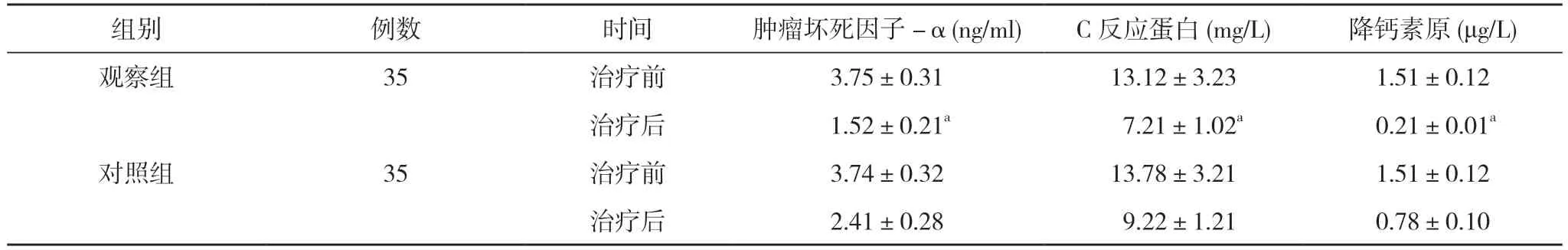
表2 两组治疗前后炎性因子及降钙素原水平比较()
注:与对照组治疗后比较,aP<0.05
2.3 两组治疗效果比较 观察组治疗总有效率94.29%(33/35)高于对照组的74.29%(26/35),差异有统计学意义(P<0.05)。
3 讨论
治疗肾盂肾炎的关键是选择敏感的抗生素。肾盂肾炎病原菌以革兰阴性杆菌为主,以大肠埃希菌最为常见。感染的主要途径是上行感染,即病原菌引起膀胱炎从尿道进入膀胱,然后沿输尿管向上扩散至肾脏,导致肾盂肾炎高发,此病在女性患者中较为常见。如果得不到及时的治疗,很可能会导致患者病情恶化,发展成慢性肾小球肾炎,甚至导致肾功能衰竭。肾盂肾炎细菌感染后主要侵犯肾间质和肾盂、肾盏组织。对肾盂肾炎的病原菌和药敏进行仔细筛选和疗效观察,以选择有效的药物治疗肾盂肾炎。由于肾盂肾炎较为顽固,一般抗生素常联合使用,如磺胺甲恶唑(SMZ)+甲氧苄啶(TMP)、呋喃地丁+庆大霉素[3]。疗程一定要充分,如果疗程不充分,即使原来的治疗有效,也不能完全清除病原菌,同时培养耐药菌,让病原菌留下来,一旦条件合适,病情就会复发,病情就会延长。左氧氟沙星氯化钠注射液属于喹诺酮类抗生素,是氧氟沙星(外消旋体)的左旋体。其抗菌作用主要是通过抑制细菌DNA和RNA的合成来实现的。然而,由于抗生素的滥用,目前大多数细菌对左氧氟沙星具有较高的耐药性。头孢哌酮是一种广谱、高效的第三代头孢菌素类抗生素,其作用机制与青霉素相似,通过抑制细菌细胞壁的合成发挥抗菌作用,具有抗菌谱广、作用强、胆汁浓度高等特点,但对细菌产生的内酰胺酶稳定性较差。头孢哌酮联合舒巴坦的主要机制在于抑制革兰阳性和革兰阴性细菌产生的β-内酰胺酶和降解多种β-内酰胺酶[4]。舒巴坦是一种不可逆的竞争性β-内酰胺酶抑制剂,对革兰阳性菌和革兰阴性菌产生的β-内酰胺酶均有较强的抑制作用。在药理方面,舒巴坦与头孢菌素类药物联合使用可表现出明显的协同作用,大大提高两药的抗菌活性,同时也扩大了抗菌谱。因此,头孢哌酮和舒巴坦的复方制剂可以将头孢哌酮和舒巴坦的药理作用结合起来,不仅对阴性菌有明显的协同抗菌活性,而且联合用药的抗菌活性比头孢哌酮单药高4倍[5]。本研究显示头孢哌酮能有效抑制细菌细胞壁的合成,发挥了抗菌效果强、浓度高、抗菌谱广的优点,但缺点是细菌产生的内酰胺酶稳定性差,容易被头孢哌酮水解,舒巴坦是一种广谱抑制β-内酰胺酶的药物,两药的联合应用不仅可以保护头孢哌酮免受细菌水解酶反应过程的破坏,而且可以相互作用,起到很大的杀菌作用,从而显著提高了疗效,且药物联合对大肠杆菌、克雷伯氏菌、肠球菌具有较强的抗菌活性,能将耐药病原菌转化为敏感病原菌,显著降低肾盂肾炎患者的耐药性,显著提高肾盂肾炎的治疗效果。
综上所述,头孢哌酮联合舒巴坦对于肾盂肾炎的降压作用更为确切,可短时间起效,治疗总有效率高且安全性高。
