超声刀与单极电刀在腮腺浅叶切除术患者的临床效果评价
2021-05-24孙明星赵军方
孙明星 赵军方
1.河南省三门峡市中心医院口腔科 (河南 三门峡 472000)
2.郑州大学第一附属医院口腔颌面外科 (河南 郑州 450000)
腮腺肿瘤是口腔颌面部唾液腺肿瘤的好发部位,临床关于腮腺结构定义分浅叶、深叶及峡部,因大部分腮腺腺体及导管位于浅叶,因而腮腺浅叶肿瘤为腮腺肿瘤常见类型,约80%,多为良性肿瘤[1]。目前行手术切除腮腺浅叶及肿瘤为患者主要治疗手段。因腮腺浅叶切除术实施过程中需解剖并保护面神经,既往应用诸如单极电刀等常规器械手术,术中常需配合多次结扎或电凝止血,由此手术时间相对较长,且电刀热传导作用可能造成患者面神经受损,可对手术疗效造成较大影响[2]。现阶段诸如超声刀等新式手术器械的出现,凭借其精准切割、低温无电流及侧向热损小等优点逐步用于外科手术中,但我国关于超声刀应用于腮腺手术起步较迟,目前疗效及安全性尚存在一定争议,且对面神经功能保护效果亦不甚清楚[3]。故本研究旨在探究超声刀对面神经功能保护效果的影响,现作报道如下。
1 资料与方法
1.1 一般资料 以2017年3月至2020年3月经三门峡中心医院口腔科收治行腮腺浅叶切除术的80例腮腺浅叶良性肿瘤患者实施研究,循完全区化原则设单极电刀组及超声刀组,各40例。纳入标准[4]:术前细针活检病理学确立为腮腺良性肿瘤患者;肿瘤位于浅叶处,直径≤4cm;年龄35~70岁,符合腮腺浅叶切除术适应症。排除标准:腮腺恶性肿瘤;不符合腮腺浅叶切除术适应症;存在面神经功能障碍;重度血液系统疾病。其中,单极电刀组:男23例,女17例;年龄36~68岁,平均年龄(58.36±7.28);肿瘤直径0.8~3.8cm,平均肿瘤直径(2.32±1.05)cm;肿瘤类型:多形性腺瘤21例,腺淋巴瘤16例,基底细胞腺瘤3例;超声刀组:男22例,女18例;年龄37~70岁,均龄(58.72±7.31);肿瘤直径0.9~4.0cm,平均肿瘤直径(2.37±1.08)cm;肿瘤类型:多形性腺瘤20例,腺淋巴瘤16例,基底细胞腺瘤4例。关于上述两组基线资料行统计学检验,比对可实施(P>0.05)。
1.2 方法
1.2.1 手术器械 超声刀组选用美国强生公司Harmonic Focus系统及适配ACE23P超声刀,传统单极电刀组采用美国威利公司Force FX-8C型高频单极电刀。
1.2.2 手术操作 患者均于术前30min常规应用抗生素,行气管插管全身麻醉。单极电刀组于耳屏前绕颌后至颌下2cm作切口,呈“S”形,采用高频单极电刀沿切口依次切开皮肤、皮下组织、颈阔肌,于腮腺咬肌筋膜浅端向前翻瓣,充分暴露腮腺术区。在下颌角区域找寻面神经下颌缘支,自下颌缘支探查面神经总干及相关分支予以保护。在正常腮腺组织内完整切除腮腺肿瘤及浅叶,细致结扎腮腺各分支及重要血管,并对腺体创面实施缝扎;超声刀组手术切口基本同单极电刀组,术中保护面神经及各个分支,主要采用Focus 超声刀实施腮腺肿瘤及部分浅叶切除,腮腺创面不予缝扎。且行面神经表面分离过程中,使超声刀头非工作叶与面神经相对,以利于面神经保护,在肿瘤界外1.0~2.0cm处正常腮腺组织内完整切除肿瘤及部分浅叶腺体。两组均放置负压引流管,行腮腺包膜及切口缝合。术后2~3d拔除负压引流管。
1.3 观察指标 观察两组手术指标、面神经功能保护效果及术后并发症。其中,(1)手术指标:手术时间(初始时间以皮肤切开计,末次时间以皮肤切口缝合计,差值即手术时间)、术中出血量(初值以负压吸引瓶及纱布原始重量计,终值以负压吸引瓶及纱布重量计,差值即术中出血量)、术后引流量(于负压引流管放置至拔除引流总量计);(2)面神经保护效果:采用顾占国学者[5]所用House-Brackmann面神经功能分级标准,分Ⅰ~Ⅵ级,分级越高,面神经保护效果越差;(3)术后并发症:主要为涎瘘、暂时性面瘫及永久性面瘫。
1.4 统计学处理 应用SPSS 22.0软件行统计分析,以“%”表示面神经功能保护效果及术后并发症,行χ2检验或秩和检验,以(±s)表示手术指标,行t检验,若P<0.05,即差异具有统计学意义。
2 结 果
2.1 两组手术指标比较 超声刀组手术时间、术中出血量及术后引流量间较单极电刀组均更低(P<0.05)。
2.2 两组面神经保护效果比较 超声刀组面神经保护效果相比于单极电刀组更好(P<0.05)。
表1 两组手术指标比较(±s)

表1 两组手术指标比较(±s)
组别 手术时间(min) 术中出血量间(mL) 术后引流量(mL)单极电刀组(n=40) 102.18±16.32 58.31±10.25 28.21±2.18超声刀组(n=40) 76.35±12.26 32.46±6.54 22.13±2.09 t 8.003 13.446 12.733 P 0.000 0.000 0.000
表2 两组面神经保护效果比较(±s)
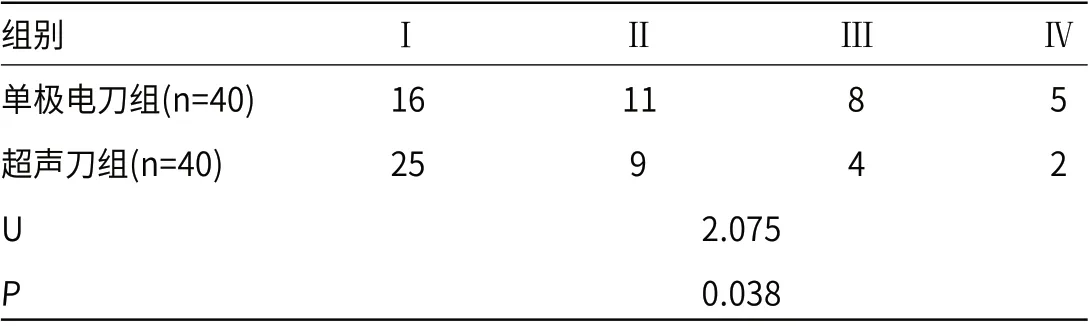
表2 两组面神经保护效果比较(±s)
组别 Ⅰ Ⅱ Ⅲ Ⅳ单极电刀组(n=40) 16 11 8 5超声刀组(n=40) 25 9 4 2 U 2.075 P 0.038
2.3 两组术后并发症比较 两组均出现暂时性面瘫及涎瘘,永久性面瘫均未发生,但两组术后并发症发生率比较差异无统计学意义(P>0.05),针对暂时性面瘫,均实施神经营养治疗及面肌功能训练,于2个月内均已痊愈,针对涎瘘,给予0.5mg阿托品餐前口服,并使用弹力绷带加压,在良好饮食习惯保持下,患者均于4周内好转至康复。
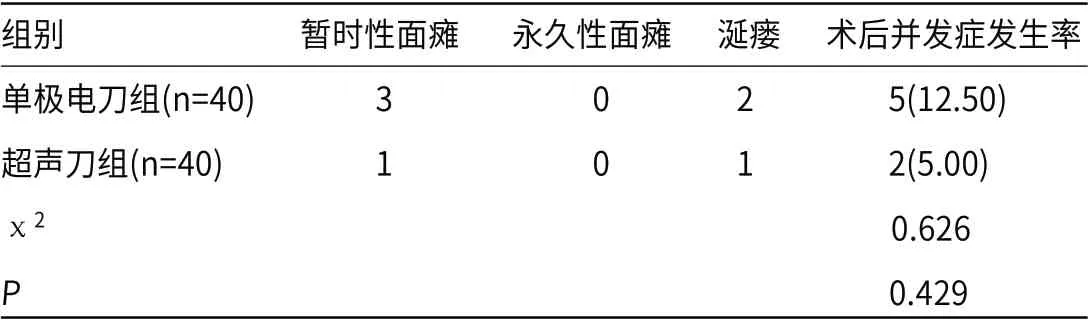
表3 两组术后并发症比较[n(%)]
3 讨 论
腮腺浅叶切除术实施关键在于面神经解剖与保护,而呈放射样散布于面部表情肌的面神经,于腮腺内血管、神经走行其间,且血运丰富,故手术实施过程中易造成患者面神经损伤。对此,保证手术视野清晰,并有效控制出血有利于面神经功能效果保护。而近些年来发展而来的超声刀便较好适用于腮腺肿瘤面神经保护,于超声频率55.5kHz下超声刀头进行机械振荡,通过接触腮腺周围组织使其水分气化、蛋白氢键断裂及细胞崩解,可发挥结缔组织或实质性组织切开及凝固效果[6]。
而由赵壁等[7]研究观点认为,超声刀可对血管及淋巴管周缘5mm内起到良好凝固效果,而腮腺浅叶切除术关于腮腺主干其余分支、淋巴管及腮腺导管系统均小,利用超声刀不仅可精准切割止血,且减少了结扎止血时间。且宋建忠等[8]研究指出,超声刀对实质性和结缔组织切开凝固过程中,局部吸热升温有利于凝血酶活性提高,由此凝血因子激活,可促进凝血反应,由此术中出血量得以降低。而由本研究结果中手术时间缩短近25min、出血量降低超20mL,且术后引流量亦有所降低,提示运用超声刀实施腮腺浅叶切除术较单极电刀手术效率更高,效果更好。这与上述研究呈较大相似性。此外,本研究基于面神经功能较大程度保护及患者关于颌面外科手术美观性要求考虑,且根据高新宇等[9]研究关于腮腺浅叶切除术及腮腺浅叶部分切除术效果优劣斟酌考虑,均实施腮腺浅叶部分切除术,并严格遵行该术式适应症,纳入肿瘤直径≤4cm腮腺浅叶良性肿瘤患者,现侧重分析超声刀及单极电刀对面神经功能保护效果的影响。结果显示:超声刀组House-Brackmann面神经功能分级标准中,以Ⅰ、Ⅱ级居多,依次为25例、9例,整体面神经功能保护效果较单极电刀组更佳。可见使用超声刀行腮腺浅叶切除术有利于面神经功能保护。而实施腮腺浅叶切除术后,亦伴发暂时性面瘫及涎瘘等并发症。据孙红村等[10]、辛运超等[11]研究表明超声刀或单极电刀腮腺浅叶切除术均出现暂时性面瘫及涎瘘等并发症,而本研究中超声刀组出现1例暂时性面瘫、1例涎瘘,单极电刀组出现3例暂时性面瘫、2例涎瘘。与上述研究较为相似,分析原因在于:电极电刀工作温度高达150~400℃,且使组织碳化结痂过程中,可损伤切缘组织。超声刀虽工作温度低,为50~100℃,对腮腺组织进行切割、分离过程中,但仍存在一定热损伤。对此,据笔者手术经验,应注意以下几个方面:(1)使用超声刀宜控制时间10s左右,安全距离3mm,可避免组织蛋白于高温下坏死,且对面神经周围操作时应冷却超声刀头,且以非工作面与面神经相对,利于面神经功能的保护;(2)规范正确使用及维护超声刀,由丰富腮腺手术经验的医师操刀,可有效提升手术效果,且术后应彻底消毒,延长超声刀使用寿命。
综上所述,应用超声刀实施腮腺肿瘤及浅叶切除术,相比单极电刀而言,可缩短手术时间,降低术中出血量及术后引流量,且面神经功能保护效果较好,术后涎瘘、暂时性面瘫等并发症发生较少,可进行推广普及。
