症状性美克尔憩室CT小肠造影的分型探讨
2021-05-24唐永华胡春洪姜湘春
陈 颖 唐永华 胡春洪 姜湘春
1.南京医科大学附属苏州医院(苏州市立医院)东区放射科 (江苏 苏州 215001)
2.上海交通大学附属瑞金医院放射科 (上海 200025)
3.苏州大学附属第一医院影像科 (江苏 苏州 215000)
4.苏州市相城区阳澄湖镇卫生院放射科 (江苏 苏州 215000)
美克尔憩室是常见的小肠先天性畸形,可发生在各个年龄段人群,儿童多见。大部分无症状,常常由于并发症而产生症状。产生症状的美克尔憩室需要手术切除,术前对憩室的形态、解剖学特点进行充分评估有助于手术方式的选择。CT小肠造影(computed tomography enterography,CTE)在传统增强CT的基础上进行了良好的肠道准备,并使用多种重建技术,有利于美克尔憩室的检出,在术前诊断中具有重要价值。本研究归纳总结42例美克尔憩室的CTE表现,探讨其CTE分型与并发症及病理的相关性,旨在规范影像描述,为术前评估提供依据。
1 资料与方法
1.1 病例资料 搜集2008年至2018年南京医科大学附属苏州医院、上海交通大学附属瑞金医院、苏州大学附属第一医院经手术病理证实并行CTE检查的美克尔憩室共47例,剔除CTE中未能发现憩室的5例,将42例纳入研究。男28例,女14例,年龄6~66岁,平均年龄(24.3±13)岁。所有憩室均存在并发症,包括消化道出血37例,肠梗阻3例,急性憩室炎2例。
1.2 肠道准备及检查方法 检查前一晚低渣饮食,口服浓度为20%的甘露醇导泻。检查当日禁食禁水。扫描前口服2.5%甘露醇1500~2000mL,分多次饮用(肠梗阻患者除外)。检查前10min肌肉注射山莨菪碱(654-2)20mg(禁忌症者除外)。
检查设备使用GE LightSpeed 64排螺旋 CT,Siemens Somatom Sensation 64排螺旋CT和Philips Brilliance 64排螺旋CT。扫描范围从膈顶至耻骨联合下缘。扫描参数为:管电压120kV,管电流250mAs或自动管电流。扫描层厚5mm,间隔5mm,FOV 350mm。增强使用350[mg(Ⅰ)/mL]造影剂(碘海醇),注射速率为3.5~4.5mL/s。增强动脉期采用自动触发技术,在兴趣区CT值达到100HU阈值10~12s后开始扫描,兴趣区设在腹主动脉膈下水平,门静脉期在动脉期后28~35s开始扫描。
将原始图像薄层重建,重建层厚1mm,间隔0.7~1mm。将薄层图像传至工作站进行图像后处理,包括:(斜)冠状位、(斜)矢状位多平面重建(multi-planar reformation,MPR)、最大密度投影(maximum intensity projection,MIP)、曲面重建(curved planar reformation,CPR)等。
1.3 典型病例影像分析 回顾性分析42例美克尔憩室的CTE图像,记录憩室的长径、宽径、长宽比,憩室壁厚度(>3mm为增厚)、强化程度(以相邻小肠为参照,憩室与其CT值相差<30HU为轻度强化,≥30HU为重度强化)、是否存在软组织结节及憩室独立供血动脉。
根据憩室的长宽比、憩室壁厚度和是否存在软组织结节,将美克尔憩室分为3个类型(图1)[1]。Ⅰ型:憩室壁薄,光整,无软组织结节;Ⅱ型:憩室壁增厚、不光整,无软组织结节;Ⅲ型:憩室内存在软组织结节,不论憩室壁是否增厚。各型均分2个亚型:a亚型:憩室呈长管状或阑尾状,长径明显大于宽径,长宽比≥3:1;b亚型:憩室呈囊袋状,长宽比<3:1。回顾临床资料、手术及病理结果,将憩室并发症、病理结果与CTE类型进行对照分析。

图1 症状性美克尔憩室CTE分型示意图
1.4 统计学方法 将数据录入SPSS 18.0软件进行统计学分析。计数资料以频数和构成比(%)表示,并用χ2检验或F精确检验进行比率比较。计量资料进行正态性检验和方差齐性检验。符合正态分布的计量资料用(±s)(SD)表示,并用Student'st检验在两组之间进行比较。P<0.05为差异有统计学意义。
2 结 果
2.1 CTE分型及影像特点 42例美克尔憩室长径为2~16cm,平均长径为(5.2±2.3)cm;宽径为0.9~6cm,平均宽径为(1.9±1.0)cm;长宽比为1~7,平均长宽比为(3.0±1.3)。Ⅰ型憩室9例(21.4%),包括Ⅰa型(图2)3例、Ⅰb型(图3)6例;Ⅱ型憩室22例(52.3%),包括Ⅱa型(图4)13例、Ⅱb型(图5)9例;Ⅲ型憩室11例(26.2%),包括Ⅲa型(图6)6例、Ⅲb型(图7)5例。a亚型共22例(52.4%),b亚型共20例(47.6%),两种亚型在各类型中的数量差异均无统计学意义(P>0.05)。
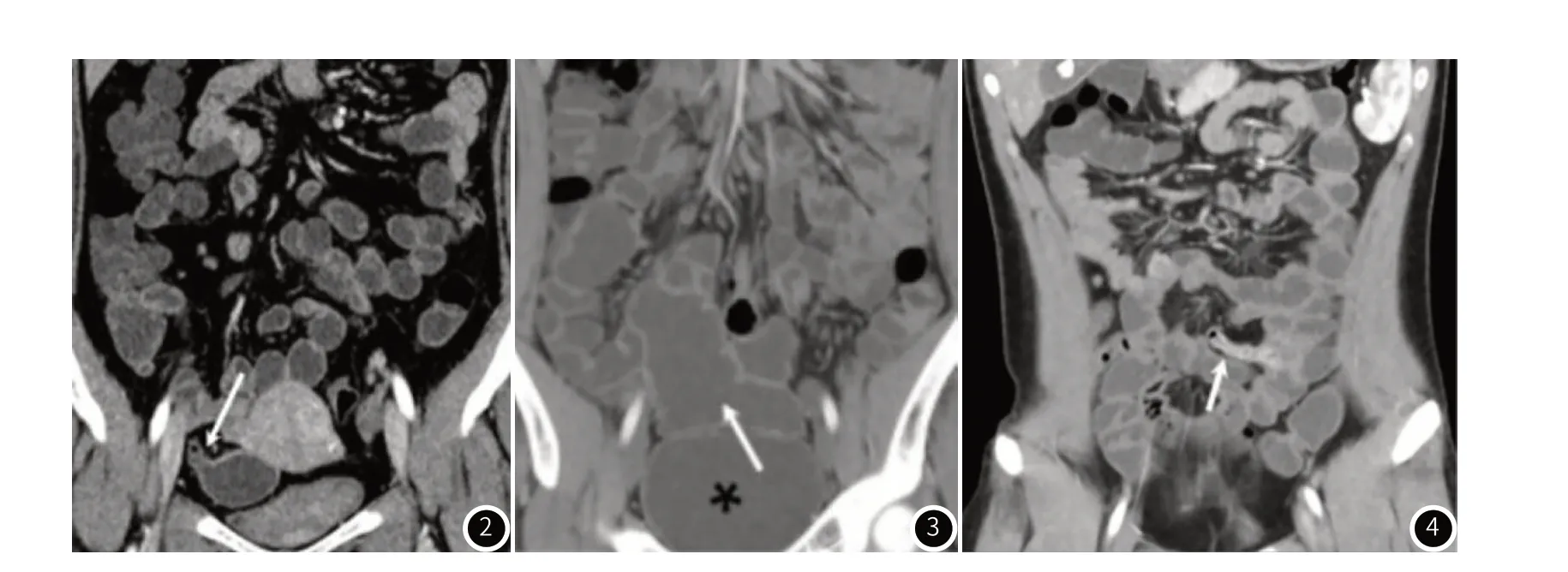
图2 美克尔憩室Ⅰa型,女,31岁,大便带血3年余。CT小肠造影冠状位图像显示右下腹长管状憩室(箭头),大小为4.5cm×1.5cm,憩室壁薄、光整,无异常强化。图3 美克尔憩室Ⅰb型,男,18岁,反复黑便1年余。CT小肠造影冠状位显示中下腹巨大囊袋状憩室(箭头),达16cm×6cm,腔内充满液体,类似肠管形态,但宽径明显大于正常小肠肠腔,憩室壁薄、光整,无异常强化。前下方见充盈的膀胱(黑星)。图4 美克尔憩室Ⅱa型,男,11岁,反复黑便、血便5年余。CT小肠造影冠状位图像显示中下腹长管状憩室(箭头),形态酷似阑尾,憩室壁厚、强化。
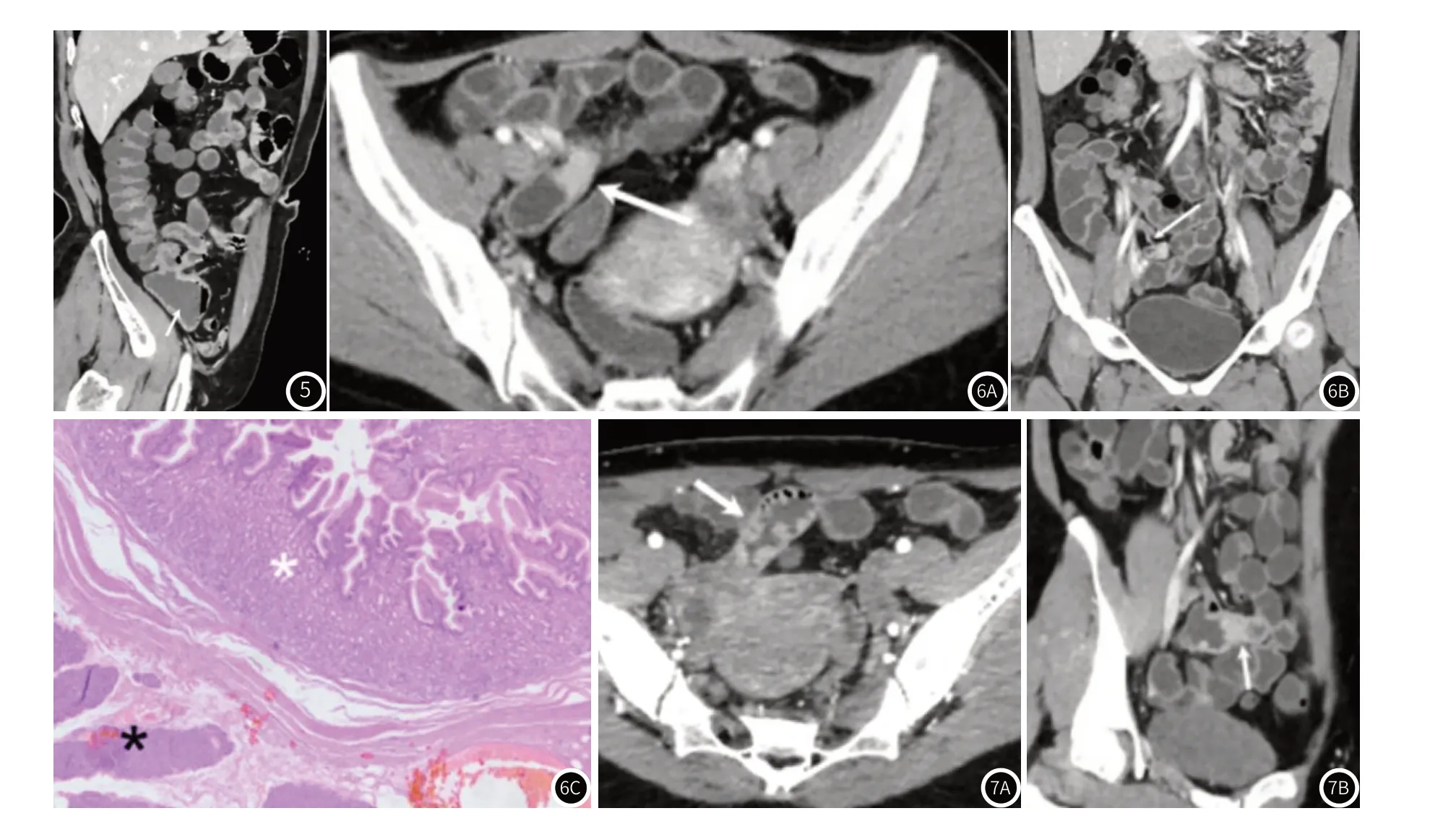
图5 美克尔憩室Ⅱb型,男,56岁,反复便血20年。CT小肠造影斜矢状位图像显示右下腹-5cm×5cm囊袋状憩室(箭头),腔内液体聚积及少量气体,内壁凹凸不平,不均匀增厚,轻度均匀强化。图6 美克尔憩室Ⅲa型,女,29岁,反复血便20余天,加重伴腹痛、恶心、黑朦、晕厥4天。图6A为CT小肠造影横断位图像;图6B为CT小肠造影冠状位图像,显示右下腹长管状憩室,腔内积液,远端见软组织结节(图6A,箭头),并呈明显强化。憩室旁一细小动脉供血(图6B,箭头);图6C为憩室病理图像(HE×25),显示异位胰腺组织(黑星)和异位胃粘膜(胃底腺)(白星)。图7 美克尔憩室Ⅲb型,女,26岁,反复血便2月余。图7A、7B分别为CT小肠造影横断位和斜矢状位图像,显示中下腹盲腔结构,大小约5cm×2.5cm,粘膜明显粗大、迂曲、增宽并呈明显强化,类似胃粘膜样改变(图7A,箭头),憩室中部见软组织结节(图7B,箭头)。

表1 不同类型美克尔憩室的CTE特点、并发症及病理对照[n(%)]
不同类型美克尔憩室的CTE特点见表1。统计发现,强化程度在三种类型憩室中的差异存在统计学意义(P=0),Ⅰ型憩室较另外两型强化程度轻 (P<0.05)。憩室存在独立供血动脉20例(52.4%),在三种类型差异存在统计学意义(P=0.032),Ⅱ型憩室较Ⅰ型更容易出现独立血管(P=0.015)。检出憩室位于肠管的系膜游离缘22例(52.4%),三种类型无统计学差异(P=0.096)。
发现3例憩室黏膜明显粗大、迂曲、增宽并呈明显强化,类似胃粘膜样改变,包括1例Ⅱa型和2例Ⅲb型。11例Ⅲ型憩室中,软组织结节出现在憩室远端7例,中部3例,基底部1例。
2.2 CTE分型与并发症 42例美克尔憩室的并发症包括消化道出血37例(88.1%),急性憩室炎2例(4.8%),肠梗阻3例(7.1%)。各类型出现最多的并发症均为消化道出血,各型并发症差异无统计学意义(P=0.33)(表1)。
2.3 CTE分型与手术、病理 42例美克尔憩室均手术切除。手术方式为腹腔镜辅助小切口术38例(90.5%),开腹手术4例(9.5%)。切除范围为单纯憩室切除3例(7.1%),憩室所属小肠节段切除39例(92.9%)。
一例Ⅲb型憩室术中将内翻性憩室误诊为小肠肿瘤。该患者1年半前行阑尾炎手术,但术后腹痛症状仍有反复。两例Ⅱb型憩室在单纯憩室切除术后第5天和第7天分别出现肠梗阻症状,手术方式分别为开腹手术和腹腔镜辅助小切口术。再次手术分别发现吻合口近端肠缺血和粘连性肠梗阻。其余患者术后恢复良好,未出现消化道出血、腹痛等症状。
病理中,美克尔憩室慢性炎症28例(66.7%),急性炎症9例(21.4%)。检出异位组织13例(31%),包括异位胃粘膜11例(84.6%),异位胰腺组织1例(7.7%),同时存在异位胃和胰腺组织1例(7.7%)。3例呈胃粘膜皱襞样的憩室均见异位胃粘膜。异位组织在3种不同类型的美克尔憩室中存在统计学差异(P=0.004,表1),Ⅲ型较Ⅰ型和Ⅱ型更容易出现异位组织(P值分别为0.001和0.005)。11例Ⅲ型憩室中软组织结节的病理为异位组织8例(72.7%),增生性息肉3例(27.3%)。
3 讨 论
3.1 CTE分型的首创性与可行性 美克尔憩室临床上分为无症状和有症状两种[2],影像学分型尚无定论。王宁等[3]将美克尔憩室的超声表现分为四种类型:合并炎症型、继发肠套叠型、合并穿孔周围炎型、合并肠梗阻型。有学者将其CT表现分为:合并憩室炎和(或)出血型、囊状(管状)包块型、合并小肠梗阻和(或)肠套叠型、合并穿孔周围炎症型等[4-5]。上述分型实际是将美克尔憩室按并发症进行集中归类,探讨不同并发症的影像表现。
CT影像中美克尔憩室的几个重要特点包括憩室的形态、大小、憩室壁厚度、壁结节、强化程度等。本研究将这些影像特点归纳总结,首次探讨症状性美克尔憩室的CTE分型。CTE是小肠病变重要的影像学检查,对美克尔憩室的显示准确性高,优于其他影像学检查。与超声相比,CTE图像评估相对客观,对检查者技术依赖程度低,可重复性强。与常规CT相比,CTE肠道准备好,憩室充盈状态相对一致。CTE三维重建技术能更好地显示憩室的解剖学信息,为CTE分型奠定基础。
3.2 憩室形态(a、b亚型)与并发症 由于卵黄管退化程度和憩室并发症的不同,美克尔憩室形态多样,可表现为长管状、囊腔状、三角形、锥形、花瓣状等多种形态[6]。据报道,憩室的并发症与其形态和大小相关[2,6]。细长、基底部窄的憩室容易发生炎症和穿孔[2,7]。短小、基底部宽大的憩室容易发生异物嵌顿[8]。憩室长而末端较大的容易发生憩室扭转[9]。Bani-Hani等[2]发现,产生并发症的憩室较无症状的憩室更长,基底部更窄。其中症状性憩室约80%长径大于2cm,平均长径4.6cm,平均宽径1.6cm。本研究美克尔憩室均产生症状,憩室长径、宽径大小与上述报道接近。本研究中,a、b两种亚型分别为细长形和宽大形,两者数量相当,各约占50%。两者并发症无显著差异,均以消化道出血为主。原因可能与本组并发症大多数(88.1%)为消化道出血,易受憩室形态影响的其他并发症病例数少有关。
3.3 Ⅰ、Ⅱ型憩室与并发症 Ⅰ型美克尔憩室的特点是憩室壁薄,光整。这种表现的憩室通常被认为是“正常憩室”,多不产生症状。Kawamoto等[10]报道中,这种薄壁憩室占无症状憩室的73%。由于大多数美克尔憩室无临床症状,这种类型的憩室虽然可能最为多见,但往往难以发现。在症状性憩室中,这种薄壁憩室也有报道,且并发症类型多样,包括消化道出血、憩室扭转、肠梗阻等[9]。本研究Ⅰ型憩室9例,呈轻度强化,其中7例并发症为消化道出血,大多数憩室的病理改变“轻微”,粘膜正常或呈慢性炎症。
Ⅱ型憩室的特点是憩室壁增厚、不光整。憩室壁增厚是一种非特异性表现,溃疡、出血、炎症、缺血等均可引起[4-5]。急性憩室炎中,憩室壁厚度可达10mm。美克尔憩室是真性憩室,具有肠壁的全层结构。炎性水肿的憩室壁可出现分层强化,即明显强化的粘膜层,低强化的粘膜下层和中度强化的肌层和浆膜层。慢性溃疡、炎症引起憩室壁弥漫性或局限性增厚,厚度多小于5mm。这种形态不规则、内壁凹凸不平、厚薄不均的憩室也归为Ⅱ型憩室。本研究中Ⅱ型憩室最为多见,占52.3%。与Ⅰ型憩室相比,Ⅱ型憩室强化程度高,独立供血动脉出现的几率高,在寻找憩室独立血管时本类型需要特别留意。
3.4 Ⅲ型憩室与异位组织 Ⅲ型憩室的主要特点是存在软组织结节。病理上,软组织结节大多数为炎性息肉或异位组织,少数情况下为美克尔憩室癌变或并发的肿瘤[11]。本研究Ⅲ型憩室的软组织结节72.7%为异位组织,其中大部分为异位胃粘膜,与文献报道一致[9]。Ⅲ型憩室出现异位组织的几率高于其他两种类型。需要注意的是,强化的结节需与肠道间质瘤、腺瘤、神经内分泌肿瘤等富血供肿瘤鉴别,需在结节周围仔细寻找有无盲端肠管。
异位组织在憩室中分布存在一定规律。由于美克尔憩室是胚胎期卵黄管的遗留物,憩室远端与卵黄囊相通,此处易衍生为胃、胰腺等异位粘膜。因此,异位组织更容易出现在憩室远端[12]。黄茂华等[13]对21例美克尔憩室标本的病理研究发现,全部异位胃粘膜均分布于憩室远端或从远端向近端延伸。Park等[6]的研究中,仅13%的异位粘膜位于憩室基底部。还有学者认为异位组织的分布与憩室的形态有关[14-15]。长管状憩室(a亚型)异位组织更容易出现在憩室远端,宽而短憩室(b亚型)异位组织可出现在憩室的任何位置。本研究Ⅲ型憩室中,无论a亚型还是b亚型,异位组织结节均出现在憩室中远端,无位于基底部者。
本研究中,3例憩室在CTE中显示粘膜皱襞异常粗大、增宽、强化,呈胃粘膜形态,手术病理证实为异位胃粘膜。这种形态的憩室粘膜文献少见报道,目前仅见两篇报道提及[4,8]。美克尔憩室中异位胃粘膜多见,但CT中很少显示胃粘膜样皱襞。黄茂华等[13]发现异位胃粘膜处的肌层具有类似胃肌层的三层结构,而不同于小肠肌层。推测异位的可能不仅仅是粘膜,还包括胃肌层。本研究所见这种“大块胃粘膜”的影像表现一定程度上验证了这种推测,可能同时存在异位胃粘膜和异位肌层所致。
3.5 CTE分型与手术方式 美克尔憩室常用的手术方式为单纯憩室切除术和憩室所属小肠节段切除术。有学者认为这两种方式的选择与憩室的形态相关。细长而薄壁的憩室(Ⅰa型)或术中没有触及软组织结节(非Ⅲ型)的憩室,选择单纯憩室切除[15]。而宽基底的憩室(b亚型)或术中可触及憩室内结节(Ⅲ型)应切除憩室所属小肠节段。然而,通过外科医生术中触诊结节似乎并不可靠。异位组织结节大多数较小,62%的结节在手术中不能触及[6,10]。本研究一例异位胰腺组织直径仅为6mm,术中亦未能触及。另外,腹腔镜手术中,手术医生不能直接触摸憩室,无法有效判断憩室异位结节[16]。因此,很多手术都选择切除憩室及所属小肠。本研究92.9%病例也采用了这种手术方式。这种“一刀切”的手术方式扩大了手术创面,可能增加了术后并发症的风险[17],术前应对憩室进行充分评估。CTE作为断层影像,能很好地显示憩室形态特点,判断憩室远端,甚至壁间可能出现的异位组织。利用CTE分型对美克尔憩室进行规范化描述,有助于外科医生手术方案的选择。
本研究存在一定局限性:用于分型的病例数量较少,缺乏验证组来评估分型的准确性。今后研究中,应进一步多中心合作,验证、完善该分型,并将无症状的憩室纳入研究。美克尔憩室绝大多数无症状,如该分型对无症状憩室适用则存在较大价值。比如,检查中偶然发现的无症状美克尔憩室如为Ⅲ型提示需要手术切除,如为Ⅰ型可随访观察。
总之,CTE分型能反映症状性美克尔憩室的影像特点,有助于其规范化描述,在异位组织的术前诊断和手术方式的选择中发挥作用。
