高危型人乳头状瘤病毒在子宫颈癌筛查中杂交捕获定量分型技术的应用
2021-05-19吴钦生邵贵珠
吴钦生,邵贵珠
(江西省婺源县妇幼保健院检验科,江西 婺源 333200)
宫颈癌属于现代最常见的妇科恶性肿瘤,人乳头状瘤病毒(HPV)感染是目前公认导致宫颈癌和癌前病变主要因素,大部分宫颈癌细胞都能够检测到HPV-DNA。高危型人乳头状瘤病毒感染和现代宫颈癌发病年轻化具有密切关系,HPV 检测已经成为宫颈癌筛查主要方法。第二代杂交捕获定量技术(HC2)能够对十三种高危型人乳头状瘤病毒进行检测,但是其无法分型。第三代杂交捕获定量分型(DH3)不仅能够对十四种高危型HPV 进行定量的检测,还能够对HPV16/18 型进行分型检测[1]。本文对使用杂交捕获定量分型技术对高危型人乳头状瘤病毒在宫颈癌筛查中的使用进行分析,报告如下。
1 资料与方法
1.1 一般资料 选择 2018 年 1 月-2019 年 1 月我院门诊和住院宫颈病变患者200 例, 排除宫颈癌前病变及宫颈癌史、无子宫全切史及妊娠。患者年龄为18~86 岁,患者就诊原因包括阴道分泌物异常与接触性出血史、要求妇科体检。使用双盲法实现HC2 和 DH3 高危型 HPV 的监测,TCT 结果显示意义不明确非典型鳞状细胞的患者,对患者进行阴道镜下宫颈活检病理检查。
1.2 方法 通过培训妇科医生进行取样,使用液基细胞学取样器,在宫颈管内旋转四圈,放置到液基细胞保存液中,送到病理科检查。之后使用HPV 采样器在宫颈管中同个方向旋转三周,每个患者取样三份,放置到样品保存液中,保存温度为4℃。两份样品试用DH3 和HC2 试剂盒对人乳头状瘤病毒进行检测,能够判断 2 种(HPV、18 型)与 12 种(HPV31、33、35、39、45、51、52、56、58、59、66、68 型)阳性结果,并且提示病毒载量。(比值≥1 表示阳性,比值为0.8~2.0 之间样本为参考值附件样本,具有波动性,临界值表示为2)[2]。
在子宫颈细胞学检查过程中,使用英硕力新伯氏科技有限公司,利用TCT 专用的取样刷,通过棉签将子宫颈外口的分泌物进行擦拭,放置取样刷在子宫颈中,顺时针旋转四圈,直接使取样刷放置到Thinprep 保存液小瓶液中进行搅拌、 漂洗和送检。根据2001 年TBS 系统实现诊断,主要包括正常、炎症、无法明确意义的非典型鳞状上皮细胞(ASC-US)、低度鳞状上皮内瘤变(LSIL)、不除外高度病变非典型鳞状上皮细胞(ASC-H)、高度鳞状上皮内瘤变(HSIL)[3]。
利用Lecai MZ6 型的电子阴道镜,通过宫颈疾病诊疗中心专科医生实现检查,实现可疑病灶阴道镜定位中活检,如果没有出现异常或者图像不满意,那么使子宫颈多点活检或者颈管搔刮送检,利用金科威 HF-120B 型 LEEP 仪器[4]。
1.3 统计学分析 本文数据均使用SPSS 20.0 统计学软件处理,利用表示计量资料,通过t 进行检验,使用百分比表示计数资料,通过χ2进行检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 DH3 和 HC2 对 HPV 的检测结果 在 200 例宫颈脱落细胞样本检测过程中, 使用HC2 方法检测出24 例HPV 阳性,检出率为12%。使用DH3 方法检出28 例HPV 阳性,检出率为14%,其中HPV16、18 型阳性者共有10 例,占据35.7%,其他 12 型阳性者有18 例,占据64.2%。
2.2 两种检测结果的符合率 在200 例样本中,12例样本DH3 与HC2 结果不符合,其中有4 例样本处于临界值0.8~2.0 中,负荷量比较低,所以排除4例之后再次统计,符合率为98%(196/200)。
2.3 两种检测结果不一致的样本 在8 例样本中,2 例 HC2 阳性,但是 DH3 阴性;6 例 HC2 阴性,但是DH3 阳性,见表1。
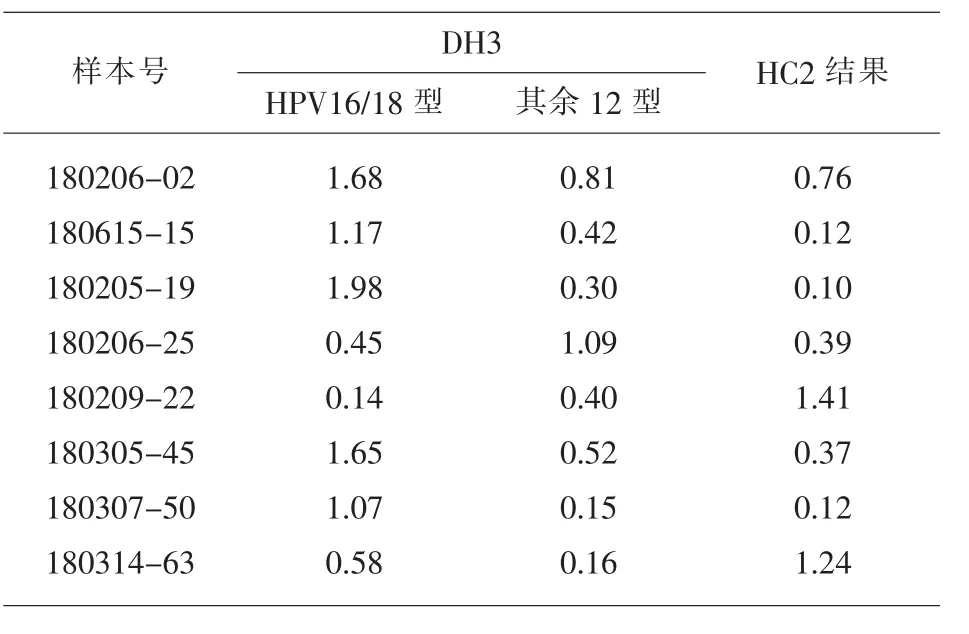
表1 8 例样本的检测不一致样本结果
2.4 TCT 检查、 病理和 HPV 结果关系 在 200 例TCT 检查过程中, 正常的有 180 例,10 例 ASCU,6例LSIL,4 例 HSIL。20 例细胞学异常人员进行阴道镜下宫颈活检,病理结果表示10 例宫颈慢性炎症,4 例 LSIL,4 例 HSIL,2 例宫颈癌。
3 讨论
高危型HPV 感染为子宫颈癌主要的原因,13种高危型HPV 感染人员中有一部分会发展成为子宫颈癌前病变, 所以对高危型HPV 感染定期的检查能够对子宫颈癌发病风险进行判断,还是浓缩子宫颈癌高危人群与癌前病变主要的手段。目前,国际中对HPV 检测的主要方法就是HC2 方法,其为HPV 检测评价的金指标,但是,此方法能够为13 种高危HPV 监测,不同型别HPV 阳性的意义各不相同,所以临床就要进行HPV 分型检查,连续的检查会提高患者的经济费用,使患者的确诊时间延误[5]。DH3 检测不仅能够实现人乳头状瘤病毒的定量检测,还能够对HPV16、18 型实现风险分层检测。通过本文研究结果表示, 本文使用的HC2 试剂盒与DH3 试剂盒对200 例宫颈脱落细胞HPV DNA 进行检测,表示两种方法符合率都为98%,以此说明DH3 和HC2 检测结果具有较高的符合率, 能够为临床监测高危型HPV 提供手段[6]。
子宫颈癌的病变研究具有一定突破性的进展,HR-HPV 感染为发生子宫颈癌的主要条件。HR-HPV 感染子宫颈上皮细胞之后,DNA 就会到宿主细胞中整合,HR-HPV 致病基因E6-E7 就会开始表达,产物不仅能够朝着转化细胞进行转化,并且能够和细胞调控蛋白进行作用,对细胞正常周期造成影响,使细胞无限制的生长,导致癌症的出现。通过HR-HPV 感染子宫颈癌是比较漫长和持续的过程,可以长达10~15 年,但是有25%患者在五年之内就会发生成为浸润癌[7]。大部分患者在感染18 个月之后利用自身免疫能够清除病毒,小部分患者在HR-HPV 持续感染之后就会出现子宫颈低度鳞状上皮内病变或者高度鳞状上皮内病变,还会朝着子宫颈癌发展[8]。相关研究结果表示,HRHPV 持续感染和子宫颈癌相对危险度会提高250倍。通过本文研究结果表示,在TCT 检测细胞病程不断加重的过程中,HPV 阳性率也在不断的提高,满足持续HR-HPV 阳性和子宫颈病变演进相关研究结论的关系[9]。
本文200 例宫颈脱落细胞样本检测过程中,使用HC2 方法检测出24 例HPV 阳性, 检出率为12%。使用 DH3 方法检出 28 例 HPV 阳性,检出率为14%,其中 HPV16、18 型阳性者共有 10 例,占据35.7%,其他 12 型阳性者有 18 例,占据 64.2%。阳性预测值代表了检出阳性结果和患病率具有密切关系,阳性结果中的患者越多,那么就表示阳性预测值越高[10-12]。本文使用两种方法的HPV 检测阴性预测值都比较高,也就是HPV 检测结果为阴性能够将患子宫颈高度上皮内瘤病变可能进行排除[13]。
DH3 在使用过程中的高度宫颈上皮内瘤样病变的预测灵敏度比较高,但是准确性、特异度、阳性与阴性的预测值都比较高,并且价格比较低,一次能够检测多型并且实现定量分型检测,结果能够协助于临床诊断[14,15]。
综上所述,HC2 和DH3 对高危型人乳头状瘤病毒检测过程中具有较高的符合率,能够将杂交捕获定量分型技术作为宫颈癌初筛中的有效手段。
