海口地区高龄孕产妇孕晚期及产后抑郁发生及影响因素调查
2021-05-17吴朝杏陈惠丽
吴朝杏 陈惠丽 轩 妍
海南省妇女儿童医学中心(海口,570000)
妊娠和分娩过程中,孕产妇的生理和心理均会产生相应的调整,同时也会导致孕期或产后抑郁[1]。相关数据表明[2],我国孕产妇孕晚期及产后抑郁症发生率为11.3%~15.1%,且近年呈上升趋势。研究表明[3],高龄孕产妇有更高的孕期和产后抑郁风险。孕期及产后抑郁的发病机理尚未定论,明确导致孕晚期及产后抑郁的相关风险因素对预防和降低抑郁发生起着重要作用。鉴于此,本研究对海口地区高龄孕产妇开展流行病学调查,了解孕晚期及产后抑郁现状并分析相关影响因素。
1 对象与方法
1.1 研究对象
选取2017年1月—2020年1月海口地区居住≥6个月且接受规范产前检查的高龄孕晚期孕妇。纳入标准:①年龄≥35岁,孕周≥28周;②单胎妊娠;③具备良好认知、沟通能力,能够完成EPDS问卷调查;④知情本研究并签署知情同意书。排除标准:①妊娠前抑郁或既往精神病史;②严重妊娠并发症;③严重基础病变;④依从性差,无法配合完成本研究。本研究经本院伦理委员会审批。
1.2 调查方法
1.2.1一般资料采取前瞻性研究方法,对接受规范产前检查的高龄孕妇进行调查,主要包括年龄、工作状态、文化背景、婚姻状态、户籍、经济条件等基本信息,不良孕产史、分娩史、引/流产史、吸烟史、饮酒史、产时并发症;分娩后随访获得新生儿性别、新生儿健康状况、孕母健康情况、母婴保健知识以及与家人关系等资料。
1.2.2抑郁情况调查分别在孕妇孕晚期及产后2个月和产后4个月时采用爱丁堡产后抑郁量表(EPDS)(中文版)[4]对孕产妇进行调查。EPDS量表从焦虑、恐惧、心境、乐趣、自责等3个维度共10个条目进行量化评分,每个条目评分为0~3分,分值越高则抑郁情况越严重,总分30分,参考文献[5]以EPDS分值≥13分为抑郁症判定界限。无论在孕期或产后任一阶段确诊为抑郁均纳入抑郁组,未发生抑郁症为正常组,比较两组孕产妇临床资料并分析导致高龄孕产妇孕晚期及产后抑郁的可能影响因素。
1.3 统计学方法

2 结果
2.1 高龄产妇抑郁发生情况
共获取5924例高龄孕产妇完整基线资料。孕晚期获取有效EPDS问卷5811份,无效问卷113份;产后2个月时获取有效EPDS问卷5580份,失访231例;产后4个月时获取有效EPDS问卷5434份,失访146份。经剔除后,最终5434例纳入研究。抑郁发生率孕晚期为12.7%(690/5434),产后2个月为2.4%(128/5434),产后4个月为1.9%(102/5434),孕晚期抑郁发生率高于产后(χ2=762.907,P=0.000)。
2.2 高龄孕产妇EPDS评分
高龄孕产妇EPDS评分均值在孕晚期11.25±3.01分、产后2个月9.98±4.70分、产后4个月8.02±4.90分。Pearson相关系数法分析显示,孕晚期EPDS评分与产后2、4个月均呈正相关(r=0.501、0.334,P<0.05)。
2.3 高龄孕产妇发生抑郁的相关单因素分析
将孕晚期、产后2个月和4个月抑郁孕产妇共811例纳入抑郁组,其余4623例纳入正常组。经比较两组文化程度、经济条件、不良孕产史、引/流产史、吸烟史、产时并发症、新生儿健康状况、孕母健康情况及与家人关系等均存在差异(P<0.05)。见表1。

表1 两组一般资料分析[例(%)]
2.4 发生抑郁的多因素logistic回归分析
以孕晚期及产后是否发生抑郁作为因变量,将单因素中差异显著的相关影响因素作为自变量,做多因素logistic回归分析。结果显示,高中及以下文化程度、有不良孕产史、有引/流产史、有产时并发症、新生儿健康状况异常、孕母健康异常、与家人关系较差等是高龄孕产妇孕晚期及产后发生抑郁的独立危险因素(P<0.05)。经济条件、吸烟史与高龄孕晚期及产后抑郁无明显关系(P>0.05)。见表2。
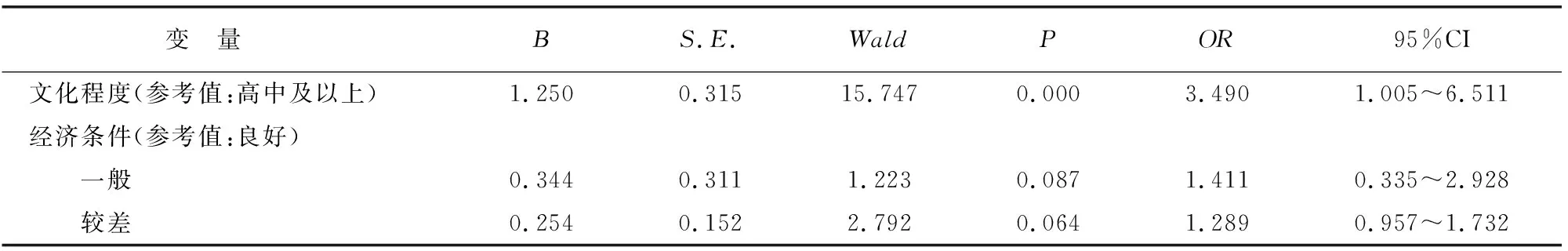
表2 高龄孕产妇孕晚期及产后发生抑郁的多因素logistic回归分析

变 量 Β S.E. Wald P OR95%CI不良孕产史(参考值:无)0.3450.1119.6600.0021.4120.984~1.410引/流产史(参考值:无)1.3220.5326.1750.0003.7511.357~7.697吸烟史(参考值:无)0.2660.2081.6350.2781.3050.834~1.869产时并发症(参考值:无)0.3040.1573.7490.0401.3551.056~1.806新生儿健康状况(参考值:正常)0.2550.0967.0560.0091.29010.67~1.569孕母健康情况(参考值:正常)0.1950.0865.1410.0181.2151.033~1.437与家人关系(参考值:良好) 一般1.0840.7442.1230.0792.9560.874~9.224 较差1.3330.31218.2540.0003.7921.896~7.261
3 讨论
相关研究表明[6],妊娠期孕妇内分泌、神经、血液循环等生理各系统均会出现不同程度改变,而在此过程中往往伴随着紧张、焦虑、恐惧等不良情绪,在持续而又强烈的妊娠应激反应作用下,部分孕妇出现心理状态异常,进而发展成孕期或产后抑郁症。近年高龄孕妇比例上升,与非高龄孕妇相比更担心妊娠过程、胎儿健康等问题,因而更易出现心理障碍问题[7-8]。研究显示[9],高龄孕产妇在孕期及产后抑郁的风险更高。本研究对海口地区5434例高龄孕产妇调查分析结果表明,抑郁发生率孕晚期(12.7%)高于产后2个月(2.4%)及产后4个月(1.9%),与侯惠娟等[10]报道较一致,接近于全国平均水平(10%~15%)。
既往研究证实[11-12],孕晚期抑郁可影响孕妇妊娠状态,严重者可导致滞产或不良妊娠结局;产后抑郁则可能导致产妇自残、自杀、杀婴等严重社会功能问题;此外,产后抑郁还可影响新生儿健康成长及儿童不良行为发生。了解孕产妇抑郁情况及相关影响因素,对预防、指导孕产妇心理状态具有重要意义。孕晚期及产后抑郁的影响因素涉及方面较多且复杂,本研究结果表明,高龄孕产妇中发生抑郁者与未发生抑郁者在文化背景、经济条件、不良孕产史、引/流产史、吸烟史、产时并发症、新生儿健康状况、孕母健康情况、与家人关系等方面均存在差异。EPDS评分孕晚期与产后2个月、产后4个月均呈正相关。提示孕晚期抑郁与产后抑郁存在密切关联,关注孕晚期抑郁对预防和避免产后抑郁至关重要。
通过多因素分析发现,高中及以下文化背景、有不良孕产史、有引/流产史、有产时并发症、新生儿健康状况异常、孕母健康情况异常、与家人关系较差等是高龄孕产妇产后抑郁的独立危险因素。分析认为,文化背景较低高龄孕产妇普遍缺乏对高龄妊娠的认知,对妊娠过程存在恐惧、焦虑心态,易导致产后抑郁症的发生。既往不良孕产史或引/流产史往往会给高龄孕妇带来生理和心理上的双重负面刺激,在孕晚期即将分娩之际更易情绪激动、焦虑和担心,进而增加孕晚期抑郁及产后抑郁风险[13]。妊娠或产时合并基础病也会增加孕产妇对妊娠过程的担忧和焦虑,影响心理改变。高龄孕妇可能更期待拥有健康宝宝,若新生儿健康状态不佳或有新生儿疾病,孕母不仅难以接受,心理上还会产生较大落差,造成心理负担较重,因此容易产后抑郁。既往研究认为[14],孕妇与家人良好关系在缓解妊娠期孕妇压力具有重要作用。由于在妊娠过程中孕母需面临生理和心理上的各种变化,较敏感、脆弱,如有家人、朋友的支持和陪伴可更好地帮助孕妇度过特殊阶段,而与家人关系不佳也将增加孕产妇在孕晚期及产后抑郁的风险。
综上所述,海口地区高龄孕产妇在孕晚期和产后的抑郁症发生率均较高,与家人关系、文化背景、不良孕产史、新生儿疾病等是孕晚期及产后抑郁的主要影响因素。临床应重视高龄孕妇心理行为变化,及时予以干预以预防抑郁的发生。
