保留左结肠动脉在腹腔镜直肠癌前切除术中的临床应用和疗效观察
2021-05-17姜慧员刘海义江波白文启王文渊冯毅
姜慧员 刘海义 江波 白文启 王文渊 冯毅
直肠癌是我国常见的恶性肿瘤之一,外科手术是目前治疗直肠癌的主要手段[1]。随着对直肠癌研究的深入,在保证了直肠癌根治性切除术后预后效果的前提下,直肠癌手术保肛率明显增加,患者术后的生活质量提高,但术后吻合口漏、梗阻、出血等并发症时有发生,其中术后吻合口漏是发生率较低但非常重要的并发症之一,可导致休克、感染等严重后果,甚至危及生命[2-3]。吻合口漏的原因很多,包括全身情况、局部情况等,其中吻合口血运及肠管有无张力,是其发生的主要原因[4-5]。肠系膜下动脉(inferior mesenteric artery,IMA)的离断主要有两种方式,一种是不保留左结肠动脉(left colonic artery,LCA)的高位结扎,一种是保留LCA的低位结扎[6]。目前对于两种处理IMA的方式,哪种更为优势,尚无定论,但近年来,国内专家更倾向于保留LCA的低位结扎,以便于提供更加有保障的左半结肠血供。本研究回顾性分析2015年7月至2018年7月山西省肿瘤医院结直肠肛门外科收治的行腹腔镜直肠癌前切除术186例患者的临床资料,探讨保留LCA与否对临床疗效的影响。
资料与方法
一、一般资料
回顾性分析2015年7月至2018年7月山西省肿瘤医院结直肠肛门外科收治的行腹腔镜直肠癌前切除术病例资料,所有患者均来自同一手术治疗组,根据纳入和排除标准,最终纳入186例。根据术中是否保留LCA分为两组,其中观察组:保留LCA,80例;对照组:不保留LCA,106例。两组患者性别、年龄、肿瘤位置、肿瘤分期及肿瘤最长径比较,差异均无统计学意义(均P>0.05),见表1。
表1 两组一般资料比较[±s,例(%)]
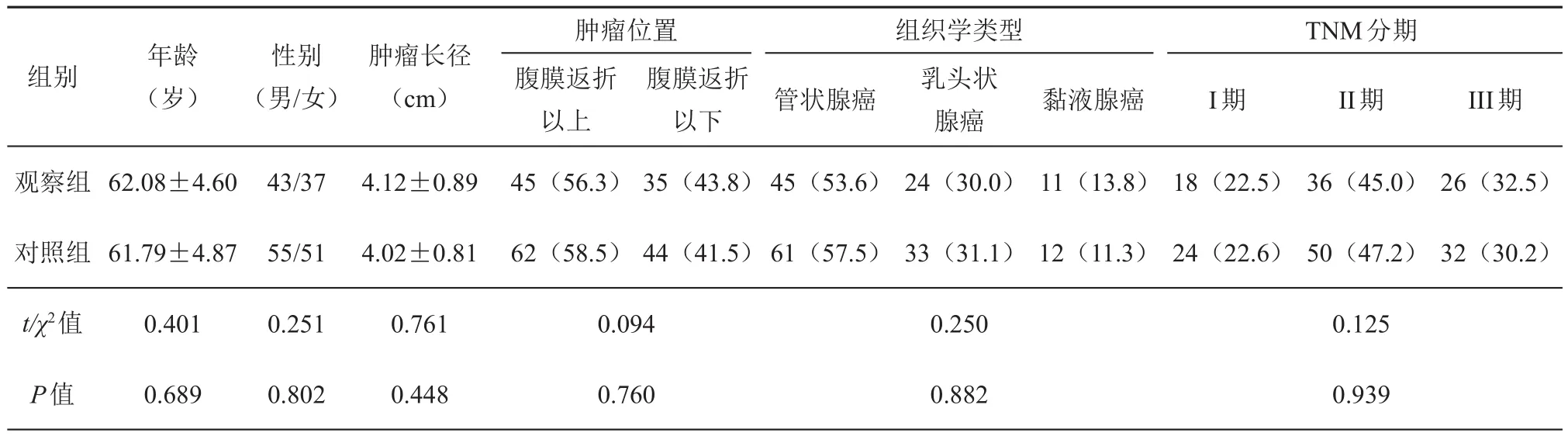
表1 两组一般资料比较[±s,例(%)]
组别年龄(岁)性别(男/女)肿瘤长径(cm)组织学类型管状腺癌黏液腺癌TNM分期I期II期III期观察组62.08±4.60肿瘤位置腹膜返折以上45(56.3)4.12±0.89 43/37腹膜返折以下35(43.8)45(53.6)乳头状腺癌24(30.0)11(13.8)18(22.5)36(45.0)26(32.5)55/51 61.79±4.874.02±0.8162(58.5)44(41.5)61(57.5)33(31.1)12(11.3)24(22.6)50(47.2)32(30.2)对照组t/χ2值0.4010.2510.7610.0940.2500.125 P值0.6890.8020.4480.7600.8820.939
二、纳入与排除标准
1.纳入标准:术前病理确诊直肠癌;术前未行新辅助治疗;术前无远处脏器转移;签署知情同意书。
2.排除标准:同时合并其他恶性肿瘤或既往肿瘤病史;合并肠穿孔、肠梗阻、消化道出血等需急诊手术者。
三、手术方法
观察组患者取改良截石位,头低脚高右倾,常规五孔穿刺法,采取头侧中间入路方式,助手将乙状结肠系膜提起,显露IMA走形,在骶骨岬下方3 cm~5 cm直肠系膜薄弱处切开第一刀,进入正确游离间隙,然后沿着此间隙向肠系膜下动静脉根部方向及左侧系膜游离,分离过程中注意分辨下腹下神经走形,并注意保护。清扫肠系膜下动静脉根部淋巴结及脂肪组织。系膜根部淋巴结清扫应掌握整块切除技术,由近及远整块分离切除。暴露IMA分支LCA、乙状结肠动脉(sigmoid colon artery,SA)、直肠上动脉(superior rectal artery,SRA),清扫血管周围淋巴结及脂肪组织,在IMA分出LCA的下方0.5 cm~1.0 cm处离断IMA并保留LCA。对照组在清扫肠系膜下动静脉根部淋巴结及脂肪组织后,于腹主动脉发出IMA约0.5 cm~1.0 cm处结扎IMA。两组均按照TME原则[7-8]行Dixon术式,腹壁辅助切口,切除直肠癌病灶,经肛门端端吻合肠管,重建消化道,留置引流管。
四、术后辅助治疗
根据术后病理结果,术后病理分期为Ⅱ~Ⅲ期的患者,根据有无高危因素,行为期3个月的奥沙利铂+卡培他滨(XELOX)方案或6个月的mFOLFOX6方案化疗。
五、术后随访
术后采用门诊复查及电话等方式随访6~48个月,术后2年内每3个月复查一次,术后2~5年,每半年复查一次,观察术后局部复发及远处转移情况、累积生存率。
六、统计学分析方法
以上临床资料收集后,选用SPSS 21.0统计学软件对数据进行处理。计量资料以(±s)表示,组间比较行t检验;计数资料以[例(%)]表示,组间比较行χ2检验或校正χ2检验或Fisher确切概率检验;生存分析采用Kaplan-Meier法,生存率的比较采用Log-rank检验。以P<0.05为差异有统计学意义。
结 果
一、两组手术相关指标比较
两组患者手术均顺利完成,无术中及术后死亡病例。两组患者手术时间、术中出血量、淋巴结总清扫数量、D253组淋巴结清扫数量、预防性造口比率,D253组淋巴结阳性转移率、住院时间差异均无统计学意义(P>0.05);但术后保留LCA组的近端肠管缺血改变情况(根据术中肠管血运颜色判断)(P=0.038)、脾曲游离比率(P=0.038)、术后肛门首次排气时间均低于不保留LCA组,差异有统计学意义(t=6.935,P<0.05),见表2。
表2 两组手术相关数据比较(±s)

表2 两组手术相关数据比较(±s)
注:#采用Fisher确切概率法;*采用校正χ2检验
组别 手术时间(min) 术中出血量(mL)淋巴结总清扫数量(枚)住院时间(天)脾曲游离[例(%)]预防性造口[例(%)]观察组166.26±12.4389.78±6.5417.84±3.22第253组淋巴结清扫数量(枚)4.09±0.86术后肛门首次排气时间(天)1.66±0.847.05±1.43近端肠管缺血改变[例(%)]0(0.0)0(0.0)3(3.8)163.21±13.4588.25±7.1117.62±3.144.36±1.442.59±0.957.10±1.486(5.5)6(5.5)3(2.8)对照组t/χ2值1.5841.5030.4571.6006.9350.249— —0.124 P值0.725*0.1150.1350.6480.1110.0000.8040.038#0.038#
二、两组术后并发症比较
两组患者术后吻合口出血、吻合口狭窄、腹腔感染、尿潴留差异均无统计学意义(P>0.05),但术后吻合口漏发生率,观察组低于对照组,差异有统计学意义(χ2=3.908,P=0.048),见表3。

表3 两组并发症发生率比较[例(%)]
三、两组术后随访情况比较
术后所有患者均得到随访,随访时间为6~48个月,中位随访时间为40个月。随访期内,观察组失访1例,对照组失访2例。观察组复发率、远处转移率分别为2.5%(2/80)、11.3%(9/80),对照组分别为2.8%(3/106)、12.3%(13/106),差异无统计学意义(P>0.05),见表4。两组累积生存率比较,差异无统计学意义(χ2=3.802,P=0.051),见图1。
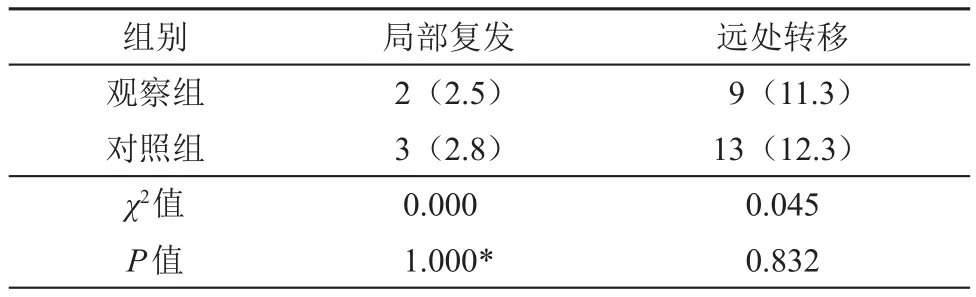
表4 两组术后随访结果比较[例(%)]
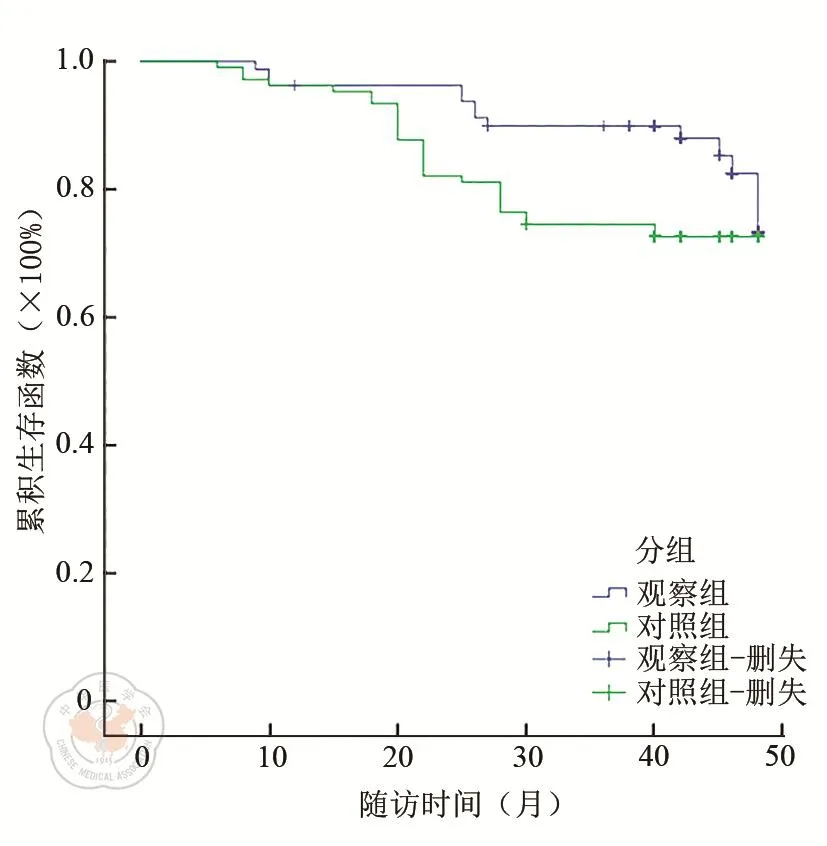
图1 两组累积生存函数比较
讨 论
淋巴结转移是直肠癌的最主要转移途径,淋巴结转移包括:肠旁淋巴结转移,系膜淋巴结转移及IMA根部淋巴结转移。依据日本大肠癌病理规约,将IMA根部淋巴结命名为第253组淋巴结,且将常规清扫第253组淋巴结作为判断患者术后预后结局的主要因素之一[9]。Ubukata等[10]、Rao 等[11]和Kanemitsu等[12]认为清扫第253组淋巴结能够获得更长的生存期限,降低复发、转移的风险。Leggeri等[13]研究发现,仅肠旁淋巴结转移的直肠癌患者术后5年生存率为68.2%,而发生第253组淋巴结转移的5年生存率仅为30%。Malassagne等[14]研究发现IMA根部淋巴结转移的患者,其5年生存率与远处转移的患者相似,其死于肿瘤的可能性是没有根部淋巴结转移患者的2.5倍。因此,直肠癌根治术中进行IMA根部淋巴结清扫是必须的。术中IMA的处理包括高位结扎和低位结扎,在直肠癌根治术中IMA的低位结扎虽然能够保证更好的吻合口血供,却不能对位于IMA根部的第3站淋巴结进行清扫;而行IMA的高位结扎虽然能保证3站淋巴结的清扫,但又会导致远端结肠及吻合口血供减少。因此我们选择行保留LCA的直肠癌D3根治术,即在保留LCA的同时,对第253组淋巴结区域进行根治扩大清扫,Kawamura等[15]将第3站淋巴结的分布范围定义为IMA起始部为头侧缘,肠系膜下静脉内侧为外侧缘,左半结肠动脉为足侧缘,IMA右侧为内侧缘。因此,在保留LCA的情况下,彻底清扫这一区域的淋巴结,理论上可以达到和高位结扎IMA一样的淋巴结清扫范围。本研究同样也证实,两组患者淋巴结总清扫数量、第253组淋巴结清扫数量、第253组淋巴结阳性转移率差异均无统计学意义,研究表明保留LCA并未影响对D3淋巴结的清扫,理论上两组患者具有相同的肿瘤学效果。术后患者均随访6~48个月,两组均无患者发生死亡,其中,观察组:局部复发2例;远处转移3例(肝转移2例,腹膜转移1例)。对照组局部复发3例;远处转移3例(其中肝转移4例,肺转移3例,腹膜转移2例)。两组比较差异无统计学意义(P>0.05)。且两组累积生存率差异无统计学意义。本研究提示保留LCA可以达到与不保留LCA组相似的预后结果,但同时需要长期精确的随访以确定前切除术中保留LCA对长期肿瘤学预后的影响。
一些学者Kobayashi等[16]认为,保留LCA的直肠癌D3根治术,增加了手术时间和手术难度。而Sekimoto等[17]证明,通过改良手术方法,并提高术者的技术,保留LCA的直肠癌D3根治术与传统的IMA的高位结扎相比,在收获相似的淋巴结数量的同时,不会明显加手术的时间。本研究比较两组手术时间,差异无统计学意义。对于有丰富经验的腹腔镜外科医师,并不会增加手术时间。
对于直肠癌前切除术,外科医生最关心的就是,术后是否会出现吻合口漏,尤其对于超低位直肠吻合,吻合更加慎重,文献报道吻合口漏发生率在1%~20%[18-19]。吻合口漏的相关并发症,如吻合口出血、腹腔感染、吻合口狭窄,增加二次手术率和住院时间,还可能会降低远期疗效,例如增加局部复发率和降低肿瘤特异性存活率[20-21]。虽然通过加固吻合口,留置肛管引流,预防性造口,在一定程度上可减少或预防吻合口漏的并发症,但如何保证良好的吻合口血供,减少吻合口漏发生率才是关键。结肠脾曲、降结肠中上段多由结肠中血管左支形成的边缘弓供血,部分病例边缘弓缺如,尤其对于有高血压、糖尿病的老年患者,虽存在血管弓,但可能因血管硬化,动脉斑块形成,导致供血不足,发生吻合口漏或术后肠功能不全几率较高。因此采取保留LCA,可有效解决这一隐匿的问题。本研究中,对照组12例患者中(7例既往糖尿病史,5例既往高血压病史),在置入吻合器钉座后,发现近端结肠有缺血改变,予以重新游离脾曲。而在观察组中,未出现肠管缺血改变,这也就解释了保留LCA对血供影响。Dworkin等[22]和Seike等[23]的研究证明,IMA的高位结扎能够显著降低远端结肠的血供。同时,一些学者认为高位结扎可以保证游离结肠更长,可减少吻合口张力,但是我们通过断扎LCA降支,适当游离脾曲,也可以同样保证足够的游离肠管长度。虽然本文对比两组患者,观察组吻合口漏的比率明显降低,但一些研究也指出,低位结扎并不会减少吻合口漏的发生。因此,对于一些高龄、有合并症的高危患者,保留LCA确实可减少吻合口漏的发生,但对于大样本病例,还需进一步研究证实。
直肠癌前切除术后,排便功能的恢复,一直是困扰医生及患者的主要问题,包括腹泻、里急后重、便秘等,王庆广等[24]研究指出高位结扎IMA后,导致近端结肠长期供血不足,术后患者由于肠蠕动减弱,导致排便功能障碍。伍颖君等[25]研究也提出低位结扎组患者的排便障碍发生率明显低于高位结扎组。本研究也提示保留LCA可早期恢复肠道功能,术后首次排气时间差异有统计学意义,除与保留结肠血管有关,还与腹腔镜手术的推广、低位结扎组可更好地保护IMA根部神经丛有关。因此,保留LCA可有助于促进术后患者肠道功能恢复,减少排便障碍发生,改善生活质量。
本研究通过对186例行腹腔镜直肠癌切除术病例的研究,比较观察组与对照组的临床资料,可以得出:低位结扎、保留LCA可获得与高位结扎、不保留LCA组相似的肿瘤学效果及预后,且可以保证更好的结肠血运,减少吻合口漏的发生,更早的肠道功能恢复,且不会增加手术并发症及相关风险,是安全、可行的,值得临床工作中推广、研究。
