预防妊娠期糖尿病新生儿低血糖的护理干预应用效果分析
2021-05-15李静
李静
作者单位: 300211 天津,天津医科大学第二医院新生儿科
妊娠期糖尿病(GDM)是指妊娠期发生的糖尿病,是妊娠期常见的一种并发症。大多数G D M患者在分娩后能恢复正常的糖代谢水平,但研究资料表明,该类妇女此后发生2型糖尿病(T2D M)的风险也增加了[1]。由于G D M的临床过程复杂,随着病程发展,母亲和胎儿存在的风险系数较高,临床需予高度重视,采取积极的早期干预措施,使分娩结局得以改善。随着胎龄的增加,胎儿对各类营养素的需求逐渐增加,胎儿从母体获取能量方式只能是从胎盘吸收葡萄糖。与正常健康妇女相比,G D M孕妇的血糖水平较低,其空腹血糖甚至可降低约10%,较普通孕产妇更易发生低血糖和酮症酸中毒,影响妊娠结局,若不加以合理干预,新生儿发生低血糖的风险也较高[2]。本研究以G D M新生儿作为研究对象,分析护理干预对预防G D M新生儿低血糖的效果。现报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2019年6月本院收治的100例G D M新生儿作为研究对象,随机分为观察组和对照组各50例。入选标准:母亲均确诊为GDM;新生儿均为足月单胎;其出生Apgar评分>8分;新生儿家长均签字同意。排除标准:新生儿出生即有血糖水平异常者。两组G D M新生儿基线资料比较,差异均无统计学差异(P>0.05),具有可比性。见表1。
1.2 护理方法
1.2.1 常规护理 新生儿出生后,立即将口腔和咽喉中羊水和黏液彻底清除,以保持呼吸顺通。保暖并擦干身体表面血液和羊水,将其放在温暖柔软的包被中,或者远红外暖箱保暖。用液体石蜡擦除体表胎脂,给予宽松柔软和温暖的穿着。使用0.25%氯霉素滴眼液、10%磺胺醋酰钠滴眼液或利福平滴眼液预防新生儿眼部感染。检查母儿病历、新生儿手圈、胸卡、床头卡的姓名、性别、出生时间、分娩方式。详细检查病历,了解产前、产后情况及注意事项,如分娩概况、Apgar评分、产妇并发症等。观察新生儿体温、肤色、反应、呼吸、哭闹、吮吸力、母乳喂养量、肌肉张力,检查脐带残端是否渗血渗液。将新生儿置于母亲身体胸腹部前方,接触皮肤并早期吸吮30 min。母婴在同一房间时,母婴分开不得>1 h。测量体重1次/d,如果新生儿体重下降>6%,应报告医生,查明原因并及时处理。沐浴1次/d,在皮褶处涂抹婴儿专用的爽身粉,保持皮肤清洁、干燥。用75%乙醇擦拭脐部,2次/d,保持干燥。换尿布后,在臀部涂爽身粉,防止臀部发红。记录排尿、排大便次数及性状,24 h内无尿者给予多次喂水,36 h内无大便,应检查肠道是否畸形,如无畸形,可用温盐水灌肠,并应向医生报告。实施母乳喂养知识指导和帮助母亲进行母乳喂养,鼓励按需母乳喂养,经常让新生儿吮吸乳头,刺激乳汁分泌,母乳不足者酌情补充。出生后24~48 h内,体温正常且一般情况良好者,可进行卡介苗接种。出院时,进行全面体检,核对出生证明和婴儿手环,床号、姓名、性别,证实无误方可交给产妇,并应说明婴儿的一般情况和注意事项。
1.2.2 预防性护理
1.2.2.1 对母体护理 孕妇分娩前,密切监测母亲血糖值,详细记录护理情况,制定个体化饮食计划,重点突出高蛋白、低脂肪、低糖、高纤维素的原则,保证产妇营养需求,采取积极措施控制母亲血糖,防止血糖大幅度波动。告知孕妇适当运动的必要性,在护理人员指导下,孕妇坚持做适度的有氧运动。注意孕产妇的情绪改变,适时向孕妇介绍潜在的产后并发症,告知避免并发症的注意事项,提供心理疏导,防止孕妇出现不良情绪,并强调维持平静情绪对减轻应激反应的影响。对符合条件产妇应鼓励亲属陪同分娩,综合考虑并选择孕产妇最合适的分娩方式,将分娩风险降至最低。分娩后,注意监测产妇血糖水平及生命体征,如有异常,及时向医生报告异常情况。为孕妇制定饮食计划,饮食仍以高蛋白、高纤维、低糖、低脂肪为主。对母亲进行知识教育,讲解新生儿护理知识,为新生儿和母亲提供尽可能的多的接触时间;同时,对产妇进行心理护理,可以帮助产妇完成到母亲的角色转换,提高产妇对新生儿的关注度。
1.2.2.2 对新生儿护理 新生儿的护理从围产期就开始,监测胎儿宫内发育,监测胎儿心率。若发现胎动过快或是过慢,应该及时对其进行检查,并给孕妇吸氧以缓解胎儿宫内缺氧的症状;若胎儿宫内窘迫较严重,应立即终止妊娠。待新生儿出生后立即对新生儿作全面检查,对皮肤、脐带作好护理,注意新生儿呼吸状况;出生后30 min喂服10%葡萄糖溶液100 mL,并间隔2 h喂服1次葡萄糖溶液[3]。
1.3 观察项目 新生儿出生后立即对其血糖水平进行监测,无论胎龄和日龄多少也无论临床症状有无,一旦新生儿全血葡萄糖<2.2 mmol/L即定义为新生儿低血糖[4]。记录两组G D M新生儿的低血糖发生率。出院前采用我院自制的调查问卷评估新生儿家长的满意度,总分为100分,≥90分为非常满意,80~90分为基本满意,≤70分为不满意,对问卷结果进行比较分析。
1.4 统计分析 采用SPSS 17.0统计学软件,低血糖发生率,采用χ2检验;监测血糖以均数±标准差表示,组间比较应用t检验;家长满意度采取秩和检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组G D M新生儿血糖监测对比 两组G D M新生儿的血糖比较,差异无统计学意义(P>0.05)。见表2。
2.2 两组G D M新生儿低血糖发生率对比 观察组G D M新生儿低血糖发生率为4.0%(2/50),低于对照组G D M新生儿的20.0%(10/50),差异有统计学意义(χ2=6.0606,P<0.05)。
2.3 两组G D M新生儿家长满意度对比 观察组G D M新生儿家长满意度高于对照组G D M新生儿家长满意度,差异有统计学意义(U=2.7722,P<0.05)。见表3。
3 讨论
近年来,G D M孕妇并发症发生率较高,对孕妇乃至胎儿影响较大。对于G D M患者,胎儿通过胎盘摄入的葡萄糖数量较多,胎儿胰岛β细胞在摄入大量葡萄糖的刺激下发生增殖,使胰岛素分泌量增加,可引起高胰岛素血症。胎儿在娩出后不能再从母亲处直接获得葡萄糖,因此在出生合并高胰岛素血症的前提下较容易发生新生儿低血糖症。另外,由于新生儿体内肝糖原的储存量下降,出生后肝糖原的消耗量很大,而刚出生时母亲产生的乳汁量较少,导致新生儿体内肝糖原迅速下降[5-6]。持续性低血糖一旦在新生儿中出现,将影响其大脑细胞的能量代谢,可能导致远期的脑组织损伤,造成难以逆转的严重后果[7]。因此,有必要加强对G D M新生儿低血糖的预防性护理干预。本研究结果显示,对G D M新生儿进行针对性的护理干预可使新生儿发生低血糖的概率降低到5%以下。相关研究显示,低温是新生儿出现低血糖的危险因素之一[8-9]。因此,在进行G D M新生儿护理时,首先需要做好保暖工作,即便是G D M新生儿不是早产儿的情况下也需要进行这项保暖工作,将其放入保温箱,保证G D M新生儿的体温,从而达到降低新生儿低血糖发生的目的。G D M新生儿出生后30 min喂服10%葡萄糖溶液100 mL,间隔2 h喂食1次,可以快速补充机体中所需要的糖。同时,对G D M新生儿的母亲进行母乳喂养的健康宣教,使其了解母乳喂养并充分重视起来,保证G D M新生儿的营养需求。本研究结果表明,观察组G D M新生儿低血糖发生率低于对照组G D M新生儿;观察组G D M新生儿家长满意度高于对照组G D M新生儿家长,与相关研究结果基本一致[10]。综上所述,对G D M新生儿采取预防性护理干预,能够有效降低其发生低血糖的可能性。
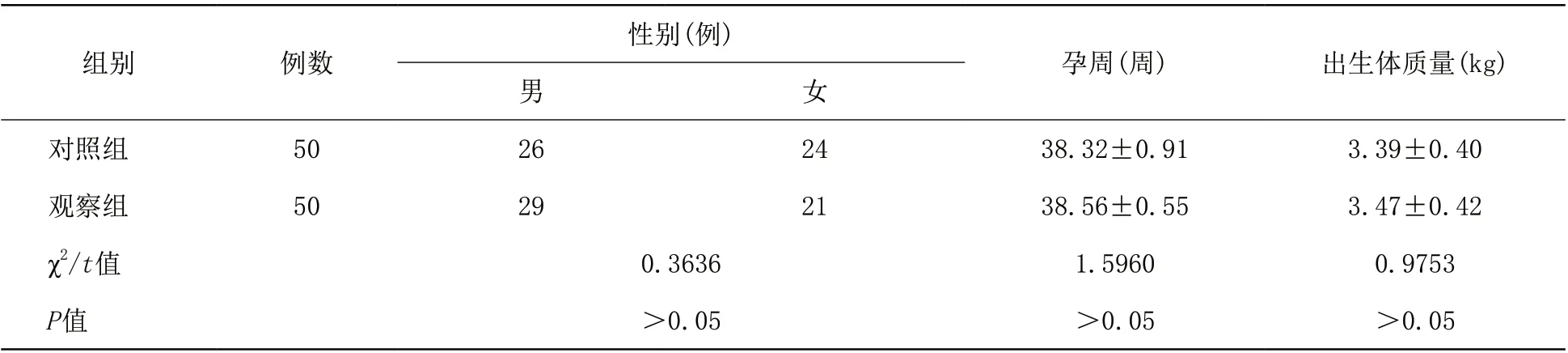
表1 对照组和观察组一般资料比较
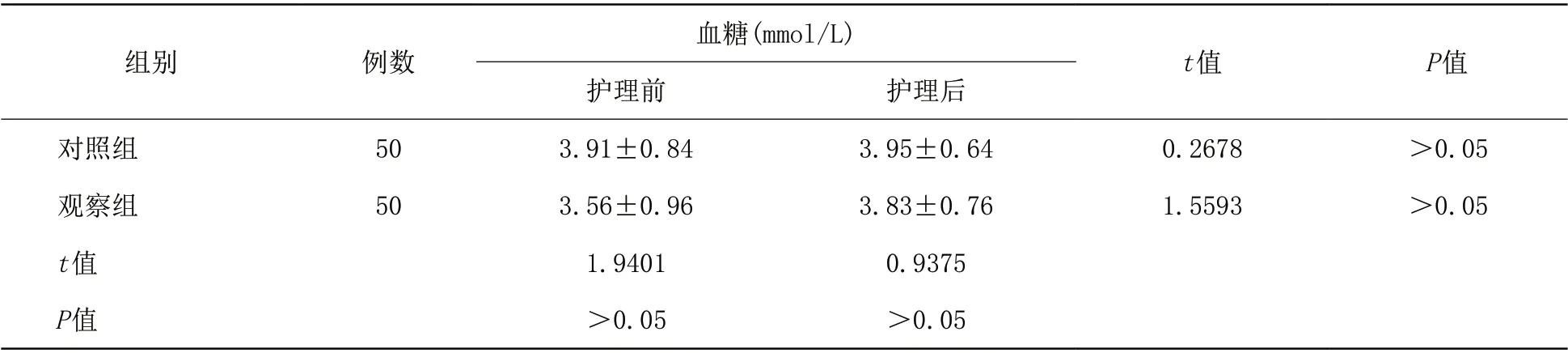
表2 对照组和观察组GDM新生儿血糖监测对比
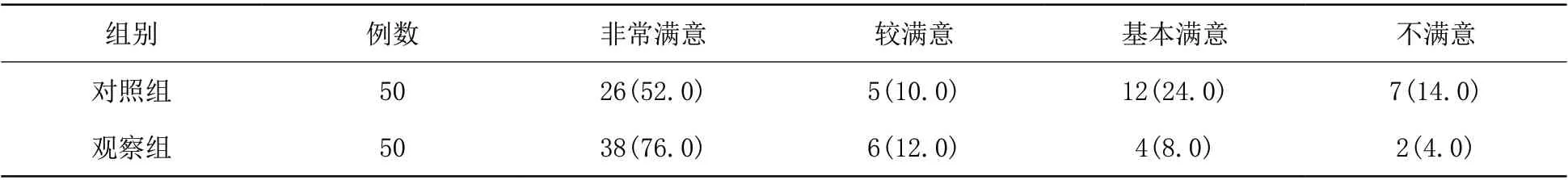
表3 对照组和观察组GDM新生儿家长满意度对比[例(%)]
