胎儿疾病一体化多学科管理服务体系建立和临床应用
2021-05-15刘敏李湘莲薛彦生宋蔼霓
刘敏 李湘莲 薛彦生 宋蔼霓
作者单位:1.516008 广东 惠州,惠州市第二妇幼保健院妇产科;2.惠州市第二妇幼保健院小儿外科
胎儿疾病是影响胎儿生存质量及围产儿死亡或终生残疾的重要原因之一,其与母体感染、遗传因素以及环境因素等原因密切相关,临床表现多为胚胎异常发育(先天性心脏病、畸形等)和产后感染(肝炎、肺炎等),严重威胁胎儿的生命,对家庭及社会带来沉重的负担[1-2]。研究表明,有效的产前、产后治疗手段可改善非致死性疾病缺陷儿的生存质量,且能够降低围产儿死亡的发生[3-4]。但部分胎儿疾病的筛查、治疗及预后等较为复杂,涉及多个领域,需要综合多个学科的知识,且胎儿的取舍还涉及社会伦理问题,因此有必要予以胎儿疾病一体化多学科管理服务,既促进了多学科融合以提高胎儿疾病医疗诊治水平,又推动了胎儿医学的发展以降低缺陷儿的出生、提高了人口素质[5-6]。本研究旨在探究一体化多学科协作管理服务在胎儿疾病诊治中的应用效果,为降低本地区的围产儿死亡率提供科学依据。现报告如下。
1 资料与方法
1.1 一般资料 选取于惠州市第二妇幼保健院胎儿超声筛查异常的孕妇193例,将2019年2—10月开展且接受一体化多学科管理模式孕妇95例设为观察组,将2018年1月—2019年1月未开展该体系而接受传统松散式管理模式孕妇98例设为对照组。观察组孕妇年龄22~45岁,孕周20~40周;对照组孕妇年龄23~43岁,孕周20~41周。两组孕妇的一般资料差异无统计学意义(P>0.05)。见表1。
1.2 入选标准 纳入标准:年龄≥18岁;经超声、遗传学检查异常或血清学筛查高风险者;均为单胎妊娠;孕妇及家属对本研究知情并同意;视听及语言功能正常者;有既往不良分娩史或遗传病家族史;有慢性疾病合并妊娠等其他可致胎儿出生缺陷高危因素者。排除标准:染色体异常疾病胎儿或无脑儿、单腔心等严重致死性畸形胎儿;孕妇为妊娠期糖尿病患者;为母亲疾病、服药因素、死胎等原因的引产;无随访记录及主要研究资料不全者。本研究经医院伦理委员会审查开展。
1.3 研究方法
1.3.1 分组方法 对照组予以传统松散管理模式,产前管理主要由产科医师完成。观察组予以一体化多学科管理服务体系模式。
1.3.2 一体化多学科管理服务体系建立 主要由产科、超声科、儿科、儿外科、生化检验、磁共振影像学等科室医师共同组成围产期医学团队。
1.3.2.1 产前多学科会诊 明确诊断胎儿疾病,包括产前三级超声检查及磁共振(MRI)检查,并进行相关的咨询、筛查,必要时结合基因检测、胎儿磁共振等医学遗传学诊断;由>2名专职人员收集信息且录入,同时汇总所有检查结果及病史,并建立档案以完善病史过程;定期举行多学科专家合作会议,及时反馈随访信息,修正处理方案,并完整记录书面意见,向患者及家属详细说明会诊结果及诊治计划。

表1 对照组和观察组研究对象一般资料比较
1.3.2.2 产前处理意见 夫妻双方均参加多学科会诊,根据胎儿疾病程度,在专家组给出是否可治、近远期预后及可能后遗症后,由夫妻双方共同决定是否继续妊娠。终止妊娠:必须有至少3名非同专业医师确认终止妊娠建议,并由夫妻双方均同意签字后,医院再开具引产证明。继续妊娠:告知家属围产儿存活几率及经治疗后的预后效果,建议继续妊娠,同时告知妊娠期与新生儿期的治疗方案和医疗费用预算,登记在案。
1.3.2.3 围产期治疗 由多学科专业医师共同制定妊娠期与新生儿期的治疗方案,互相配合完成妊娠期干预、子宫外产时处理及新生儿外科手术等围产期处理。
1.3.2.4 随访 经治疗后门诊随访,并以回执单及电话形式对出生半年以上的进行远期追踪随访。
1.4 观测指标 分析两组的胎儿疾病系统分类、疾病确诊孕周、治疗成功率及出生后胎儿死亡率。1.5 统计分析 应用SPSS 21.0统计学软件处理数据,计数资料以率表示,采用χ2检验或Fisher确切概率法;计量资料以均数±标准差表示,符合正态分布且方差齐的数据采用t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组孕妇诊断的胎儿疾病分类 两组孕妇诊断的胎儿疾病分类比较差异无统计学意义(P>0.05)。见表2。
2.2 两组的非致死性胎儿疾病的主动引产率比较 观察组的非致死性胎儿疾病总主动引产率明显低于对照组,差异有统计学意义(P<0.05);且观察组呼吸系统、泌尿系统及消化系统畸形的引产率低于对照组,差异有统计学意义(P<0.05)。见表3。
2.3 两组各系统畸形的确诊孕周比较 观察组的总平均疾病确诊孕周早于对照组,且观察组心血管系统、神经系统、泌尿病系统及颜面部的确诊孕周均早于对照组,差异有统计学意义(P<0.05)。见表4。
2.4 两组的围产儿治疗结果比较 120例选择继续妊娠的孕妇中,失访观察组2例、对照组5例,最终共纳入孕妇113例,包括观察组69例和对照组44例保留胎儿并成功分娩。其中成功分娩且接受治疗后,观察组的治疗成功率高于对照组,差异有统计学意义(P<0.05);观察组的出生后胎儿死亡率低于对照组,差异有统计学意义(P<0.05)。对照组共4例胎儿出生后死亡,分别为巨型脐膨出1例、胎儿水肿1例、重度胎儿先天性膈疝1例、多发性肠闭锁(Ⅳ型)1例(宫内未能明确诊断);观察组无出生后胎儿死亡。见表5。
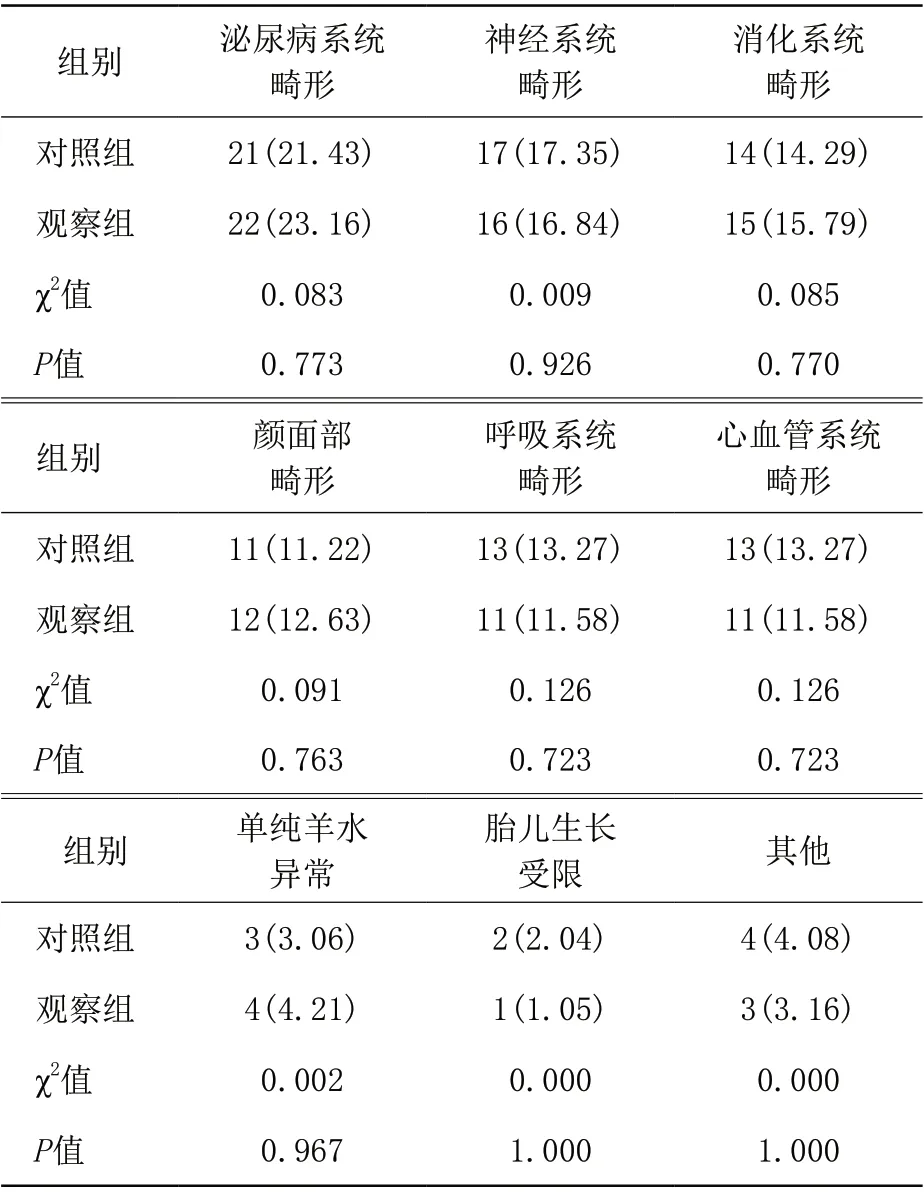
表2 对照组和观察组孕妇诊断的胎儿疾病分类[例(%)]
3 讨论
胎儿疾病是指胎儿出生前在母体内发生形态结构异常、生理功能缺陷等各种类型的先天发育缺陷,临床表现主要为唇裂、脊柱裂等形态结构异常;聋哑等生理功能缺陷以及染色体异常等[7-8]。导致胎儿先天疾病的病因复杂,但环境与遗传因素的共同影响为主要原因[9-10]。随着我国二胎政策的开放,作为胎儿疾病高发人群的高龄孕妇比例增加,从而使胎儿患病风险也升高[11-12]。严重的胎儿先天疾病的诊断会给孕妇及家属带来巨大的精神与经济负担,传统松散式管理模式需孕妇或家属在多个科室甚至多家医院间奔波,反复咨询,不仅获得的信息容易片面,而且可能会得到不一致的结论[13-14]。而一体化多学科管理模式能综合多专业医师的意见,给孕妇提供科学、全面且先进的医学知识,以及客观、规范、多样化的指导意见与干预措施,具有更高的临床价值[15-16]。
本研究结果显示,观察组的非致死性胎儿疾病的引产率低于对照组。分析原因可能是观察组在一体化多学科管理模式下,对疾病认识较全面客观,且通过组织超声影像科、产科、产前诊断中心、新生儿科等专业医师共同参与会诊进行管理产前胎儿疾病,增强了孕妇对诊断结果及疾病治疗的信心。产前多学科会诊的意义重点在于围产期时规范管理及出生后救治,以提高围产儿的存活率、出生素质及生存质量。传统松散管理模式下,主要由产科医师完成胎儿疾病的产前咨询,由于知识的有限,单一医师对胎儿疾病的预后评估及围产期处理可能较片面。而多学科一体化管理模式下,综合多学科权威专家的产前会诊模式,在完成产前咨询的同时,可结合孕妇既往病史、生育史、家族病史等与多学科评议,制定最优、详细且更具针对性的治疗与随访方案,恰当给予处理各类胎儿或新生儿疾病的建议[17-18]。同时,通过“多对一”地与孕妇深入交流,提高了孕妇关于疾病治疗管理、可能后遗症等的认知,可激发孕妇的学习积极性,并可缓解不安、焦虑的消极情绪,有助于孕妇及家属做出冷静、客观的选择。
同时,本研究显示,可继续妊娠的各个系统非致死性胎儿畸形对比中,观察组呼吸系统、泌尿系统、消化系统畸形引产率低于对照组。分析其原因,可能因为通过产前多学科会诊,孕妇或家属能更好理解如隔离肺、食道闭锁、肠梗阻、肾盂扩张等呼吸系统畸形、消化系统畸形、泌尿系统畸形的新生儿可接受规范化手术治疗并取得良好预后,故多数孕妇选择了继续妊娠[19-20]。而传统模式下的孕妇由于获得的知识缺失或没有完全理解疾病,故大多放弃了此类胎儿的继续妊娠。
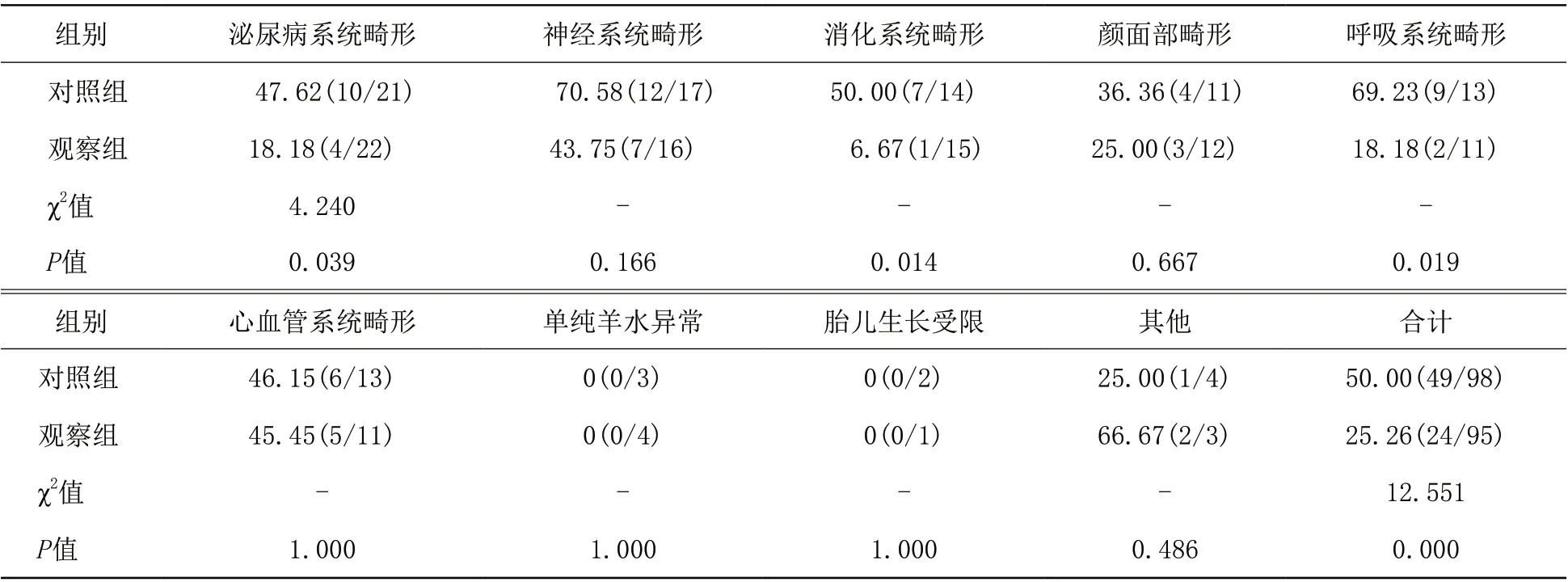
表3 对照组和观察组的非致死性胎儿疾病的主动引产率比较(%)
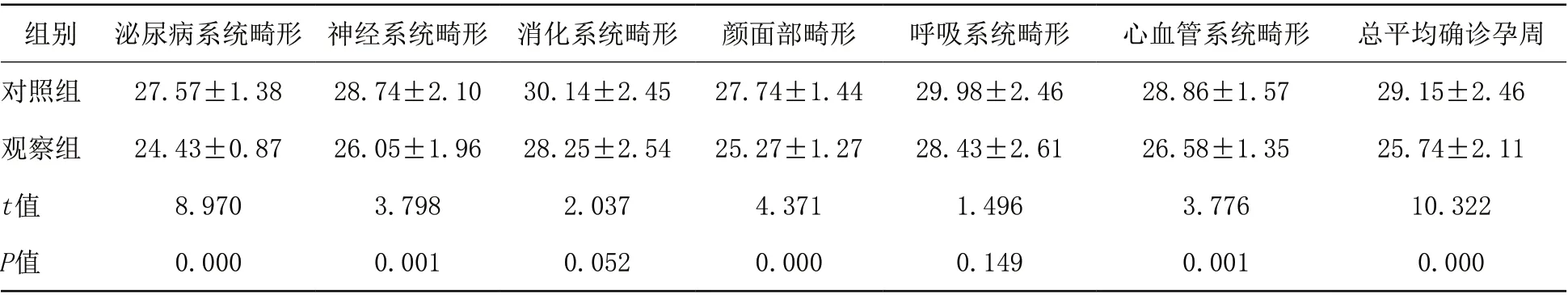
表4 对照组和观察组的疾病确诊孕周比较(周)
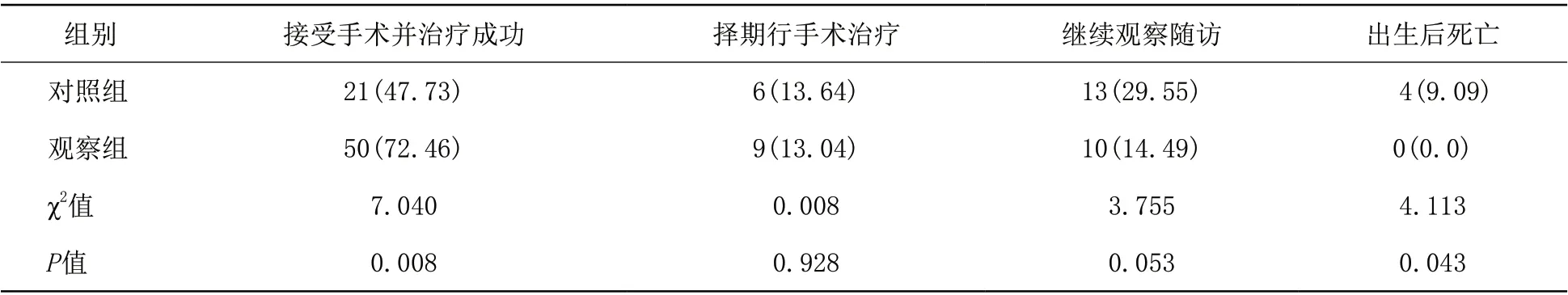
表5 对照组和观察组的围产儿治疗结果比较[例(%)]
此外,本研究中,观察组平均疾病确诊孕周早于对照组,且观察组胎儿出生后的治疗成功率优于对照组,死亡率低于对照组。原因可能由于产前多学科会诊不仅简化了孕妇的诊断流程,缩短了其产前咨询时间,而且通过多学科密切探讨,有助于提高专业医护人员团队的整体知识水平,使医师可提供更全面、专业的早期诊断,同时可为新生儿制定更优、更细致的治疗方案,有助于胎儿疾病的早期确诊和预后改善。
综上所述,一体化多学科管理服务体系符合胎儿疾病诊治的发展趋势,有助于胎儿疾病早期诊断,可有效降低非致死性胎儿疾病的引产率和出生后死亡率,并提高其治疗成功率。但该研究样本量较少,仍需进一步进行大样本研究验证。
