标准大骨瓣开颅减压术治疗脑外伤的效果及对患者神经功能和预后的影响
2021-05-12何春林
何春林

【关键词】脑外伤;神经功能;标准大骨瓣开颅减压术;预后
脑外伤属于神经外科疾病,多因头部受到外界暴力所致,具有较高临床致残率和致死率。患者通常伴有恶心呕吐、头痛、感觉及意识障碍等临床表现,甚者将出现脑疝、神经系统病变等,危及生命[1]。手术是临床治疗脑外伤的主要手段,但常规骨瓣开颅减压术治疗效果欠佳,且术后易引起感染、脑血管痉挛等并发症,影响患者预后。基于此,本文将探究脑外伤应用标准大骨瓣开颅减压术治疗对患者神经功能和预后的影响,现报道如下。
1 对象与方法
1.1 研究对象
将2019年2月至2021年2月于本院诊治的脑外伤患者70例随机分为观察组和对照组,各35例。
纳入标准:(1)结合头颅CT、磁共振成像(MRI)等影像学检查结果和临床症状确诊为脑外伤;(2)均行手术治疗,无明显手术禁忌症;(3)入院格拉斯哥昏迷(glasgow coma scale,GCS)评分≤8分;(4)自愿参与本研究。
排除标准:(1)合并严重感染、胸腹重要脏器损伤等;(2)存在开颅治疗既往史;(3)合并恶性肿瘤、严重脏器功能障碍等;(4)临床资料不完整,或未持续参与研究。
1.2 方法
入院后,两组患者均进行头颅CT、MRI等影像学检查,接受吸氧、降颅压、止血、抗炎、静脉通道开放等对症治疗。
在此基础上,对照组采用常规骨瓣开颅减压术治疗。指导患者取仰卧位,全身麻醉后,在患者头部下垫一枕头,适当抬高头部30°~45°,并向健侧偏头。然后,术者在患者颞顶或额顶作一马蹄形切口,其直径略大于血肿直径即可,呈放射状剪开硬膜,再对血肿进行常规清除,并切除梗死脑组织,最后进行内外减压术。
观察组采用标准大骨瓣开颅减压术治疗。指导患者取仰卧位,全身麻醉后,在患者头部下垫一枕头,适当抬高头部30°~45°,并向健侧偏头。然后,术者根据患者病灶及血肿位置选择手术切口,在患者颧弓耳屏前1 cm作一切口,从耳廓上方向后侧顶骨正中线延伸,再沿正中线延伸至前额发际范围内。接着,术者对骨瓣或者带颞肌骨瓣进行游离,减压窗面积约为12 cm×16 cm,顶部骨瓣旁开至正中线矢状窦2.5 cm处,再将硬脑膜切开,使顶叶、额叶和颞叶充分暴露于视野。在此过程中若发现患者合并脑疝,应采用生理盐水反复冲洗,使脑组织松动。最后,术者采用脑针经皮质进行血肿穿刺,将血凝块和即将成凝血块的血液进行抽取,先将血肿中央的大部分血肿抽吸后,再使用生理盐水反复冲洗血肿腔,彻底清除颅内血肿及坏死组织。确定充分止血后,减张缝合硬脑膜,并常规放置引流管。术后24 h,两组患者均接受颅脑CT或MRI检查,观察其颅内血肿是否完全清除。
1.3 观察指标
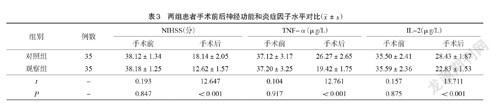
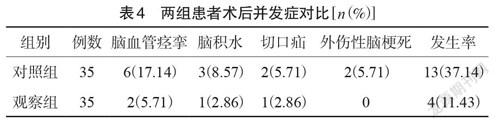
(1)颅内压情况,分别在手术后第1 d、第3 d和第7 d检查患者颅内压。(2)手术预后,根据GCS评分评估患者手术后3个月的预后情况,5级(恢复良好)为可正常生活;4级(中度残疾)为可生活自理;3级(重度残疾)为生活需要他人照料;2级(植物人);1级(死亡)。(3)神经功能,分别在手术前和手术后3个月,采用美国国立卫生研究所卒中量表(NIH Stroke Scale,NIHSS)评估,量表共42分,包含15项,0分为正常,1~4分为轻度,5~15分为中等;16~20分为中重度;21~42分为重度,分值越高,则患者神经功能受损越严重。(4)炎性因子水平,分别在手术前后,采用全自动生化分析仪检测患者血清肿瘤坏死因子α(tumor necrosis factor,TNF-α)和白细胞介素-2(interleukin-2,IL-2)水平。(5)术后并发症,统计两组患者治疗期间有无出现脑血管痉挛、脑积水、切口疝和外伤性脑梗死等并发症,并计算发生率。
1.4 统计学分析
以SPSS 19.0统计软件分析数据。计数资料以率(%)表示,采用Fisher χ2检验;符合正态分布的计量资料用(x—±s)表示,采用t检验;等级资料用非参数检验。若P<0.05为差異有统计学意义。
2 结果
2.1 两组患者基线资料比较
对照组男、女比例为21/14,年龄28~56(42.39±1.43)岁;入院GCS评分3~8(5.51±0.42)分;致伤原因为交通事故23例,高处坠落8例,重物砸伤4例。观察组男、女比例为22/13,年龄28~57(42.60±1.48)岁;入院GCS评分3~8(5.62±0.43)分;致伤原因为交通事故25例,高处坠落7例,重物砸伤3例。两组患者一般资料比较,差异无统计学意义(P>0.05)。
2.2 颅内压情况
手术后第1 d、第3 d和第7 d,观察组颅内压均低于对照组(P<0.05),见表1。
2.3 手术预后
观察组手术预后优于对照组(P<0.05),见表2
2.4 神经功能和炎症因子水平
手术前,两组NIHSS评分、TNF-α和IL-2水平对比差异无统计学差异(P>0.05);手术后,观察组NIHSS评分、TNF-α和IL-2水平均低于对照组(P<0.05),见表3。
2.5 术后并发症
观察组术后并发症发生率为11.43%,明显低于对照组的37.14%(χ2=6.293,P=0.012),见表4。
3 讨论
在临床意外伤害疾病中,脑外伤较为常见,发病时,患者将出现头痛、呕吐、瞳孔放大或缩小等症状,且症状严重程度与患者颅内出血量呈正比,因此,治疗脑外伤时应尽快降低颅内压和清除血肿,缓解临床症状[2]。临床上,开颅手术是降低颅内压、清除血肿和坏死组织的常用方法,但对骨瓣大小暂无统一规定。
常规骨瓣开颅减压术的骨窗过小,仅包含额瓣、额颞瓣和颞顶瓣,额极、颞极和脑底等深部组织难以充分暴露,术者清除血肿及坏死组织、寻找颅内出血点相对困难,继而将在一定程度上影响手术减压效果[3]。本研究应用标准大骨瓣开颅减压术治疗,结果显示,观察组术后颅内压和神经功能评分均低于对照组,提示该术式可明显降低患者颅内压,减轻神经功能损伤。究其原因,标准大骨瓣开颅手术骨窗较大,可将患者额颞等部位脑部结构充分暴露于手术视野,便于术者对颞叶底、脑干等进行减压,彻底清除血肿及坏死组织,并且有利于术者彻底止血,控制颅内出血量,从而有效保护患者脑组织及功能[4-5]。崔国胜[6]研究指出,患者发现脑外伤后,其体内将发生炎性应激反应,释放大量炎性因子,而高水平的炎性因子将紊乱机体内环境和多种生理功能,导致患者多种代谢失调。本研究中,观察组TNF-α、IL-2和术后并发症发生率均低于对照组,提示标准大骨瓣减压术可有效阻碍颅内炎症反应进程,降低术后并发症风险,分析可知,标准大骨瓣开颅减压术可通过扩大骨窗,彻底清除颅内血肿和坏死脑组织,继而快速降低颅内压,并且可有效阻断毒性代谢产物的释放,从而减轻脑组织的炎性损伤,降低炎症作用[7]。此外,标准大骨瓣开颅减压术可充分暴露患者颅内组织,有利于颞叶钩的回疝复位,且采用的减张缝合法不仅有利于减低颅内感染,还有利于脑疝复位和血性脑脊液的释放[8]。
综上所述,标准大骨瓣开颅减压术可快速降低脑外伤患者颅内压,减轻神经功能损伤,预后效果良好,可在今后临床中加以运用。
