以反复胸痛为临床表现的家族性地中海热1例
2021-05-11董翌玮叶晓华杨康康上官瑶瑶黄继谦郑雯洁
董翌玮,叶晓华,杨康康,上官瑶瑶,黄继谦,郑雯洁
(温州医科大学附属第二医院育英儿童医院 儿童风湿科,浙江 温州 325027)
家族性地中海热(familial mediterranean fever,FMF)属于周期热综合征的一种,是最早被认识的自身炎症性疾病之一,临床以异常增高的炎性反应为特征,表现为反复发作的发热伴关节炎、浆膜炎、淀粉样变等症状。FMF在地中海沿岸人群中发病率高,而在亚洲及其他地区人群中报道较少,极易漏诊误诊。儿童FMF的浆膜炎中,以反复腹痛更为常见,而以反复胸痛为首发症状的病例报道较少。现将1例以反复发热、胸痛为主要表现的FMF,经秋水仙碱治疗有效的病例报告如下。
1 临床资料
1.1 一般资料 患儿,女,15岁,因“反复胸痛、发热3年余”于2019年2月入住温州医科大学附属第二医院育英儿童医院。3年前患儿无明显诱因下出现左侧胸痛,持续性,程度中等,非撕裂样,呼吸时加重,屏气时稍缓解,无放射痛,伴发热,体温波动于37.8~38.5 ℃,无畏寒、寒战,无惊厥,至当地 医院诊断为“败血症”,予头孢曲松针抗感染治疗,体温24 h后降至正常,胸痛持续3 d后消失。此后胸痛反复出现,两侧均有发作,但每次发作时均为单侧,持续2~6 d后消失,伴发热,持续8~48 h后降至正常,无咽痛、腹痛,无呕吐、腹泻,无尿红、眼红,无关节疼痛,病初发作间隔约1~2个月,后间隔1~2周发作1次,发作期间查血沉(erythrocyte sedimentation rate,ESR)30~50 mm/h,C反应蛋白(C-reactive protein,CRP)30~100 mg/dL。发热间歇期精神好,饮食睡眠正常,曾于当地多家医院住院治疗,先后诊断为“败血症”“肋间神经痛”“神经官能症”等,曾先后予青霉素针、阿奇霉素、头孢曲松、头孢哌酮舒巴坦针抗感染及对症等治疗,好转出院后仍有反复发作,至上海仁济医院查PET-CT未见明显异常。既往史:平素有反复湿疹发作,伴瘙痒,可自行缓解。个人史无特殊。家族史:否认类似家族史,两系三代否认家族性及遗传性疾病史。查体:体温38.4 ℃,呼吸20次/min,心率 114次/min,血压122/84 mmHg,身高165 cm,体质量56.5 kg,神志清,精神可,全身未见出血点,右上臂可见0.5 cm×0.5 cm大小皮疹,右臀部可见一处1.5 cm×2.0 cm大小暗红色皮疹,已结痂,色暗红,高出皮面,压之褪色(见图1)。全身浅表淋巴结未触及,咽稍充血,双侧扁桃体I°肿大,未见脓性分泌物,口腔无溃疡,呼吸平稳,表面无隆起,肋骨无触痛,双肺呼吸音清,对称,未闻及干湿啰音,心律齐,心音中等,未及杂音,腹平软,无压痛,肝脾肋下未触及,卡疤(+)。神经系统检查阴性。血常规:白细胞8.14×109/L,中性粒细胞比例60.4%,淋巴细胞比例31.9%,血红蛋白129 g/L,血小板335×109/L;CRP 103 mg/L,血清淀粉样蛋白A(serum amyloid aprotein,SAA)93.4 mg/L,ESR 34 mm/h,铁蛋白94 ng/mL,血IgA 102 mg/dL,IgG 1 200 mg/dL,IgM 87.9 mg/dL,IgE 3.47 IU/mL,血凝血功能、血肝肾心功能电解质、血脂、HLA-27、类风湿因子、T细胞亚群、C3、C4均未见异常。血EBV抗体、TORCH、抗溶血性链球菌素O、γ干扰素释放试验、血培养、自身抗体谱、抗中性粒细胞胞浆抗体谱均未见异常,PPD阴性。甲胎蛋白、神经元特异性烯醇化物、癌胚抗原等肿瘤标志物均正常,骨髓细胞学检查未见异常。胸部CT、腹部B超、心超、心电图、眼前段及眼底检查均无明显异常。
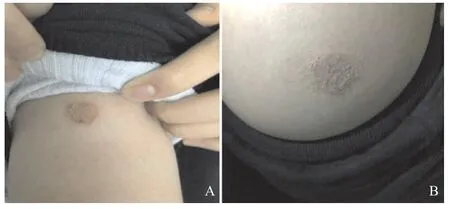
图1 皮损区图
1.2 诊疗过程 根据患儿近3年来反复发作胸痛伴发热,伴有炎性指标升高,有自行缓解趋势,发作间歇期一般情况可,院外多次抗感染治疗效果欠佳,入院后排除感染性疾病、弥漫性结缔组织病、血液系统疾病和肿瘤等后,高度怀疑自身炎症性疾病中的FMF,故入院后仅予物理降温,未予任何口服或静脉药物治疗,体温12 h后降至正常,胸痛2 d后自行消退,CRP 5 d后自行降至正常,ESR降至26 mm/h。间隔2周后再次发热、胸痛,CRP、ESR、SAA再次升高,抽取患儿及其父母外周血送基因检测。高通量测序技术进行全外显子基因测序,结果为MEFV基因杂合突变c.2282G>A(p.R761H)(父源)。结合临床表现符合Yalcinkaya诊断标准[1],给予秋水仙碱每次0.5 mg,1天2次口服[0.018 mg/(kg·d)],1周后复查CRP 0.73 mg/L,SAA 10 mg/L,ESR 10 mm/h, 铁蛋白34 ng/mL,逐渐增加秋水仙碱剂量为早 1 mg,晚0.5 mg口服[0.018 mg/(kg·d)],出现腹泻不能耐受,重新予以每次0.5 mg,每天2次口服,胸痛发作4次,持续数分钟自行缓解,发作间隔逐渐延长,治疗3 个月后胸痛无再次发作,无发热。现已随访12个月,炎症指标一直稳定正常。
2 讨论
FMF在非地中海地域中报道较少,且临床表现常不典型。虽然我国已有成人和儿童相关病例报 道[2-3],但临床表现为反复发热、腹痛、关节痛居多,以反复胸痛为首发表现的病例报道较少,因此提高对该病各种临床表现的认识,对减少误诊误治尤其重要。
目前FMF最普遍的临床诊断标准是Tel Hashomer 标准[4]。主要标准:①反复发热伴浆膜炎;②排除其他疾病的继发性淀粉样变;③秋水仙碱治疗有效。次要标准:①单纯反复发热;②丹毒样红斑;③一级亲属患FMF的家族史。符合上述2项主要标准,或1项主要标准加2项次要标准即可确诊。YALCINKAYA等[1]在2009年提出并验证了适用于儿童的诊断标准,共有5项标准,满足其中的2条即可诊断。这5项标准是:①发热,腋下温度大于38 ℃,持续6~72 h,发作3次及以上;②腹痛,持续6~72 h,发作3次及以上;③胸痛,持续6~72 h,发作3次及以上;④关节炎症,持续6~72 h,发作3次以上;⑤FMF家族史。结合本例患儿,临床上更符合儿童Yalcinkaya标准,故在临床中对高度怀疑FMF者可给予为期6个月的秋水仙碱治疗,如症状明显改善或不再发作则可帮助确定FMF诊断[3]。该患儿胸痛具有自限性,发作时多次胸片、肺部CT未提示阳性结果,故一度误诊为神经官能症,提示对不明原因的反复胸痛患儿,发作时若同时伴有炎性指标的升高,需考虑到自身炎症性疾病的可能。
欧洲风湿病联盟(EULAR)FMF管理指南建议,确诊FMF后需尽早使用秋水仙碱治疗。在FMF中,秋水仙碱通过降低中性粒细胞内IL-1β而起作用。秋水仙碱可降低中性粒细胞的可变形性和弹性,能特异性抑制Pyrin炎症小体,阻断Pyrin招募下游接头蛋白发挥抑制性作用[5]。秋水仙碱的长期服用不仅能预防症状复发、减低发作频率,还能减缓继发淀粉样变的进程。目前对于如何判断秋水仙碱治疗的疗效,尚无一致的定量评价标准。有学者提出以FMF的临床症状发作频率、非特异性炎性指标(ESR或CRP)的缓解程度为评价标准[6-7],达到20%、50%或70%的缓解则称为FMF20、FMF50或FMF70有效,属于部分有效;发热和浆膜炎等临床症状不再发作,且ESR和CRP完全降至正常为完全有效。本例患儿症状较轻,秋水仙碱剂量达到0.027 mg/(kg·d)时可达到完全有效,但因药物不良反应腹泻不能耐受,调整剂量为0.018 mg/(kg·d),目前仍有FMF70以上有效。
综上所述,当遇到病因不明的反复发热或反复胸痛的患儿,尤其发作时伴有炎性指标升高,进行全面评估时应考虑到FMF等自身炎症性疾病的可能性,减少漏诊误诊率。同时需注意部分患儿的基因诊断结果可为阴性或单杂合突变,导致临床表现不典型,高度怀疑病例可予秋水仙碱治疗帮助确定诊断。
