原生家庭亲密度与适应性对产妇产后抑郁的影响
2021-05-11张明哲龚心玥李文佳陈沈敏严侨燚董超群
张明哲,龚心玥,李文佳,陈沈敏,严侨燚,董超群
温州医科大学 护理学院,浙江 温州 325035
产后抑郁(postpartum depression,PPD)不仅会影响产妇的身心健康,还会增加婴幼儿认知和情绪延迟、健康问题以及住院风险[1]。国外PPD的平均患病率为8%~38.1%[2],我国PPD的平均患病率为15%[3]。研究显示,产妇分娩后患PPD的比例较高,大量PPD患者在分娩后3 年依然存在心理问题[4]。美国的一项研究显示产妇PPD的患病率在分娩后的1个月内最高(26%),但在产后36个月的评估中稳定在15%左右[5]。然而,我国对产妇PPD的研究大多集中在怀孕及产后的前12个月,较少探索在产后3年内PPD的患病情况及其潜在的相关因素。
现有研究显示,家庭的社会支持系统,尤其是新生家庭中的婆媳关系、夫妻关系,是产妇PPD的重要影响因素[6]。原生家庭作为产妇最牢固的社会支持[7],是指个体未成婚时与父母生活在一起的家庭。原生家庭环境的亲密度与适应性水平对个体的人格发展、心理健康、人际关系及其新生家庭的婚姻质量、沟通模式等均有着深远影响[7-8]。目前,鲜有学者研究原生家庭对产妇PPD的影响。本研究旨在通过研究原生家庭亲密度对产妇PPD的影响,为今后PPD的临床心理护理提供新的思路与理论依据。
1 对象和方法
1.1 对象 采用便利抽样法的方法,于2020年7月至8月间,以网络问卷的形式在杭州、宁波、温州等7个城市的医院和社区开展调查。纳入标准:①年龄≥18岁;②距上次分娩时间在3年内;③有一定的语言理解、表达能力及书写能力;④知情同意,自愿参与本研究。排除标准:①存在精神、智力障碍和躯体疾病者;②既往有抑郁史或有抑郁家族史者;③孕期有严重妊娠并发症或分娩并发症。
1.2 方法
1.2.1 一般情况调查问卷:自行设计调查问卷,内容包括产妇年龄、文化程度、家庭月收入等人口社会学资料,以及分娩次数和方式、新分娩宝宝的性别与喂养方式等产科资料。
1.2.2 家庭亲密度与适应性量表中文版(family adaption and cohesion evaluation scale-Chinese version,FACESII-CV):由费立鹏等[9]汉化修订而成,用以反映家庭成员之间的相互感情关系以及处理问题的能力,包括家庭亲密度(16个条目)和家庭适应性(14个条目)两个维度,共30个条目,每个条目均包括实际感受和所希望理想状态两种回答。本研究仅选用量表实际感受的部分。量表采取Likert 5 级评分法,从“不是”到“总是”依次计为1~5分,家庭亲密度分量表的总分为16~80分,家庭适应性分量表的总分为14~70分,分值越高代表家庭亲密度和适应性越好。本研究根据各分量表的得分情况将家庭亲密度分为松散型(<55.9分)、自由型(55.9~63.9分)、亲密型(64~71.9分)、和缠结型(>71.9 分);将家庭适应性分为僵硬型(<44.7分)、规律型(44.7~50.9分)、灵活型(51~57.1分)和无规律型(>57.1分)[10]。该量表在本研究中的Cronbach’s α系数为0.83。
1.2.3 爱丁堡产后抑郁量表(Edinburgh postnatal depression scale,EDPS):由郭秀静等[10]汉化修订而成,用以评估研究对象是否存在PPD以及PPD的程度。该量表包含10个项目,每个项目依次计为0~3分,总分为0~30分,得分越高,则抑郁越严重,其中总分≥13分可被诊断为PPD[10]。该量表在本研究中的Cronbach’s α系数为0.81。
1.3 资料收集方法 研究对象通过问卷链接在知情同意基础上采取匿名方式在线作答。问卷首页详细说明本次调查的目的、意义及填写方式,研究对象问卷填写中有疑问的地方,由研究小组成员采取一致性的语言进行解答。问卷星权限管理中设定同一电脑、手机或IP地址仅限填写一次,所有选项填写完整后方可提交问卷,问卷填写完成时间为10~15 min。
1.4 统计学处理方法 采用SPSS19.0 软件分析。计量资料以描述,计数资料采用百分比表示,采用t检验、单因素方差分析、分层回归分析进行比较。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 共回收问卷234份,剔除无效或不符合纳入标准的问卷23份,得到有效问卷211份,问卷有效回收率为90.1%。研究对象年龄为(29.1± 4.0)岁,距离上次分娩时间为0~36个月,中位时间10个月。
2.2 PPD及原生家庭亲密度与适应性的现状 211例产妇的PPD得分为(10.89±4.83)分,其中无PPD者139例(65.9%),存在PPD者72例(34.1%)。原生家庭亲密度得分为(71.70±8.71)分,原生家庭适应性得分为(51.85±7.12)分。
将原生家庭亲密度分量表与家庭适应性分量表的类型进行两两组合,形成16种家庭类型,其中将松散僵硬、松散无规律、缠结僵硬、缠结无规律4种类型归为极端型家庭,将自由有规律、亲密有规律、自由灵活、亲密灵活4种类型归为平衡型家庭,其余家庭类型则属于中间型家庭。本组研究对象中,极端型原生家庭共44例(20.9%),平衡型家庭共50例(23.7%),中间型家庭117例(55.4%)。见表1。
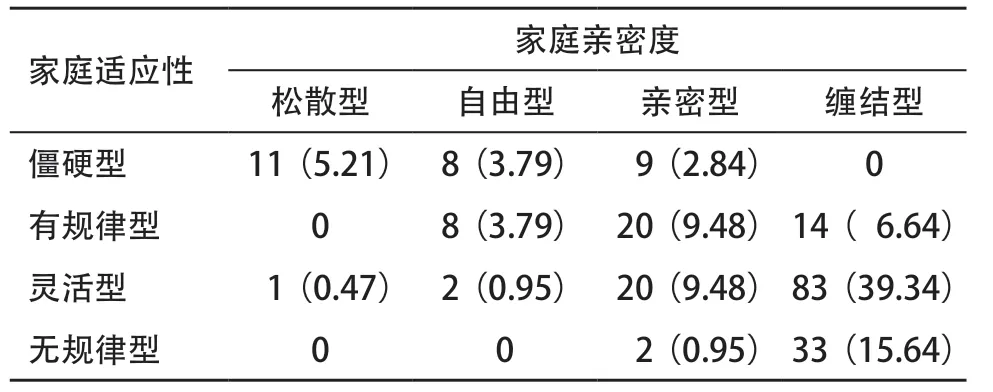
表1 产妇原生家庭的类型分布[例(%)]
2.3 不同人口学变量及原生家庭亲密度与适应性对产妇PPD影响的单因素分析 单因素分析结果显示,分娩孩子数量≥2个的产妇,其EDPS得分高于仅分娩1个孩子的产妇(P=0.007);家庭月收入越高者,产妇的EDPS得分则越低(P<0.001)。不同原生家庭亲密度、家庭适应性和家庭类型的产妇其EDPS得分差异有统计学意义(P<0.05)。LSD两两比较结果显示,原生家庭亲密度为松散型的产妇其EDPS得分显著高于其他类型(P<0.05);原生家庭适应性为僵硬型的产妇其EDPS得分显著高于其他类型(P<0.05);原生家庭类型为极端型的产妇其EDPS得分显著高于中间型家庭和平衡型家庭(P<0.05)。见表2。
2.4 原生家庭亲密度与适应性对产妇PPD的回归分析结果 以EDPS得分为因变量,第1步将单因素分析中有统计学意义的人口学变量纳入模型[分娩孩子数量(1个=1,≥2个=2),家庭总月收入(≤ 5 000元=1,5 001~8 000元=2,8 001~10 000元=3,≥10 001元=4)],第2步将家庭亲密度与适应性相关变量纳入模型(家庭亲密度和家庭适应性以原值纳入,家庭类型以极端型为参照设置哑变量),分析在控制人口学变量后原生家庭亲密度与适应性对产妇PPD的影响。分娩多个孩子可正向预测PPD程度(β=0.171,P<0.01),家庭月收入可负向预测PPD程度(β=-0.338,P<0.001)。在控制人口学变量后,家庭适应性得分可负向预测PPD程度(β=-0.175,P<0.05),极端型家庭相较于平衡型家庭可正向预测PPD程度(β=0.178,P<0.05)。见表3。
3 讨论
3.1 产后3年内产妇PPD的发生率较高 本研究发现产后3年内产妇的PPD发生率达34.1%,高于我国孕晚期孕妇PPD(7.5%)发生率[11]以及产妇产后12个月的PPD发生率(28.0%)[12],这可能与产妇的抑郁症状在怀孕及分娩后的很长一段时间因激素水平改变、育儿压力增加等原因而持续加重有关[13-14]。本研究结果与国际上学者“超过50%的妇女直至产后6个月甚至更晚才出现抑郁症状[15]”以及“产后抑郁将增加未来5年内抑郁症状复发风险[16]”等研究结果基本一致。这提示若仅关注个体在其怀孕期间和分娩后最初几个月时的抑郁状况,则可能无法关注到在育儿初期经历PPD的产妇。因此,医护人员及相关初级保健服务提供者需将PPD的筛查及心理健康服务纳入到常规初级保健,将产妇的心理健康监测延伸到养育幼儿的前3年,避免在度过产褥期后就简单排除产妇PPD发生的可能。此外,本研究结果提示,与仅有1个孩子的产妇相比,有2个或2个以上孩子的产妇在产后3年内报告的抑郁水平更高,这可能与孩子数量的增加不仅增加了产妇分娩后的养育压力和家庭的经济负担,还改变了家庭亲密关系有关[17],因此,医护人员可将“2个及以上孩子的产妇”作为PPD的重点筛查对象。本研究中家庭月收入水平越高,产妇的PPD水平则越低,这与既往的研究[18]结果一致,即生活在不利经济条件下的妇女在生育期间患抑郁症的风险更高,家庭经济保障是PPD的重要保护因素。因此,在当前二胎开放的政策下,建议医护人员尤其需做好产妇家庭经济能力的评估,关注那些低收入家庭产妇的心理健康,加强这些人群PPD的筛查与预防工作。
表2 不同人口学变量及原生家庭亲密度与适应性的EDPS得分比较(n=211,
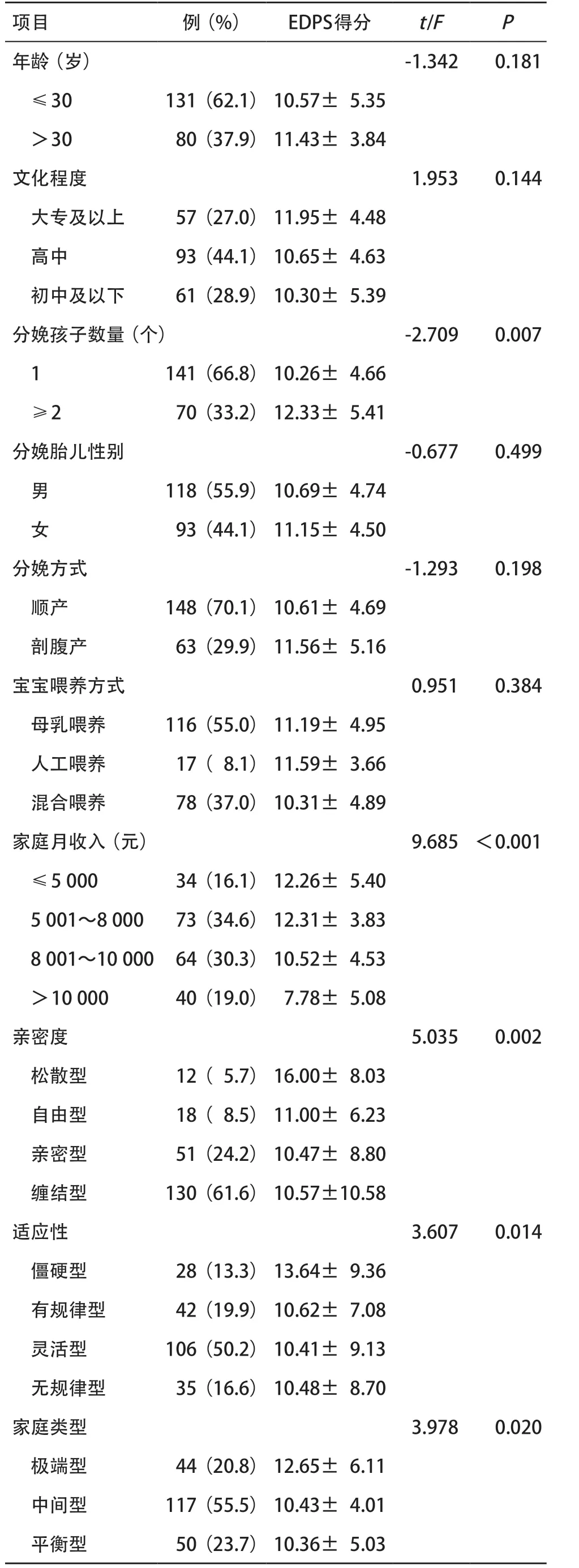
表2 不同人口学变量及原生家庭亲密度与适应性的EDPS得分比较(n=211,
项目 例(%) EDPS得分 t/F P年龄(岁) -1.342 0.181 ≤30 131(62.1)10.57± 5.35 >30 80(37.9)11.43± 3.84文化程度 1.953 0.144 大专及以上 57(27.0)11.95± 4.48 高中 93(44.1)10.65± 4.63 初中及以下 61(28.9)10.30± 5.39分娩孩子数量(个) -2.709 0.007 1 141(66.8)10.26± 4.66 ≥2 70(33.2)12.33± 5.41分娩胎儿性别 -0.677 0.499 男 118(55.9)10.69± 4.74 女 93(44.1)11.15± 4.50分娩方式 -1.293 0.198 顺产 148(70.1)10.61± 4.69 剖腹产 63(29.9)11.56± 5.16宝宝喂养方式 0.951 0.384 母乳喂养 116(55.0)11.19± 4.95 人工喂养 17( 8.1)11.59± 3.66 混合喂养 78(37.0)10.31± 4.89家庭月收入(元) 9.685 <0.001 ≤5 000 34(16.1)12.26± 5.40 5 001~8 000 73(34.6)12.31± 3.83 8 001~10 000 64(30.3)10.52± 4.53 >10 000 40(19.0) 7.78± 5.08亲密度 5.035 0.002 松散型 12( 5.7)16.00± 8.03 自由型 18( 8.5)11.00± 6.23 亲密型 51(24.2)10.47± 8.80 缠结型 130(61.6)10.57±10.58适应性 3.607 0.014 僵硬型 28(13.3)13.64± 9.36 有规律型 42(19.9)10.62± 7.08 灵活型 106(50.2)10.41± 9.13 无规律型 35(16.6)10.48± 8.70家庭类型 3.978 0.020 极端型 44(20.8)12.65± 6.11 中间型 117(55.5)10.43± 4.01 平衡型 50(23.7)10.36± 5.03
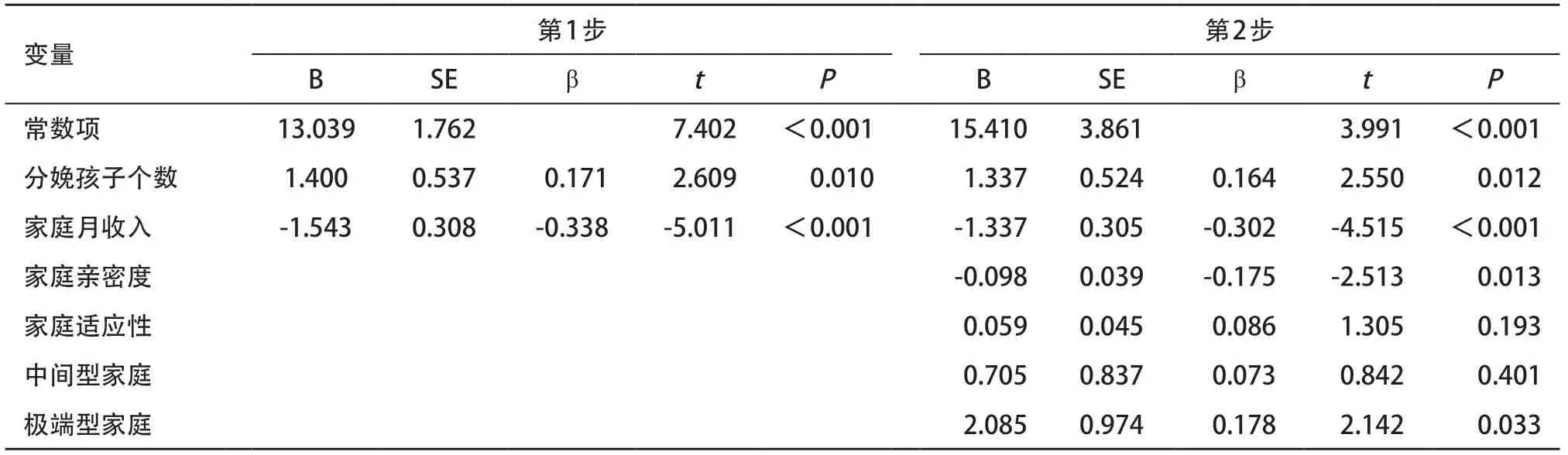
表3 产妇PPD影响因素分层回归分析(n=211)
3.2 原生家庭亲密度和适应性可影响产妇PPD的发生 与既往研究[19]在产妇原生家庭中的结果基本一致,本研究发现产妇的原生家庭亲密度和适应性越高,其EDPS得分则越低。在控制人口学变量后,原生家庭的亲密度可显著预测产妇PPD的程度。究其原因可能是:原生家庭的亲密度与适应性可影响产妇的情绪稳定性及其对新生家庭婚姻关系的评 价[7,20],增加其孕产期的情绪问题[4],降低其对原生家庭亲密度的感知,从而加重PPD症状。有学者指出,家庭支持不足是PPD发生的重要危险因素[21],而原生家庭关系作为产妇分娩后的重要社会支持,可协助产妇更好适应养育幼儿的过程,增强其对压力的积极应对能力,增加其积极情感。因此,医护人员可引导产妇在分娩后加强与原生家庭成员的沟通与交流,鼓励原生家庭提供产妇分娩后的照护和婴幼儿的养育帮助,增加其从原生家庭中获得的支持。
3.3 不同原生家庭类型塑造下,产妇产后的抗抑郁能力显著不同 本研究显示原生家庭为极端型家庭的产妇,其PPD得分显著高于中间型家庭和平衡型家庭,且可显著预测产妇PPD的程度。这表明,若原生家庭的适应性较为僵硬或无规律,家庭亲密度过于松散或过于缠结均可能可增加产妇PPD的程度,这可能是因为在亲密度松散环境中成长的产妇在缺乏安全感同时,无法用正确的方式疏导分娩后因生活环境与社会关系变化所产生的压力[22];而对于原生家庭亲密度过于缠结的产妇则会过于依赖原生家庭[23],无法在分娩后正确处理在新生家庭中的人际关系以及无法独立解决问题,从而导致抑郁情绪的发生。尽管目前尚未见相关研究分析原生家庭类型与PPD的关系,但王丽卿等[24]发现极端型家庭与青少年抑郁有关。这提示极端型原生家庭可作为产妇 PPD的高危因素,医护人员需加强对来自于极端型原生家庭产妇的关注,积极探索产妇原生家庭的干预模式,寻找预防PPD的全方位社会支持,从而开展多途径、针对性的预防干预措施,降低PPD的发生率。
