小剂量多巴酚丁胺对老年单肺通气患者术中脑氧饱和度变化率与术后谵妄发生的影响
2021-05-11方平楼颖颖孙刚强王静玉徐国栋
方平,楼颖颖,孙刚强,王静玉,徐国栋
宁波市医疗中心李惠利医院,浙江 宁波 315000,1.麻醉科;2.胸外科
单肺通气(one-lung ventilation,OLV)易发生低氧血症破坏老年患者脑氧供需平衡致术后谵妄(postoperative delirium,POD)[1]。KURITA等[2]发现多巴酚丁胺可通过补偿性增加心排量将血流重新优先分配给大脑,增加缺氧/贫血猪模型的脑氧合以减少脑缺氧性神经损伤。近红外光脑氧饱和度(regional saturation of cerebral oxygenation, rScO2)可无创、实时监测局部脑组织氧供需平衡变化,与POD具有良好相关性,但其绝对值在不同人群的安全范围存在差异且变化程度上劣于rScO2变化率[3]。本研究通过将小剂量多巴酚丁胺应用于老年OLV患者,观察对rScO2变化率和POD的影响,旨在探讨小剂量多巴酚丁胺在预防此类手术老年患者围术期神经认知障碍中的应用价值。
1 资料和方法
1.1 一般资料 本研究经伦理委员会审核批准(注册号:KY2019PJ001)并于中国临床试验注册中心注册(注册号:ChiCTR1900023085),所有入组者签订知情同意书。经测算样本量后将2019年4月至2020年4月宁波市医疗中心李惠利医院拟全麻胸腔镜下行肺结节切除术患者66例纳入研究,2例患者因数据缺失而剔除,实际入组病例64例,随机数字表法分为观察组(O组)和对照组(C组),每组各32例。纳入标准:ASA分级I~II级、年龄≥65岁、OLV时间>45 min。排除标准:贫血或者术中出血大于400 mL;重要脏器功能严重受损者;老年痴呆及精神疾病史者;术前MMSE评分不能配合及低于相应文化程度最低评分(文盲≤17分、小学≤20分、中学≤22分、大学≤23分)[4];服用抗抑郁药或精神类药物者;颈动脉或椎动脉明显狭窄畸形者。剔除标准:研究对象数据采集缺失、出现与本研究相关的严重并发症、患者中途拒绝继续参与研究、患者术后观察期未苏醒无法进行下一步研究。
1.2 麻醉方法 患者进入手术室后行桡动脉和颈内静脉穿刺置管术,平静状态吸气5 min后监测记录HR、SpO2、平均动脉压(mean arterial pressure,MAP)、中心静脉压(central venous pressure,CVP)、呼气末二氧化碳分压(PETCO2,经鼻导管连接呼气末二氧化碳监测装置测量)并将其作为基础值。静脉依次缓慢注射舒芬太尼、罗库溴铵、丙泊酚后行气管插管并置入封堵支气管导管,OLV期间根据分组分别泵注盐酸多巴酚丁胺注射液(规格:20 mg,菏泽方明药业集团股份有限公司,批号1909144)或0.9%氯化钠溶液,速度1.5 μg/(kg·min)。术中以丙泊酚、舒芬太尼、罗库溴铵维持合适麻醉深度并维持血流动力学在基础值±30%。通气模式采用压力控制模式:FiO2=0.6,VT=5~8 mL/kg,F=12~ 16次/min,I:E=1:2,PEEP=0~5 mmHg(1 mmHg= 0.133 kPa)以维持PETCO2和SpO2至正常水平。术毕前20 min两组患者均给予静脉自控镇痛(舒芬太尼2 μg/kg+昂丹司琼2 mg)。术毕送至麻醉恢复室待患者完全清醒、保护性反射恢复后、自主呼吸下SpO2>95%、VT>5 mL/kg、F>10次/min、PETCO2<45 mmHg后拔出气管导管,评估安全后送回病房。
1.3 rScO2监测 使用FORE-SIGHT MC-2030C型近红外光rScO2监测仪(NIRS,美国CAS公司生产)监测rScO2,麻醉前使用酒精棉片轻轻擦拭患者左右前额皮肤后,将左右两枚传感器固定贴于左右前额,保证术中rScO2采集信号最低为两格。本研究定义OLV开始前5 min内rScO2的平均值为患者rScO2基线值,并取两侧较低值以供后续分析。
1.4 观察指标 观察并记录患者围术期包括年龄、BMI、术前血红蛋白、受教育年限、术前MMSE量表评分、OLV时间、出血量等。术中监测并记录麻醉前(T1)、OLV前5 min(T2)、OLV后15 min(T3)、OLV后30 min(T4)、OLV后45 min(T5)、OLV结束后15 min(T6)6个时间点的rScO2、MAP、PETCO2、CVP、SpO2、HR。评估并记录苏醒期躁动发生例数以及术后第1、第3、第7天(或出院前)的POD发生率和VAS评分。根据KAZAN等[5]研究rScO2在T5(OLV后 45 min)可达到最低值并参考贾雪松等[6]rScO2变化率的计算方法:rScO2变化率=[(T2时点rScO2-T5时点rScO2)÷T2时点rScO2]×100%。
1.5 苏醒期躁动评估、谵妄诊断及VAS评分 记录患者苏醒期Riker镇静-躁动评分,≥5分视为苏醒期躁动[7];记录患者术后第1、第3、第7天(或出院前)的谵妄评定方法量表(confusion assessment method,CAM)评分和VAS评分,CAM评分>20分视为POD[8]。
1.6 统计学处理方法 采用SPSS24.0统计学软件进行分析。符合正态分布且方差齐的计量资料以±s表示,两组间符合正态分布的计量资料比较采用独立样本t检验进行分析,不同时点比较采用重复测量方差分析,事后检验使用LSD法继续对各组行两两比较;计数资料比较采用Fisher确切概率法。rScO2变化率分别与Riker镇静-躁动评分、CAM评分、POD发生率进行Pearson或Spearman相关性分析;使用logistic回归分析POD发生的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 两组患者年龄、性别比、BMI、术前血红蛋白、受教育年限、术前MMSE量表评分、OLV时间、出血量、慢性病史等基线资料差异均无统计学意义(P>0.05),见表1。
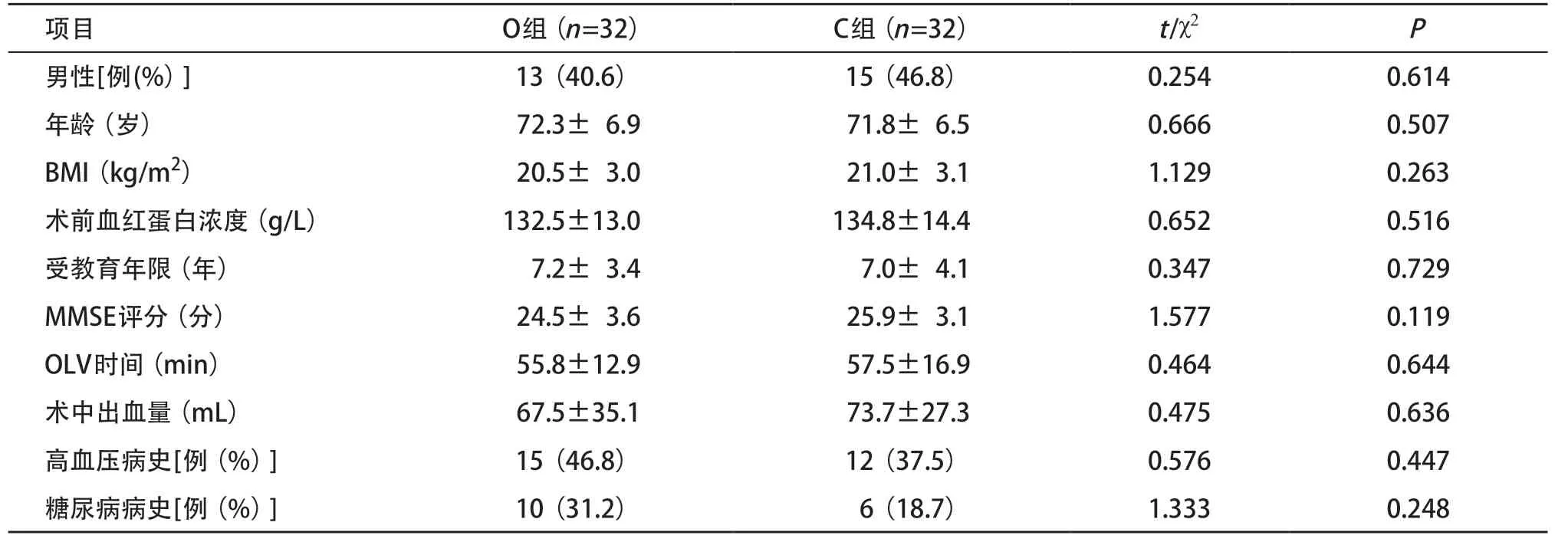
表1 两组患者基线资料比较
2.2 两组OLV不同时间点术中相关参数比较 OLV期间内C组rScO2随时间呈逐步下降趋势(P<0.05),O组rScO2至T5时点出现明显下降(P<0.05),两组恢复双肺通气后rScO2回升并接近基础水平。O组T5时点rScO2高于C组(P<0.05);组内比较:因Mochelai球形度检验P<0.05 数据不满足球形假设,故根据Greenhouse-Gessler的校正结果time和time*group的P<0.05,组内rScO2存在差异且泵注小剂量多巴酚丁胺对升高rScO2的作用随着时间变化而加强。两组患者的HR在T5时点O组大于C组,差异有统计学意义(P<0.05),其余时点HR比较差异无统计学意义。两组患者手术开始后各时点MAP、SpO2、CVP、PETCO2比较差异无统计学意义,见表2。
2.3 两组患者rScO2变化率及术后情况 O组rScO2变化率小于C组,差异有统计学意义(P<0.05)。C组苏醒期躁动发生率高于O组,差异有统计学意义(P< 0.05);两组患者术后第1、第3、第7天(或出院前)VAS评分差异无统计学意义(P>0.05);术后第1天随访C组患者POD发生率高于O组,差异有统计学意义(P<0.05),术后第3天、第7天(或出院前)两组POD发生率差异无统计学意义(P>0.05),见表3。
2.4 rScO2变化率与术后第1天CAM评分、Riker镇静-躁动评分的相关性 将两组患者rScO2变化率分别与术后第1天CAM评分和Riker镇静-躁动评分作散点图呈线性关系,行Pearson相关性分析均呈正相关(r=0.689,P<0.05;r=0.516,P<0.05),见图1。将两组患者rScO2变化率与是否发生POD行Spearman相关性分析呈正相关(rs=0.363,P< 0.05)。
2.5 POD发生危险因素logistic回归分析 将POD组和非POD组间有差异的rScO2变化率、糖尿病史、年龄、苏醒期躁动和受教育年限五个协变量纳入二元logistic回归方程,设置“是否术后谵妄”为因变量,结果显示rScO2变化率增加、糖尿病史和高龄为POD的独立危险因素(P<0.05),见表4。
3 讨论
rScO2影响因素包括:心排量、脑灌注压、血红蛋白浓度、PETCO2等[9],推断多巴酚丁胺升高rScO2的作用与心排量增加有关,这与SCHRAMM等[10]认为rScO2与心功能改变密切相关的研究结果一致。进一步分析两组患者术中各时点的CVP、MAP比较均无差异,仅在T5时点O组心率和rScO2高于C组,考虑降低rScO2变化率的作用与多巴酚丁胺通过增加心率和心肌收缩力提高心排量有关。多巴酚丁胺在小剂量应用时以激动β1受体作用为主,发挥正性肌力作用至少需10 min,而升高rScO2所需时间将更久[11], 这解释了OLV后O组自T3~T4时点心率和rScO2虽有所上升但差异无统计学意义,直至T5时点由于多巴酚丁胺累积作用,O组心率大于C组且rScO2变化率小于C组,差异才有统计学意义。因此OLV期间连续应用小剂量多巴酚丁胺至少需30 min后方可达到降低rScO2变化率的效果。相反,KURITA等[2]将兰地洛尔注射至缺氧的猪模型后,发现rScO2和外周氧合急剧下降,这也印证在氧合不佳状态下,多巴酚丁胺可通过β1受体激动作用提高rScO2改善脑氧供平衡。但多巴酚丁胺也有可能通过兴奋分布于支气管平滑肌的β2受体介导支气管平滑肌松弛、血管扩张的作用,提高肺泡氧分压而提高rScO2,这有待于下一步研究证实。

表2 两组患者术中不同时点参数比较
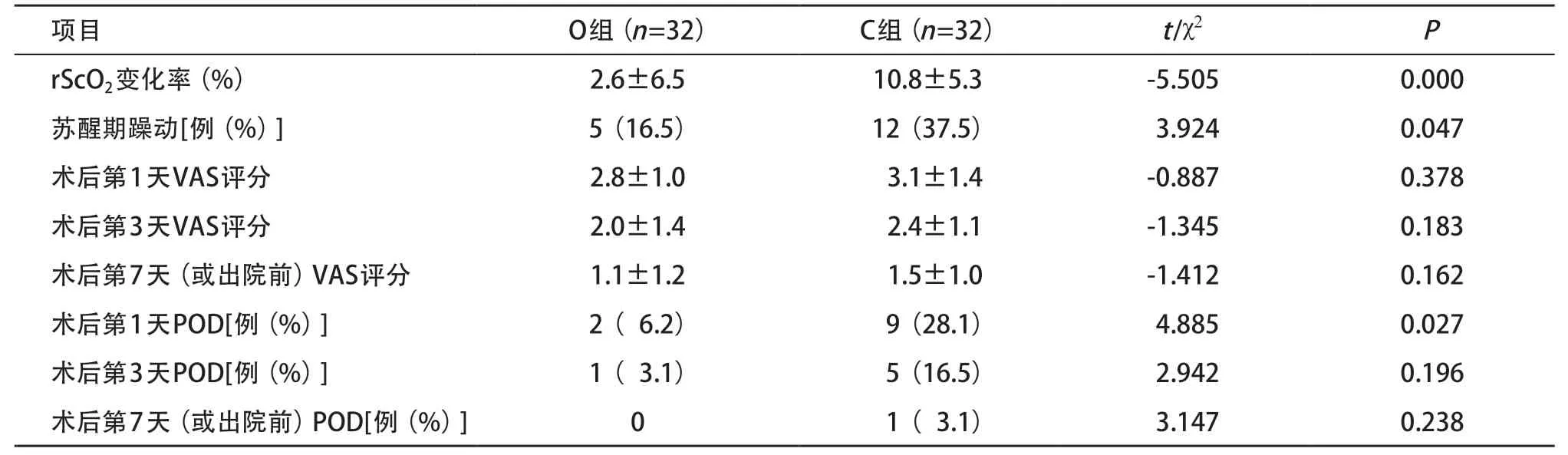
表3 两组患者rScO2变化率及术后情况比较

图1 rScO2变化率与术后第1天CAM评分、Riker镇静-躁动评分散点图
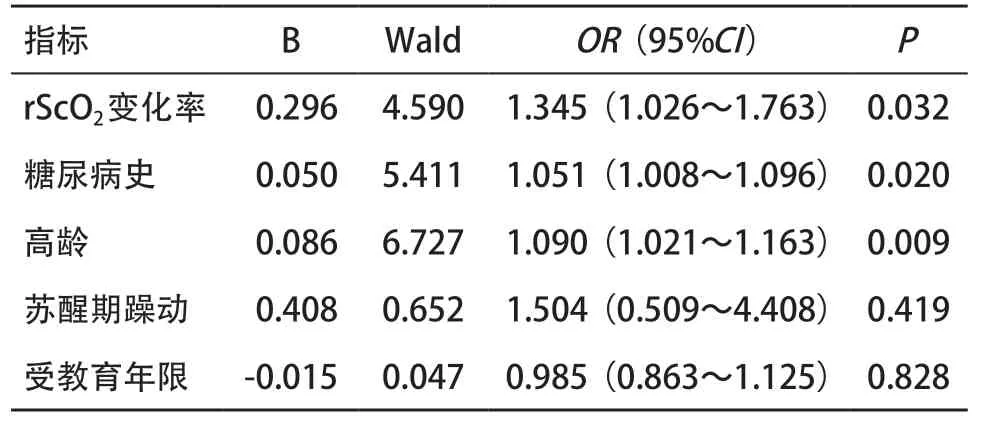
表4 POD危险因素logistic回归分析
老年OLV患者POD与生理性衰退、缺氧耐受差、疼痛、脑氧供/需失衡、手术种类及时间、慢性病等因素密切相关[12],且大部分危险因素可直接或间接造成脑缺氧性损伤[13]。O组患者除rScO2变化率、苏醒期躁动小于C组外,其它诸如年龄等基线资料均无差异,提示多巴酚丁胺减少了POD的发生与增加脑氧供和减少rScO2变化率有关。MARKUS等[14]认为多 巴酚丁胺的应用可以通过增加脑氧合而达到神经保护作用。而EVANS等[15]也发现β受体阻滞剂可加剧颅内神经炎症引起小鼠神经认知损伤。因此本研究认 为:O组POD的发生率低与多巴酚丁胺的抗缺氧性神经损伤作用密不可分,同时也提示小剂量多巴酚丁胺降低POD的作用需持续泵注30 min以上,此作用是否随手术时间延长而效果更佳有待进一步研究。
本研究发现rScO2变化率增加、糖尿病史和高龄是POD的危险因素,提示rScO2变化率较rScO2绝对值更能直观反映rScO2的变化程度,有助于早期预测POD的发生,这与LI等[16]认为OLV后rScO2下降大于10.1%时可作为认知功能变化的早期预警指标结果相同。而高龄和糖尿病会导致患者脑微血管基底膜增厚致脑组织灌注压下降引发POD[17]。
本研究存在的不足:研究对象因左、右侧肺部手术致不同程度的肺内分流影响氧合存在一定差异;由于连续心排量监测价格昂贵且为有创操作,本研究仅从临床常用指标推断多巴酚丁胺降低rScO2变化率的作用与增加心排量有关;术中由于在患者前额行rScO2监测,这使得麻醉深度监测难以进行,而这一因素也会对POD产生影响。
综上,OLV后持续静脉泵注小剂量多巴酚丁胺可有效降低老年患者术中rScO2变化率和减少POD的发生。
