2015—2019年温州市高龄产妇特征及妊娠结局变化趋势
2021-05-11叶傲霜林颖包佳佳杨新军
叶傲霜,林颖,包佳佳,杨新军
1.温州市健康妇幼指导中心 妇女保健科,浙江 温州 325000;2.温州医科大学 公共卫生与管理学院 预防医学系,浙江 温州 325035
高龄是高危妊娠的重要危险因素之一[1],保障高龄孕产妇在孕期、产时和产后的母婴健康,是产科医务人员面临的重大课题[2]。FITZPATRICK等[3]在英国多中心研究发现,高龄孕妇有更高的风险患妊娠合并症和并发症。多项研究[4-6]表明,对高龄孕妇实施孕期保健,能降低巨大儿、窒息、低血糖等发生率。因此,研究高龄孕产妇妊娠风险和妊娠结局变化,针对主要妊娠风险提出有效干预措施,是保障母婴安全,进一步降低孕产妇和围产儿死亡率的关键。本研究对2015—2019年温州市高龄产妇资料进行回顾性分析,旨在全面了解高龄产妇妊娠特征及妊娠合并症、并发症和不良妊娠结局的发生情况,为制定有针对性地开展孕产妇保健指导措施提供科学依据。
1 资料和方法
1.1 一般资料 资料来源于温州市妇幼保健信息管理平台。该平台的孕产妇所有检查信息(包括基本信息、病史、体格检查、辅助检查等结果)是由温州市51家助产机构(包括6家省市级医院、31家县级医院、14 家民营医院)根据浙江省《孕产妇保健手册》或《母子健康手册》的格式进行录入。对高龄产妇定义、妊娠期糖尿病(gestational diabetes mellitus,GDM)、子痫前期、胎膜早破、早产、低体质量儿、巨大儿及产后出血等相关疾病诊断标准均参照《妇产科学》第8版[7],并接受定期抽查核对规范诊断。本研究选取了该平台中2015— 2019 年有完整产前检查、辅助检查及分娩的产妇的资料,包括温州市户籍及常住温州地区的流动人口,但不包括临时就医孕产妇。纳入标准:妊娠孕周≥28周,年龄≥20岁。排除标准:计划外引产,因畸形引产,孕产妇年龄≤19岁(青春期妊娠[8])者。符合标准的产妇共536 456人,其中年龄≥35岁为高龄组(56 637人),年龄在20~34岁为适龄组(479 819人)。
1.2 方法 采用回顾性分析方法,从妇幼保健信息管理平台中导出高龄与适龄妊娠产妇的年龄、文化程度、职业、户籍等人口学资料,并收集孕期体检信息、分娩结局等资料。通过去敏感信息(姓名、身份证号码等)、数据清洗、校对后纳入后续资料分析。分析的主要内容包括高龄产妇占总产妇的构成比变化、高龄与适龄组基本特征比较以及妊娠合并症/并发症和不良妊娠结局的差异。妊娠并发症是指在妊娠及分娩过程中出现一些严重威胁母婴安全的并发症,最常见的是产后出血、胎盘早剥等;妊娠合并症是指孕妇在妊娠期间发生的各种内外科疾病,或者孕妇在妊娠前已有各种内外科疾病也可在妊娠期加重,如妊娠期贫血、妊娠合并心脏病及妊娠特有疾病如妊娠期高血压疾病、GDM等[7]。
1.3 统计学处理方法 采用SPSS22.0软件进行统计学分析。计数资料以率或构成比描述,组间率或构成比的比较采用χ2检验,采用趋势χ2检验分析妊娠合并症等发生率的变化趋势。P<0.05为差异有统计学意义。
2 结果
2.1 高龄产妇占比变化趋势分析 2015—2019年高龄产妇占产妇总数的比例呈先增加后降低趋势=1 225.00,P<0.001);二胎及以上产妇数占产妇总数的比例也在逐年增加(χ2趋势=5 933.81,P< 0.001),2017—2019年的占比均>50%。见表1。而在分娩二胎及以上产妇中,高龄产妇占比也呈先下降后上升趋势(χ2趋势=21.636,P<0.001),见表2。
2.2 2015—2019年温州市高龄产妇与适龄产妇基本特征 高龄产妇的非初胎比例、剖宫产比例均高于适龄组,产检次数、文化程度、职业构成、户籍情况在两组分布差异均有统计学意义(P<0.001)。见表3。
2.3 高龄和适龄产妇的妊娠合并症、并发症和不良妊娠结局发生率的变化 为进一步比较高龄产妇与适龄产妇妊娠合并症、并发症和不良妊娠结局发生率的变化,我们将高龄产妇又分为35~39岁和≥40岁两组,分析结果显示,≥40岁组高龄产妇的各项合并症、并发症的发生率均高于35~39岁组。除≥40岁的高龄产妇组子痫前期的发生率增加趋势差异无统计学意义(χ2趋势=1.24,P=0.265)外,其他合并症(GDM、子痫前期)和并发症(产后出血、胎膜早破)的发生率在3组均呈现逐年增加趋势(P< 0.01),GDM逐年增加明显,35~39岁组GDM发生率从2015年到2019年增加了4.65倍;≥40岁组高龄产妇的GDM发生率从2015年到2019年增加了3.56倍。见表4。
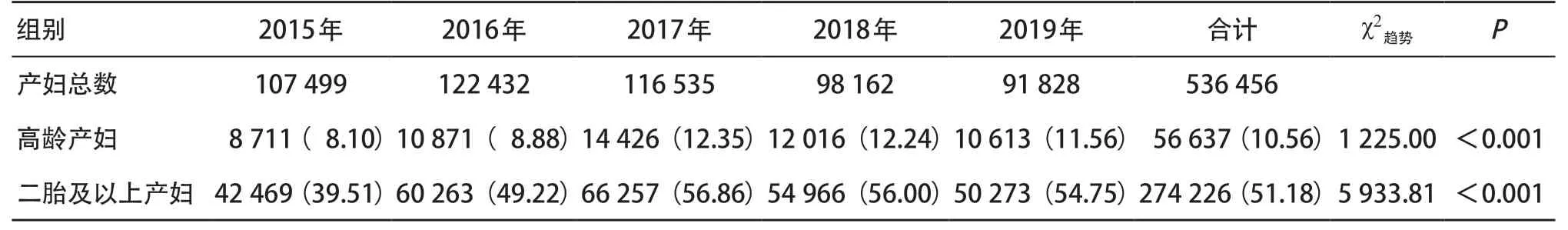
表1 2015—2019年温州市产妇数量变化情况[例(%)]
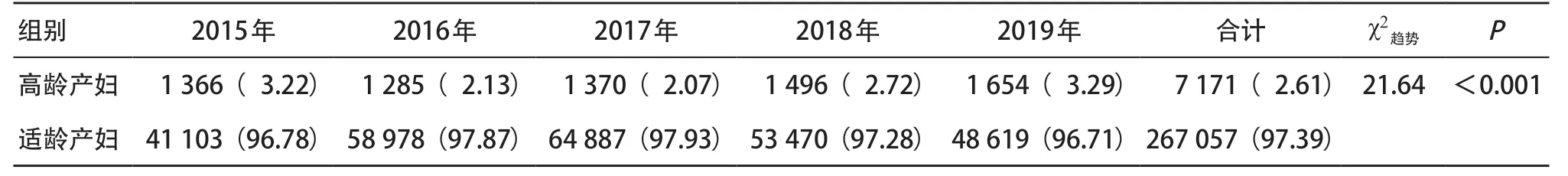
表2 2015—2019年温州市二胎及以上产妇中高龄产妇占比的变化情况
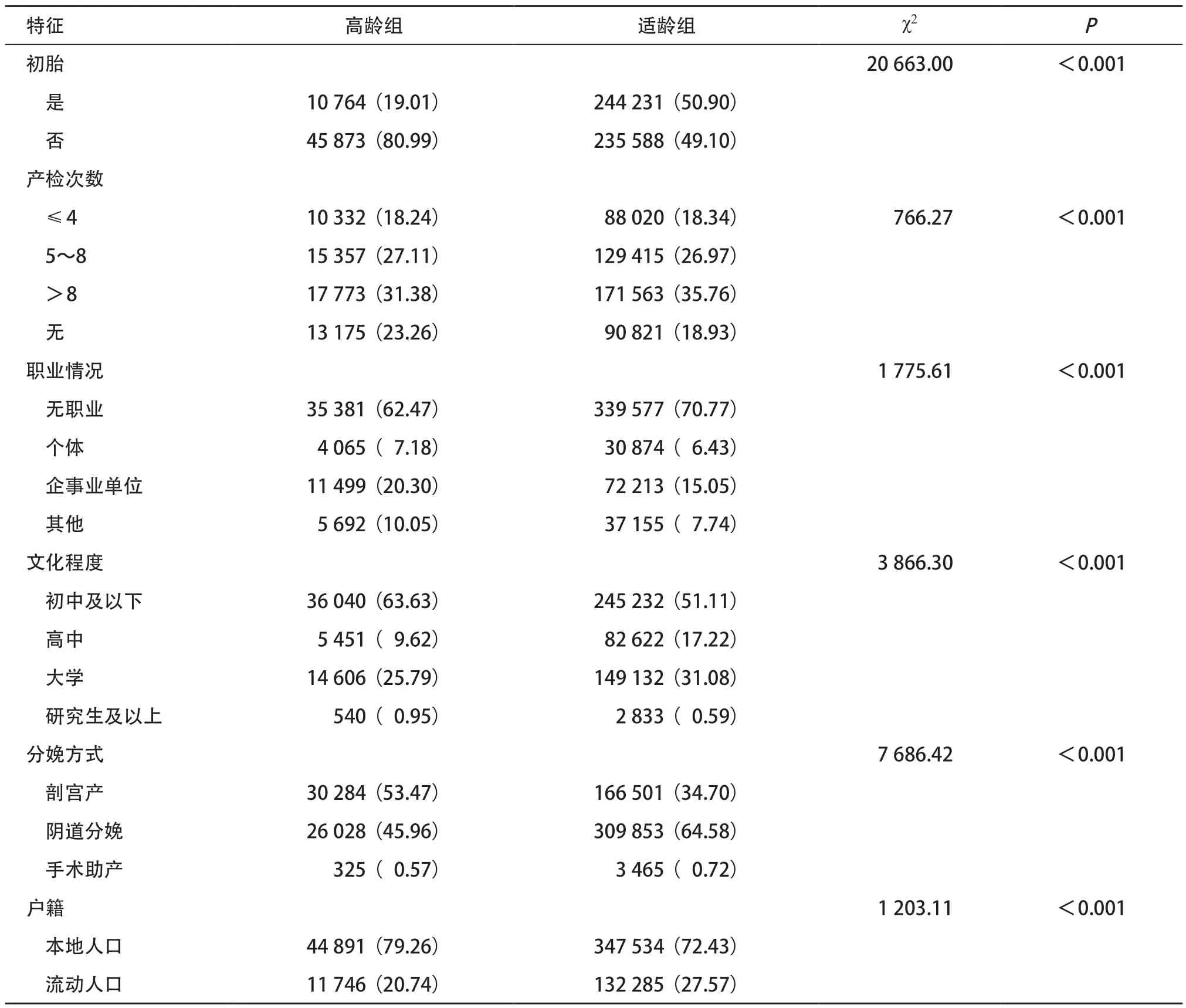
表3 2015—2019年高龄与适龄产妇一般情况比较[例(%)]
在不良妊娠结局方面,高龄产妇的不良妊娠结局发生率未显示逐年增加或降低的变化趋势(P>0.05),但适龄产妇组的早产、低出生体质量儿发生率整体呈增加趋势(P<0.001),巨大儿的发生率有先降低后增加的趋势(P=0.036),见表5。
2.4 高龄和适龄产妇的妊娠合并症、并发症和不良妊娠结局发生率比较 年龄≥40 岁的高龄产妇组各妊娠并发症、合并症和不良妊娠结局的发生在3组中最高,而适龄组最低,差异均有统计学意义 (P<0.001),见表6。
3 讨论
本研究发现温州市2015—2019年高龄产妇占产妇总数的比例呈先增加后降低趋势,从2015 年的8.10%到2017年达高峰占12.35%,2019年回落到11.56%,该结果与LI等[9]报道的在全面二孩政策生效后的初期(即2016年7月至2017年12月)全国28个省市自治区(新疆维吾尔自治区、西藏自治区和青海省除外)高龄产妇的占比从政策放开之前的8.5%上升至13.5%的结果相类似。本研究还发现,分娩二胎及以上产妇中,高龄产妇占比也呈逐年增加趋势。高龄产妇的非初胎比例,剖宫产率占比均明显高于适龄组,这与吴玲霞等[10]报道一致,该政策实施后瘢痕子宫及不良孕产史明显增加,剖宫产比例也明显增加;另外考虑高龄孕妇体力及子宫机能下降,难产风险大[11],故临床医师也会适当放宽剖宫产指征有关。
高龄是不良妊娠结局的独立危险因素,带来诸多产科风险[9]。随着年龄增长,病理妊娠增加,导致高龄孕产妇不良妊娠结局发生率显著增高[12]。本研究也发现,温州市高龄产妇与适龄产妇相比,妊娠并发症如GDM、子痫前期、胎膜早破的发生率均有意义地高于适龄组孕产妇,特别是年龄≥40岁各妊娠合并症和并发症发生在3组中最高,3组发生率均呈逐年增加趋势。这与吴博浩等[13]报道一致。据文献报道[14],随着年龄的增长,高龄产妇生理状态改变和环境影响的作用不断累加,孕期母体血管调节与适应性的下降,导致高龄产妇对年龄相关并发症的易感性增加。同时高龄孕产妇的血管内皮损伤明显,而血管内皮细胞分泌内皮源性舒张因子减少产生更多的收缩因子,导致外周血管产生痉挛收缩,孕产妇则很容易出现高血压、糖尿病等各类并发症[12]。本研究发现在高龄产妇中,GDM逐年增加明显,35~39岁组GDM发生率从2015年的3.68%增加到2019年的17.13%,增加了4.65倍;≥40岁组高龄产妇的GDM发生率从2015年的5.64%增加到2019年的20.10%,增加了3.56倍,这与SHAN等[15]2018年报道的单中心回顾性队列研究显示40岁以上高龄产妇与20~29岁年龄组相比,患GDM的风险增加4倍的研究结果相近。高龄孕产妇GDM发生风险增加可能与随着年龄增长胰岛素敏感度下降脂肪代谢失调有关[16],任艳军等[17]报道各年龄组GDM有逐年增加趋势,可能与我国GDM诊断行业标准的调整也有关。
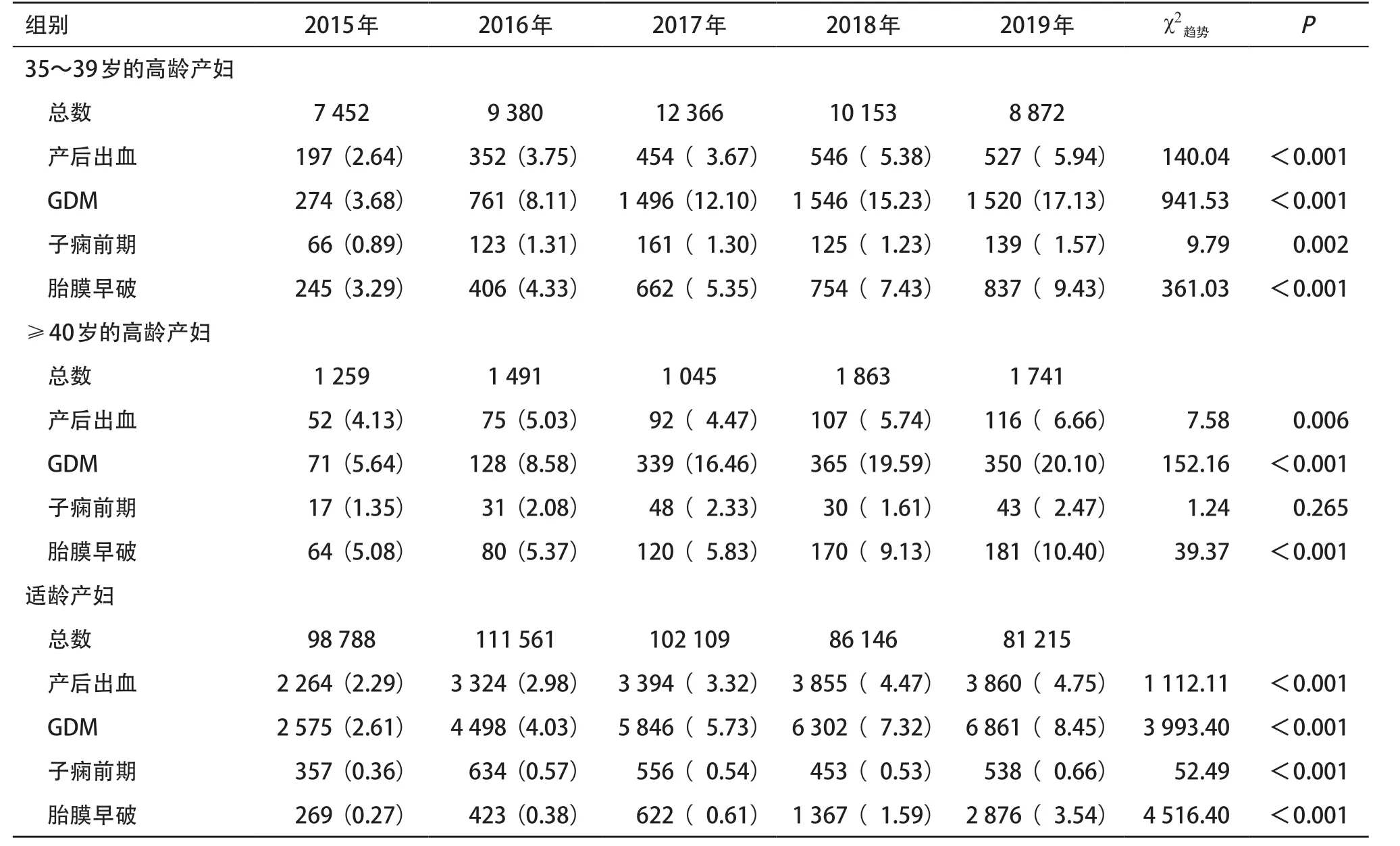
表4 2015—2019年温州市高龄与适龄产妇妊娠并发症及合并症发生率的变化趋势[例(%)]
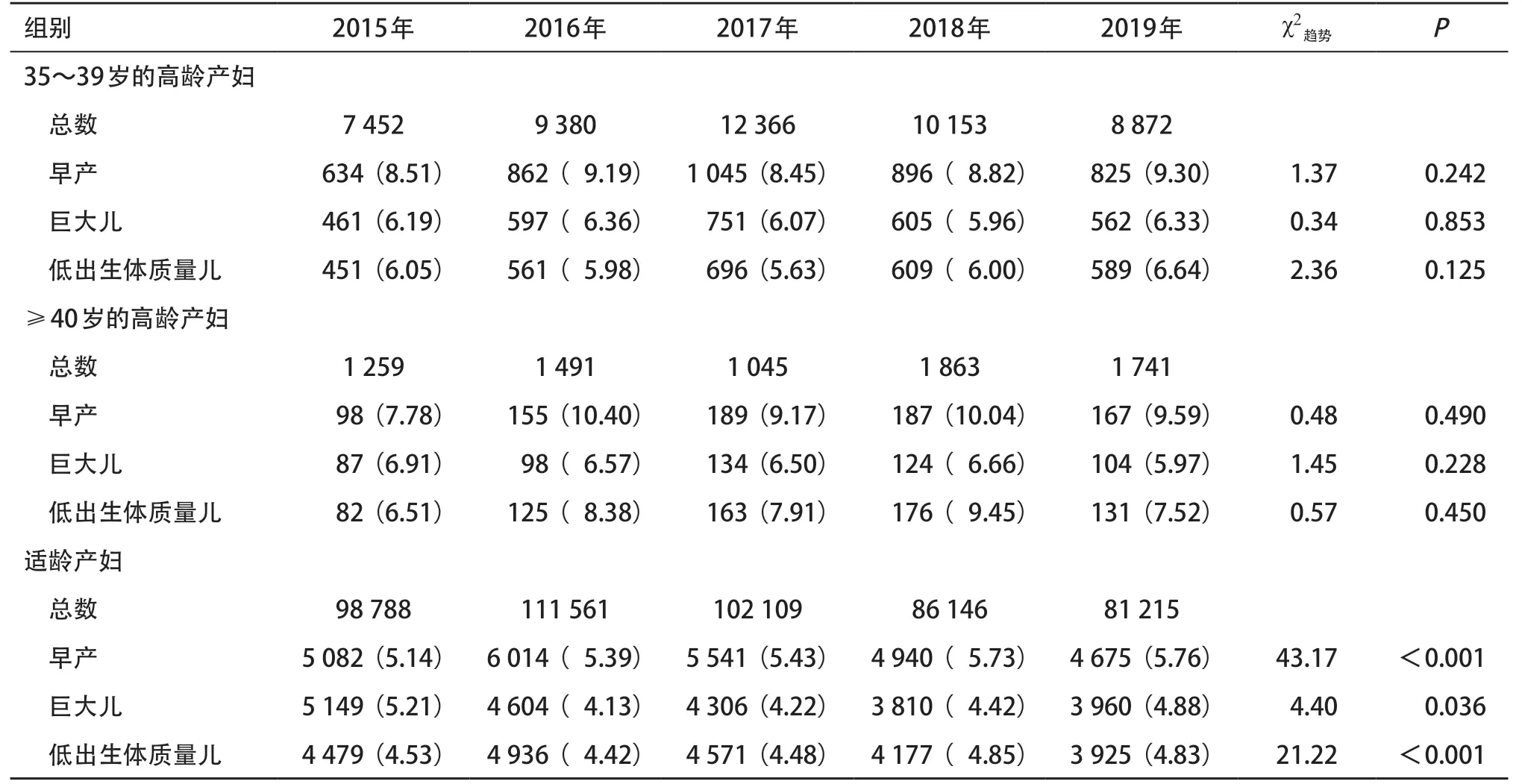
表5 2015—2019年温州市高龄与适龄产妇不良妊娠结局发生率的变化趋势[例(%)]
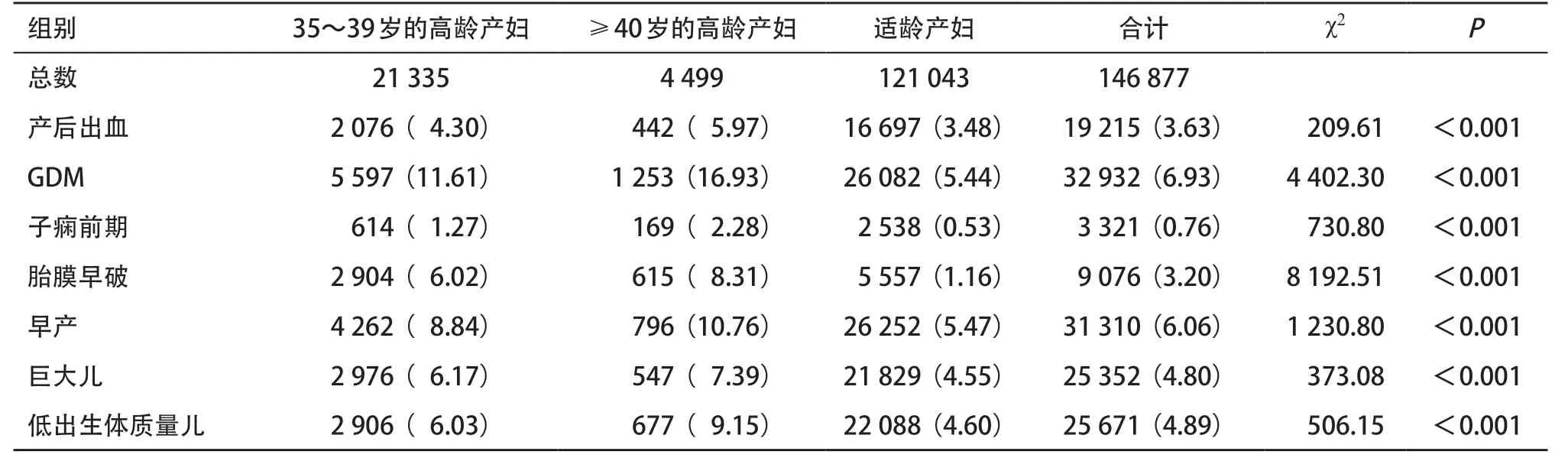
表6 2015—2019年温州市高龄与适龄产妇各疾病合计发生率比较[例(%)]
胎膜早破和产后出血也是常见产科并发症,本研究发现胎膜早破和产后出血的发生率高龄组均高于非高龄组,3组中年龄≥40岁的高龄组最高,且都有逐年增加趋势,产后出血发生率在2019年比2015年增加了1.6倍,并且有文献报道高龄产妇产后出血的发生率是年轻产妇的5.5倍[18],这可能由于高龄产妇精神过度紧张,产程体力消耗大,子宫肌纤维老化损伤,影响子宫收缩功能导致产后出血,其次高龄常伴有宫腔手术、感染、粘连、植入,导致产后出血[19],产后出血发生率呈逐年增加趋势,也可能跟近几年温州市加强产科质量管理,严格用聚血盆测量产后出血量能更加准确估计出血量有关,因此,应加强孕产妇的产前评估及产后监护,准确测量产后出血量,防止严重产后出血的发生。研 究显示胎膜早破也明显高于适龄组,高龄孕妇激素水平下降,阴道内pH值改变,抵抗力下降,易出现胎膜早破[20],同样应引起产科工作的警觉与重视。
高龄组早产儿及低体质量儿发生率也明显高于适龄组,由于高龄孕妇并发症及原有基础疾病发生率增加,使医源性早产率升高[21]而导致低体质量儿也增加有关。
综上所述,高龄孕产妇可能在相当长时间内存在,高龄孕妇的再生育高危因素往往相互影响,相互作用,增加了妊娠合并症和并发症的发生[22],进而影响母婴安全。有报道在高龄产妇不同年龄段与适龄产妇死亡风险的比较发现,35~39岁和40~44岁以上产妇较适龄产妇死亡风险有所增加[23]。高龄孕产妇生活方式的改善在某种程度上可降低妊娠并发症和合并症发生的风险[24]。因此,为降低高龄孕产妇生育风险,减少不良妊娠结局发生,应加强高龄孕产妇妊娠风险管理。依据国家卫生健康委员会关于加强母婴安全保障工作的通知[25],加强高危妊娠五色分级管理,制定高危预警上报机制,鼓励各助产机构开设再生育咨询门诊,对高龄再生育夫妇做好生育风险评估。促进临床与保健无缝衔接,及时发现高危并追踪随访,有效保障母婴安全。
