术前CNB诊断DCIS病理组织学低估的危险因素分析
2021-05-10董鑫彭伟国王淼姜亦然柳迪
董鑫,彭伟国,王淼,姜亦然,柳迪
(1.北京中医医院顺义医院超声诊断科,北京 101300; 2.北京市顺义区妇幼保健院超声科,北京 101300)
近年来随着乳腺癌筛查技术的不断发展及女性主动筛查意识的不断提高,乳腺导管原位癌(ductal carcinoma in situ,DCIS)在新发乳腺癌中所占比例呈逐年升高趋势[1]。有资料表明[2],在新发DCIS中有5%~10%伴微浸润,尽管浸润程度较低,但仍有1%~14%存在淋巴结转移,因此准确评估DCIS是否伴有浸润对治疗方案的制订及预后判断有重要意义。目前临床诊断DCIS主要依靠病理组织学活检,而超声引导下乳腺空芯针穿刺活检(core needle biopsy,CNB)是最常用的活检方式,该方式在超声引导下实施,准确性高,创伤小,能缩短术前方案制订时间及麻醉时间,且手术操作采用套管针获得标本,能有效避免肿瘤细胞脱落引起的种植转移,患者接受度高[3]。但因术前活检取材的限制,无法覆盖所有病变部位,与术后病理诊断仍有一定误差。国外学者报道提示,术前CNB诊断DCIS出现病理组织学低估现象的比例较高,其中10%~54%的患者最终确诊为乳腺浸润性癌,而腋窝前哨淋巴结活检阳性率亦接近15%[4]。目前对于DCIS术前病理组织学低估现象发生的影响因素仍存在争议,国内外尚无统一标准[5-6]。本研究主要分析术前CNB诊断DCIS病理组织学低估的危险因素,以期为客观判断术前CNB结果提供参考,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2015年1月至2020年1月在北京中医医院顺义医院就诊的经术前CNB诊断的180例单纯DCIS患者、64例DCIS合并微浸润患者及32例DCIS合并可疑微浸润患者的临床资料。纳入标准:①女性;②术前行CNB诊断且病理组织学诊断为DCIS或DCIS合并微浸润;③腋窝淋巴结临床评估阴性;④临床资料完整。排除标准:①术前病理组织学诊断为浸润癌;②既往乳腺浸润癌史;③合并其他类型恶性肿瘤。本研究方案设计符合《赫尔辛基宣言》要求,且患者及家属均了签署知情同意书。
1.2方法 查阅病例收集患者年龄、绝经状态及病理组织学诊断资料。术前CNB检查和术后切除组织送检病理,取材面积2 cm×1 cm;组织经石蜡包埋、切片、苏木精-伊红染色及免疫组织化学染色后阅片。雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)及人表皮生长因子受体-2(human epidermal growth factor receptor-2,HER-2)状态评估均采用免疫组织化学检测。ER、PR阳性判定标准:镜下观察标本细胞核着色细胞占比≥10%,<10%的肿瘤细胞核呈现不同程度着色或完全无着色定义为阴性;HER-2受体阳性判定标准:免疫组织化学评估3+,HER-2受体不确定判定标准为免疫组织化学评估2+,HER-2阴性判定标准为免疫组织化学评估0/1+[7]。乳腺癌微浸润判定:肿瘤细胞突破基膜并侵犯周围组织,浸润灶最大径≤1 mm,存在多灶性微浸润时以最大测量径为依据[8]。
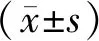
2 结 果
2.1单纯DCIS组、DCIS合并微浸润组及DCIS合并可疑微浸润组临床资料比较 三组年龄、绝经状态、肿瘤直径分布、HER-2表达比较差异无统计学意义(P>0.05)。三组核分级、ER表达、PR表达、术后病理组织学诊断比较差异有统计学意义(P<0.05),DCIS合并微浸润组、DCIS合并可疑微浸润组核分级高的比例高于单纯DCIS组(χ2=5.073,P=0.024;χ2=5.570,P=0.018),ER表达阳性、PR表达阳性比例低于单纯DCIS组(χ2=4.465,P=0.035;χ2=9.476,P=0.002;χ2=4.371,P=0.036;χ2=8.377,P=0.004),DCIS合并微浸润组和DCIS合并可疑微浸润组核分级高、ER表达阳性、PR表达阳性比例比较差异无统计学意义(χ2=0.364,P=0.216;χ2=1.749,P=0.186;χ2=1.394,P=0.238);DCIS合并微浸润和DCIS合并可疑微浸润组术后升级为乳腺浸润癌的比例显著高于单纯DCIS组(χ2=39.861、21.722,均P<0.001),DCIS合并微浸润和合并可疑微浸润组术后升级为乳腺浸润癌的比例比较差异无统计学意义(χ2=0.091,P=0.763);三组术后诊断为乳腺微浸润癌的比例比较差异无统计学意义(χ2=3.067,P=0.216)。见表1。
2.2单纯DICS患者病理组织学诊断结果低估现象发生的单因素分析 术前CNB诊断为单纯DICS的患者中,术后病理学诊断为单纯DCIS患者101例,设为低估组,乳腺微浸润癌/乳腺浸润癌患者79例,设为未低估组。两组肿瘤发现方式、肿块是否可触及、超声下观察、ER表达、PR表达比较差异无统计学意义(P>0.05),低估组直径>3 cm、核分级为高级、HER-2表达阳性比例高于未低估组(P<0.01),见表2。
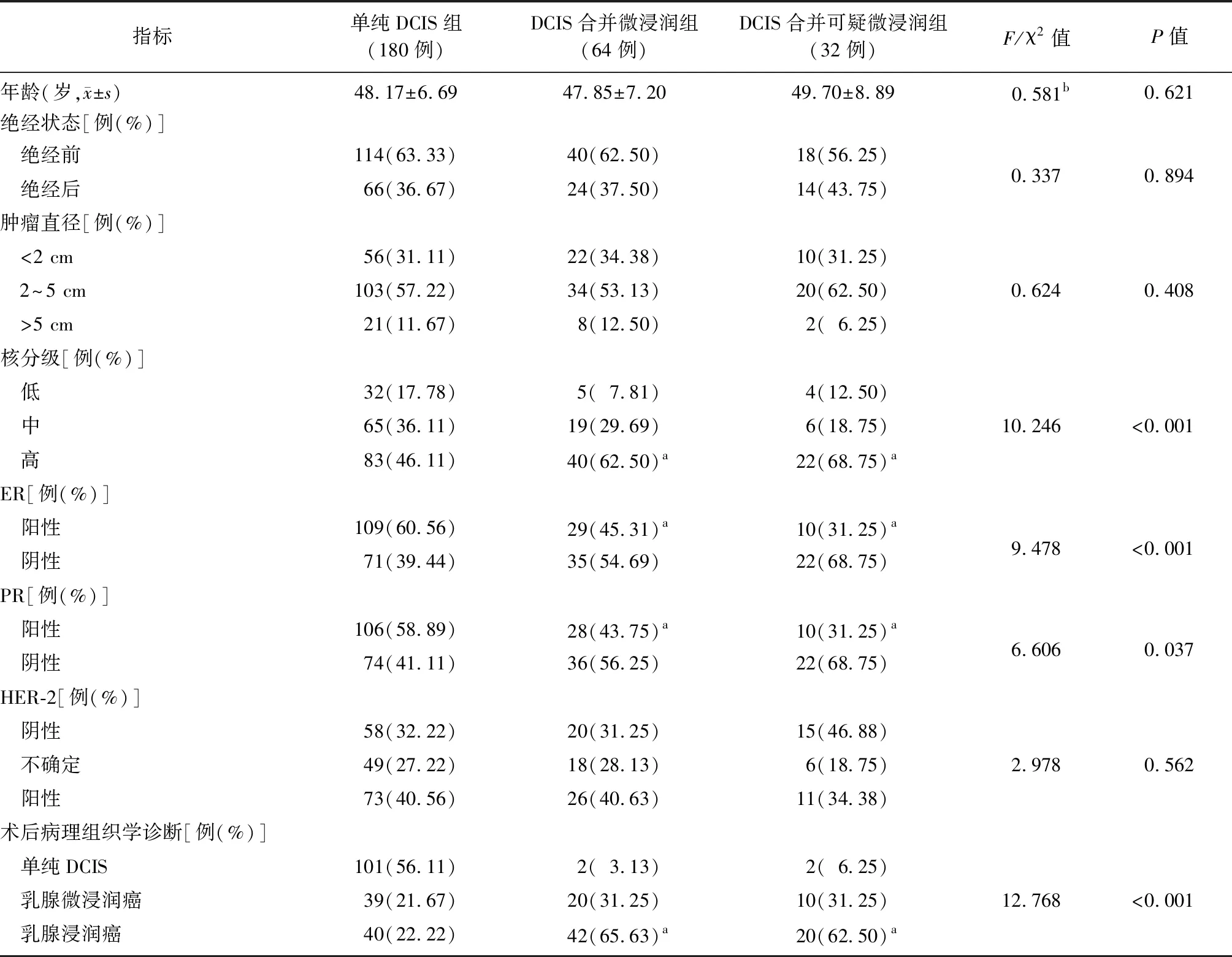
表1 单纯DCIS组、DCIS合并微浸润组及DCIS合并可疑微浸润组临床资料比较

表2 单纯DICS患者病理组织学诊断结果低估现象发生的单因素分析 [例(%)]
2.3单纯DICS患者病理组织学诊断结果低估现象发生的危险因素分析 将单因素分析中差异有统计学意义的肿瘤直径(≤3 cm=0,≥3 cm=1)、核分级(低中=0,高=1)、HER-2表达(阴性=0,不确定=1,阳性=2)作为自变量,是否出现术前CNB诊断病理组织学低估为因变量(是=1,否=0),进行Logistic回归分析,结果显示,肿瘤直径>3 cm、核分级高、HER2表达阳性是术前单纯DICS患者病理组织学低估现象发生的独立危险因素(P<0.01),见表3。
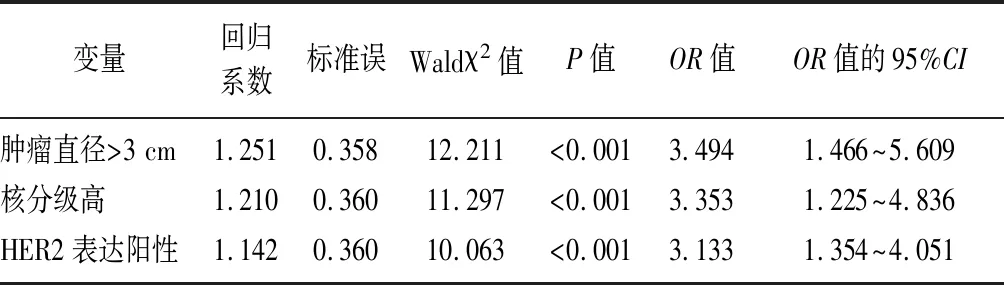
表3 单纯DICS患者病理组织学低估现象发生的多因素分析
2.4独立危险因素联合应用对单纯DICS患者病理组织学低估的影响 肿瘤直径>3 cm、核分级高及HER-2表达阳性的单纯DCIS患者病理组织学低估例数高于其他组合,见表4。
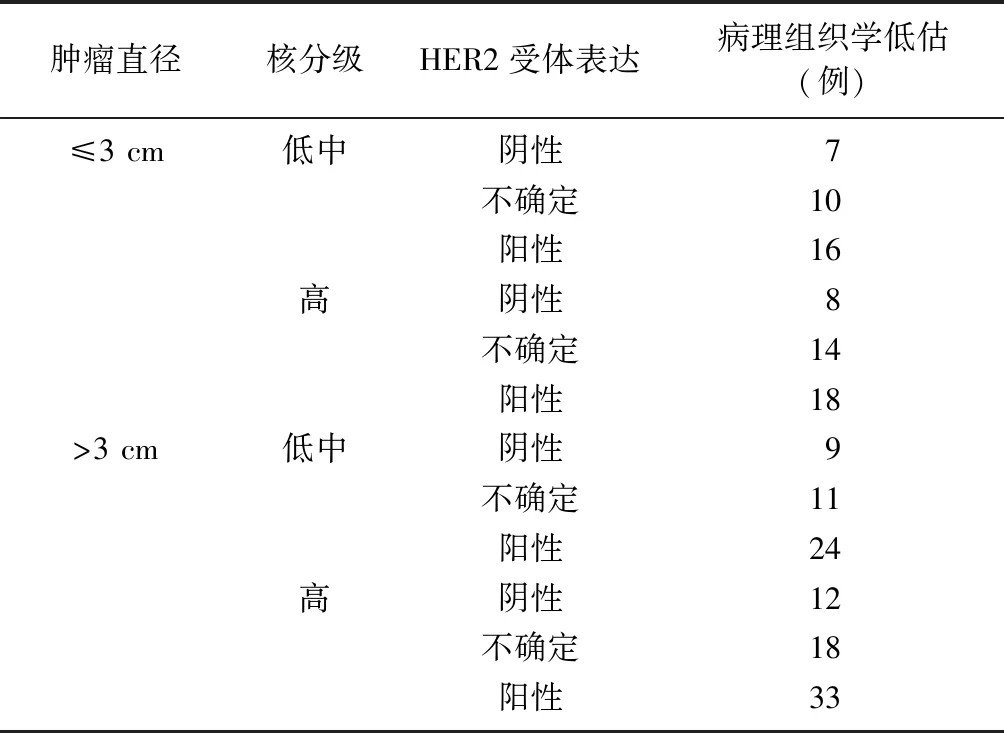
表4 独立危险因素联合应用对单纯DICS患者病理组织学低估的影响
3 讨 论
既往研究认为,术前诊断为DCIS病理组织学低估发生的影响因素较为复杂,如出现症状、可触及肿物、肿瘤体积大,影像学可观察到钙化/致密肿物影,肿瘤侵犯部位,核分级、HER-2表达、活检方式等[9-10]。但以上研究中因病例数差异较大、判定标准不一等,部分研究的结论甚至相反。国内外对于术前诊断为DCIS病理组织学低估预测仍无统一标准。
本研究采用超声引导下CNB检查,与常规钼靶X线相比在确定致密型乳腺病灶方面更具优势,尤其适用于我国女性[11]。考虑到钼靶X线和磁共振成像检查所确定病灶与超声存在一定差异,故本研究中排除钼靶X线和磁共振成像检查特征表现。本研究纳入180例单纯DCIS患者,术后病理组织学诊断升级为乳腺微浸润癌和乳腺浸润癌分别为39例(21.67%)和40例(22.22%);DCIS合并微浸润和DCIS合并可疑微浸润患者术后病理组织学诊断升级为乳腺浸润癌分别为42例(65.63%)和20例(62.50%);术前经超声引导下CNB检查诊断DCIS伴微浸润和DCIS可疑微浸润的患者中,术后病理组织学诊断为单纯DCIS的比例较低,故以上病例亦不纳入Logistic回归模型多因素分析。
本研究单因素分析结果显示,低估组的肿瘤直径>3 cm、核分级高、HER-2表达阳性的比例高于未低估组;多因素Logistic回归分析结果显示,肿瘤直径>3 cm、核分级高、HER2阳性是术前CNB诊断单纯DICS患者病理组织学低估现象发生的独立危险因素(P<0.01),其中存在肿瘤直径>3 cm和核分级高者发生病理组织学低估现象风险更高。Yoo等[12]研究发现,组织学分级、肿瘤直径对预测术前CNB诊断DCIS病理学低估有较大价值;同时有报道认为肿瘤直径>2 cm即属于危险因素,而肿瘤直径>5 cm者病理组织学低估发生风险高于肿瘤直径>2 cm者,提示肿瘤直径越大,穿刺取材及诊断结果准确性受限亦越大[13]。基于以上证据认为,肿瘤直径较大的患者肿瘤穿刺时应考虑增加取材组织数量,以提高诊断结果的准确性。有研究显示,核分级高是乳腺癌根治切除术中切缘阳性最重要的独立危险因素,进一步说明高级别DCIS生物学侵袭性较中低级更高,更易出现病理组织学低估现象和区域淋巴结转移[14-15]。此外,国外多项研究证实HER2过表达与乳腺癌术前活检病理组织学低估发生密切相关[16-18]。本研究结果显示,HER2阳性是单纯DICS患者病理组织学低估现象发生的独立危险因素,与上述观点一致。
本研究将所确定的单纯DICS患者术前CNB病理组织学低估独立危险因素进行组合,其中合并肿瘤直径>3 cm、核分级高及HER-2表达阳性单纯DCIS患者病理组织学低估例数显著高于其他组合。张春等[19]建议,对于肿瘤直径>1 cm的乳腺病变应进一步手术切除,以避免CNB漏诊;曹威等[20]研究认为核分级高是术前单纯DCIS病理学低估的危险因素,本研究结果与上述研究结果一致。因此,合并肿瘤直径>3 cm、核分级高及HER-2表达阳性的患者治疗前推荐先行腋窝淋巴结活检评估转移情况。本研究亦存在一定的不足:①属于单中心、回顾性研究,且纳入样本量较少,无法避免选择偏倚,可在后续积累更多样本量进行确证;②研究中因早期病例缺乏远期随访数据,难以对患者远期预后及预测指标进行评价,仍需更长随访数据给予支持。
综上所述,单纯DICS患者术前CNB病理组织学低估现象发生与肿瘤直径、核分级及HER2受体表达状态密切相关,对于肿瘤直径>3 cm、核分级高与HER2表达阳性者术中均需行腋窝前哨淋巴结活检。
