高原藏区新生儿窒息相关妇产科因素与2016 版复苏流程复苏效果分析
2021-04-22吴海霞
吴海霞
(甘南藏族自治州人民医院,甘肃 合作 747000)
新生儿窒息是因胎儿在宫内或分娩过程中缺氧引起的出生后1min 内无自主呼吸并伴有呼吸循环障碍的紧急状态,其发生率为5%~10%,其有很大可能导致死亡、伤残、严重并发症,对婴儿的生命安全以及健康成长具有极大威胁[1]。特别是在高原地区,新生儿窒息的发生率很高,有一部分原因是高原地区空气稀薄、含氧量不高[2]。
甘南藏族自治州人民医院地处青藏高原边缘(甘南藏族自治州),平均海拔约2900m,平均气压约532mmHg,为高原缺氧地区,并且我院接诊孕产妇中藏族占64%,她们大多生活在广袤的牧区,文化水平低,围产保健意识缺乏,很多孕产妇在没有全面、按时产前检查的情况下,往往到临产或在家里自然分娩出现难产而急诊入院,从而致新生儿窒息,严重的缺氧使新生儿重要脏器受损,致脑瘫、智力障碍,甚至死亡。
为了明确该地区新生儿窒息的相关妇产科因素,并了解2016 版复苏流程复苏效果,作者回顾性分析了甘南藏族自治州人民医院妇产科2017~2019年146 例新生儿窒息病例的相关妇产科因素及2019 年应用2016 版复苏流程复苏的43 例新生儿窒息的复苏效果,现报告如下。
1 资料与方法
1.1 资料
1.1.1 新生儿窒息相关妇产科因素分析资料
收 集2017 年1 月1 日 至2019 年12 月31 日甘南藏族自治州人民医院妇产科分娩的新生儿窒息病例作为研究资料。
1.1.2 2016 版复苏流程复苏效果分析资料
收集2019 年1 月1 日至2019 年12 月31 日甘南藏族自治州人民医院妇产科分娩的新生儿窒息复苏病例。
1.2 新生儿窒息诊断标准
Apgar 评分标准内容:皮肤颜色、呼吸、肌张力、喉反射、心率五项,每项满分2 分。出生1min 内Apgar 评分4~7 分为轻度窒息,0~3 分为重度窒息;另外,若出生1min 内Apgar 评分8~10 分而数分钟后降至7 分以下也属窒息。
1.3 新生儿窒息复苏流程
根据《新生儿窒息复苏指南》 采用国际公认的2016 版复苏流程:A 清理呼吸道;B 建立呼吸;C 维持正常循环;D 药物治疗;E 评估。具体流程如图1所示。
复苏效果观察指标。计算患儿复苏成功率;复苏成功判定标准为:新生儿分娩后1min、5min 及10minApgar 评分≥8 分[3]。
1.4 统计分析方法
选择SPSS20.0 软件进行统计分析,计数资料采用(n,%)表示,采用χ2检验。以P<0.05 为差异有统计学意义。
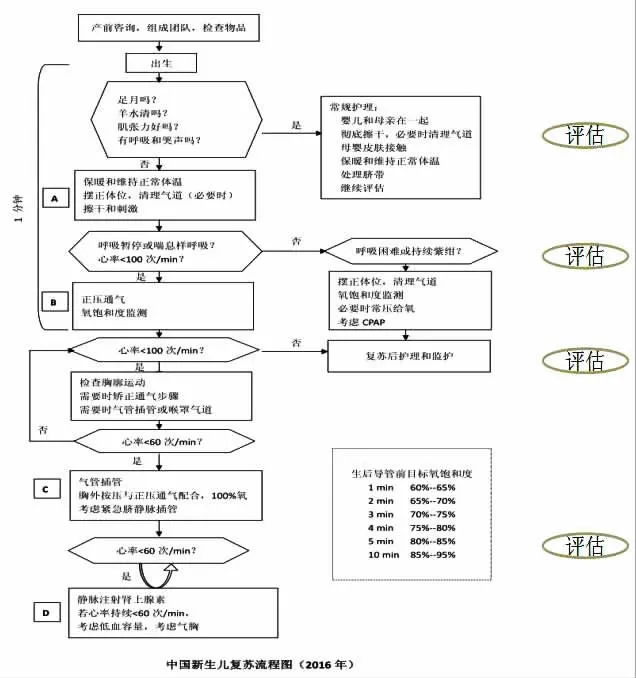
图1中国新生儿复苏流程图(2016 年)
2 结果
2.1 甘南藏区新生儿窒息病例基本信息
统计发现(见表1):本次研究共收集本院2017~2019 年妇产科分娩的新生儿窒息病例146例。具体发病情况为:2017 年轻度窒息45 例,重度窒息10 例,合计55 例;2018 年轻度窒息41 例,重度窒息7 例,合计48 例;2019 年轻度窒息35 例,重度窒息8 例,合计43 例。
2.2 甘南藏区新生儿窒息相关妇产科因素
统计发现(见表1):在2017~2019 年间早产导致甘南藏区新生儿窒息的发生率最高(占26%)。其他原因顺位为胎儿宫内窘迫、产程异常、胎膜早破等。

表1 甘南藏区146 例新生儿窒息常见因素[n,(%)]
2.3 甘南藏区新生儿窒息2016 版复苏流程复苏效果分析
2019 年本院应用2016 版复苏流程复苏43 例窒息新生儿,抢救成功42 例、失败1 例,抢救成功率为97.7%。
3 讨论
3.1 甘南藏区新生儿窒息相关妇产科因素分析
统计分析显示(见表1):在2017~2019 年间导致甘南藏区新生儿窒息原因中早产最多(占26%),其他原因顺位为胎儿宫内窘迫、产程异常、胎膜早破等。具体分析如下:
早产儿自身由于呼吸中枢和肺发育尚不完全成熟,娩出后其自主呼吸的建立不够完善,对缺氧耐受性差,易引起窒息的发生,这与其他学者的研究结果[4,5]一致。另外,高原地区由于地理环境的影响外界环境缺氧,这样内、外环境协同作用,使早产成为导致高原地区(甘南藏区)新生儿窒息的首因。
胎儿宫内窘迫的病因涉及多方面,国内有学者已得出如下结论:母体血液含氧量异常与胎儿窘迫有关[6]。母体轻度缺氧时多无明显症状,但此时对胎儿则会有影响,新生儿窒息是胎儿宫内窘迫的延续[7]。这就说明在高原缺氧地区孕妇会因为新陈代谢加强和胎儿需氧量的增加,使耗氧速度升高,造成低氧血症,从而导致胎儿缺氧,增加新生儿窒息的风险。
本次回顾性研究分析的产程异常主要包括:第一、第二产程延长,急产(宫缩过频、过强)、滞产,在上述异常分娩过程中胎儿会吸入过多的羊水、胎粪、黏液和血液等,引起呼吸道阻塞,造成新生儿窒息[8]。
完整的胎膜是人体羊膜腔的保护屏障,羊水在一定程度上可为胎儿营造一个安全舒适的环境。胎膜早破一旦发生,一方面母婴天然的保护屏障会被破坏,病菌直接进入宫颈口,增加母婴并发感染性疾病的几率。另一方面,随着胎膜早破羊水会逐渐流失,羊水过少会降低羊水的缓冲作用,使子宫壁将胎儿紧紧包裹,这样在宫缩时会增加胎儿与脐带受压的机会,影响胎儿及胎盘血运,进而会造成胎儿宫内缺氧的局面,诱发胎儿宫内窘迫与新生儿窒息;同时,胎儿因缺氧极易导致迷走神经兴奋,再加上肛门括约肌松弛胎粪的排出,极易导致羊水粪感染。胎儿吸入胎粪会阻塞呼吸道,是缺氧症状更加严重[9]。
3.2 甘南藏区新生儿窒息2016 版复苏流程复苏效果分析
本院2019 年应用2016 版复苏流程复苏43 例窒息新生儿,成功42 例、失败1 例,复苏成功率为97.7%。由此可见,在新生儿窒息抢救工作中,及时、正确的复苏是确保新生儿生命安全的重要因素[10]。2016 版复苏流程实施抢救前快速评估、抢救过程中实时评估、抢救后终末评估,能够使医护人员实时、动态掌握患儿的病情变化,及时、正确、科学的给予救治,为提高抢救成功率奠定了坚实的基础,复苏后新生儿病死率低,安全性高。国内其他研究者黄文娟[11]认为,在新生儿窒息复苏中应用2016 版复苏流程,不仅能降低患儿病死率和并发症发生率,还能改善其生存质量,可在临床推荐使用;耿志宁等[12]指出,应用2016 版复苏流程能够及时改善新生儿的缺氧症状,显著提高复苏后1min、5min、10min Apgar评分,使新生儿在较短时间内恢复自主呼吸,提高复苏成功率。
4 建议
新生儿室息可导致新生儿死亡及伤残等严重的后遗症,对家庭和社会造成严重的负担,所以在高原缺氧地区更要加强对胎儿的监护,及时纠正宫内窘迫,避免早产,对娩出时产生的呼吸障碍进行合理有效的复苏护理[13],因此,产科医护人员对降低新生儿窒息发生率、提高复苏成功率应负起责任,具体工作中应该:
①产前:首先,建立孕妇孕期产检档案,督促、管理孕妇定期产检,高危妊娠应酌情增加产前检查次数,并给与孕妇吸氧(4~5L/min,2 次/d,每次30min)。其次,及时发现、纠正胎儿宫内窘迫(胎儿宫内窘迫是早期进行产科干预的重要指征)。第三,预防早产,加强孕前检查,对于有早产倾向的高危孕妇,尽早入院观察保胎,采取多种措施促进胎儿肺成熟,促使患儿娩出时建立起自主呼吸。第四,加强妇产科医务人员新生儿窒息2016 版复苏流程培训。
②产时:首先,产妇常规吸氧,采取适宜产科技术加强产时监护,及时发现异常,及时采取有效的处理措施。其次,在胎儿娩出前做好一切新生儿窒息复苏准备,如开放辐射保温台,备好新生儿喉镜、吸痰管、各种型号的气管插管、气囊面罩、氧气、抢救药品。第三,加强产科、儿科协作,对所有高危孕妇的分娩,儿科医生提前进入产房或手术室,做好复苏准备。
③产后:加强监护,尤其是加强新生儿复苏后的监护,及时发现病情变化,及时处理。
