120例肝豆状核变性合并抑郁症状患者的中医证型及神经递质与炎症因子变化特点研究
2021-04-16胡建鹏何望生杨文明
李 祥,汪 瀚,胡建鹏,黄 鹏,何望生,杨文明
(1.安徽中医药大学第一附属医院,安徽 合肥 230031;2.安徽中医药大学研究生院,安徽 合肥 230012;3.新安医学教育部重点实验室,安徽 合肥 230038)
肝豆状核变性(Wilson’s disease,WD)是以铜代谢障碍为特征的神经系统常染色体隐性遗传病,由于铜从肝细胞到胆汁的转运以及铜与卵母细胞体蛋白的结合受损,导致过量的铜沉积在肝、脑、肾、心、肺、角膜、骨骼、角膜等众多器官和组织中,临床表现为肝功能障碍、神经和精神症状、角膜K-F环、肾功能损害、骨关节损害等。WD精神障碍的表现形式多种多样,可伴发抑郁、焦虑、狂躁、恐惧等,其中抑郁症状最为常见,可加重患者日常生活能力的减退。相关临床研究发现,WD合并抑郁症状的患者多表现为焦虑躯体化、睡眠障碍、阻滞。本研究采用中医证候积分量表、汉密尔顿抑郁量表-24(Hamilton depression rating scale-24,HDRS-24)、抑郁自评量表(self-rating depression scale,SDS)、统一Wilson病评定量表(unified Wilson’s disease rating scale,UWDRS),测定120例WD合并抑郁症状患者量表积分和血清单胺类神经递质、血清炎症因子水平,探讨该病合并抑郁的可能发病机制。
1 临床资料
1.1 诊断标准 ①西医诊断标准:参照中华医学会神经病学分会2008年颁布的《肝豆状核变性的诊断与治疗指南》。②抑郁症诊断标准:参照《精神障碍诊断与统计手册》第5版(Diagnostic and Statistical Manual of Mental Disorders Fifth Editon, DSM-5)中抑郁症诊断标准。③WD中医证型诊断标准:参照《22个专业95个病种中医临床路径》中WD临床路径。
1.2 纳入标准 ①符合WD、抑郁症诊断标准;②年龄14~45岁;③自愿进行本项试验并签署知情同意书;④所纳入病例均经过安徽中医药大学第一附属医院伦理委员会审核。
1.3 排除标准 ①不符合纳入标准;②半年内服用抗抑郁类药物者;③研究人员认为其他原因不适合临床研究者。
1.4 一般资料 120例WD合并抑郁症状患者来自2017年1月至2018年12月安徽中医药大学第一附属医院脑病中心住院部。其中男60例,女60例,年龄14~45岁,平均年龄(25.45±8.13)岁,病程2~280个月,平均病程(145.22±26.46)个月。
2 方法
2.1 中医证候分型 收集符合诊断标准的WD合并抑郁症状患者的一般信息和中医证候,进行中医证候分型。
2.2 指标观测方法 ①中医证候积分,HDRS-24、SDS、UWDRS量表评分;②采集患者入院次日清晨空腹血清5 mL进行检测。其中铜蓝蛋白、铜氧化酶、血清铜检测送至安徽中医药大学第一附属医院生化检验中心检测;采用酶联免疫吸附法测定血清中5-羟色胺(5-hydroxytryptamine,5-HT)、多巴胺(dopamine, DA)、血清白细胞介素-4(interleukin-4,IL-4)、白细胞介素-6(interleukin-6,IL-6)、白细胞介素-10(interleukin-10,IL-10)水平,5-HT、DA、IL-4、IL-6、IL-10试剂盒由上海源叶生物科技有限公司提供,严格按照试剂盒说明书中步骤操作。
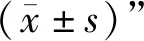
3 结果
3.1 中医证候分型 120例患者的铜生化检验结果均符合WD诊断标准。对所选患者的年龄、性别等进行统计,结果显示差异均无统计学意义。采用中医证候量表进行辨证分型,结果显示,9例脾肾阳虚证,56例湿热内蕴证,55例痰瘀互结证。
3.2 HDRS-24量表抑郁症状分析 采用HDRS-24量表对120例WD患者的抑郁症状进行分析,发现抑郁情绪114例(95.0%),有罪感2例(1.7%),自杀倾向或有自杀史2例(1.7%),睡眠困难16例(13.3%),工作和生活兴趣减退52例(43.3%),阻滞20例(16.7%),激越14例(11.7%),焦虑30例(25.0%),自觉胃肠道不适4例(3.3%),全身躯体化症状26例(21.7%),性症状2例(1.7%),疑病3例(2.5%),体质量减轻3例(2.5%),自知力减退17例(14.2%),人格解体或现实解体2例(1.7%),偏执症状11例(9.2%),强迫症状1例(0.8%),能力减退感83例(69.2%),绝望感9例(7.5%),自卑感68例(56.7%),日夜变化9例(7.5%)。
3.3 不同中医证型患者HDRS-24、SDS、UWDRS量表评分比较 与脾肾阳虚证、湿热内蕴证患者比较,痰瘀互结证患者HDRS-24、SDS、UWDRS评分较高(P
<0.05),表明痰瘀互结证患者抑郁症状更为明显。与湿热内蕴证患者比较,脾肾阳虚证患者抑郁症状多见(P
<0.05)。见表1。
表1 不同中医证型患者HDRS-24、SDS、UWDRS量表评分比较
3.4 不同中医证型患者外周血5-HT、DA、IL-4、IL-6、IL-10水平比较 与脾肾阳虚证和湿热内蕴证患者比较,痰瘀互结证患者外周血5-HT、DA、IL-4、IL-10水平较低(P
<0.05),IL-6水平较高(P
<0.05)。脾肾阳虚证与湿热内蕴证患者上述指标比较,差异均有统计学意义(P
<0.05)。见表2。
表2 不同中医证型患者外周血5-HT、DA、IL-4、IL-6、IL-10水平比较
4 讨论
WD归属于中医学“肝风”范畴,合并的抑郁症状可归属于“郁证”范畴。抑郁作为WD非运动症状中一个重要部分,是目前研究的热点。其具体发病机制不明,中医病机可能与该病铜毒内聚,夹杂痰瘀、湿热等引动肝风相关,铜毒与痰浊互结,上扰脑络,蒙蔽清阳,气机受阻而致郁。此外,铜毒损伤肝脾肾,脏腑受累,湿热内生,蕴久化风,阳亢气逆,肝失疏泄,情志不舒。有文献报道,抑郁患者体内血浆铜水平显著升高,推测可能与WD存在类似的发病机制。课题组前期研究发现,WD合并抑郁症痰瘀互结证患者体内5-HT含量高于湿热内蕴证患者,推测可能是痰瘀互结证患者体内5-HT生成代谢更容易受到阻滞,引起其含量降低,影响5-HT调节情感等生理功能,导致抑郁症发生,本研究证实了这一结论。本研究将120例WD合并抑郁症患者根据中医证候评分分为3种类型,其中脾肾阳虚证患者仅有9例,与其他两组相比明显存在数量上的差异,但也将该证型纳入研究,为临床提供借鉴。
HDRS-24、SDS量表是目前临床上使用较广的常用评价患者抑郁症状的精神类量表,能比较客观地反映患者的抑郁情况和临床表现。HDRS-24包涵7个因子结构,参照评分标准,得分<8分不认为具有抑郁症状。SDS量表共20个项目4级评分,得分<50分不认为具有抑郁症状。UWDRS量表是目前国内评价WD病情进展、预后、疗效、转归较为公认的量表之一。本研究采用UWDRS量表神经功能部分,包括移动运动、流涎、吞咽、吃饭、洗澡、语言、面部表情、眼球运动、静止性震颤、动作性震颤、肌强直、书写、指鼻试验、下肢灵活性、坐椅起立、姿势、步态17个内容,结果发现患者的抑郁症状与神经功能密切相关,神经功能障碍越严重,抑郁症状越明显。
目前,抑郁发生机制不明,研究显示其可能与神经递质、神经内分泌和神经炎症有关。DA是大脑内重要的兴奋性神经递质,DA降低可引起精神不振、乏力疲劳、兴趣减低、情绪低落,与抑郁的发生密切相关。铜沉积于豆状核可直接引起脑部DA的合成减少,含量减低。本研究发现,痰瘀互结证患者体内DA含量最低,脾肾阳虚证其次,湿热内蕴证DA含量最高,推测可能痰瘀互结比湿热更易影响脑内DA的合成和分泌,痰瘀更易阻滞气血运行,脑部神经递质合成的微观环境稳态受损明显,DA合成减少,其他抑制性神经递质合成增加,导致抑郁症状。有研究显示,抑郁与炎症因子关系密切,在抑郁症伴有自杀念想或自杀未遂的患者体内发现IL-6、肿瘤坏死因子α(tumor necrosis factor-α, TNF-α)、IL-4等炎症因子明显异常,抗炎治疗可改善躯体和抑郁症状。IL-6在体内直接参与免疫炎症反应,IL-6升高可引起中枢神经系统内的免疫炎症反应,干扰DA、5-HT等神经递质的代谢,可能诱导抑郁发生。另一项研究发现,在重型抑郁症患者接受抗抑郁治疗后,患者体内血清IL-6、TNF-α等炎症因子水平降低,提示神经炎症参与抑郁发生。IL-4、IL-10为促炎症因子,有研究显示,IL-4、IL-10水平降低可能与单相抑郁的发生相关,文拉法辛可通过升高IL-4、IL-10水平改善抑郁症状。本研究发现,WD痰瘀互结证患者IL-4、IL-10水平较低,IL-6水平较高,脾肾阳虚证患者各个指标数值居中,湿热内蕴证患者IL-4、IL-10水平较高,IL-6水平较低。其原因可能为铜在脑内沉积,除引起神经功能障碍的临床表现外,还可导致脑微环境稳态改变,脑的氧化应激反应加剧,炎症递质和氧自由基等释放,激活免疫炎症反应,IL-4、IL-6、IL-10等炎症因子水平异常。动物实验研究表明,铜在脑部沉积可引起炎症因子增加,炎症因子影响神经细胞和神经胶质细胞稳态,导致认知和行为表现异常。研究证实,痰瘀与炎症因子产生关系密切,痰瘀证比非痰瘀证的TNF-α、IL-6、IL-18水平变化明显,炎症反应与痰瘀呈正相关。抑郁可分为实证和虚证,实证以气滞、血瘀、痰火为主,虚证以气虚、血亏、津少为主。有研究显示,抑郁症患者最常见的中医证候为肝郁气滞型,痰瘀型次之。本研究中,痰瘀互结证WD合并抑郁症状患者的病情重,符合抑郁症中医证候特征。
综上所述,WD抑郁症状发生与5-HT、DA关系密切,与炎症因子IL-4、IL-6、IL-10水平变化有关,其机制可能与铜沉积脑部诱发炎症反应有关。WD痰瘀互结证患者抑郁程度重,原因可能为痰瘀更容易阻滞体内5-HT生成代谢,比湿热等病理因素更易影响脑内DA的合成和分泌,比非痰瘀证引起IL-4、IL-6、IL-10等炎症因子变化明显。本研究可为后续采用调节神经递质和炎症因子等方案治疗WD抑郁症状提供借鉴。
