显微夹闭手术时机对脑动脉瘤破裂出血患者疗效的影响
2021-04-14高海峰
高海峰
(中国人民解放军联勤保障部队第九八九医院,河南 平顶山 467000)
0 引言
脑动脉瘤是由大脑动脉管壁增生或者发生退行性病变而引发的一种疾病,一旦脑动脉瘤破裂,患者的神经功能会遭到严重损伤,甚至死亡。这是一种危急重症,研究表明[1]:如果没有及时采取抢救措施,发生脑动脉瘤二次破裂出血的风险约为30%~50%,患者的死亡率也会进一步提高。随着我国医疗科学的不断进步,显微外科技术获得飞速发展,如今,显微神经外科已经非常成熟,显微夹闭手术在脑动脉瘤破裂出血患者中的应用愈发广泛,但对于手术时机的选择临床仍存在争议。本文比较了脑动脉瘤破裂出血72h 内、72h 后实施显微夹闭手术的治疗效果,现报告如下。
1 资料与方法
1.1 一般资料
参与本次研究的72 例患者均选自2019 年3 月至2020 年3 月,经CT 血管造影、数字减影血管造影检查,所有患者均被确诊为脑动脉瘤破裂出血,Hunt-Hess 分级为I 级~IV 级[2],自愿签署知情同意书。排除精神疾病、认知功能异常;既往存在脑梗死、偏瘫、脑积水、脑出血疾病史;合并重大器官功能障碍的患者。对照组36 例,20 例男性患者、16 例女性;年龄分布情况:45 岁~79 岁,平均年龄(63.29±2.57)岁;Hunt-Hess 分级:7 例I级、12 例II 级、14 例III 级、3 例IV 级;脑动脉瘤位置:后交通动脉17 例、前交通动脉14 例、大脑中动脉1 例、大脑前动脉3 例、椎基底动脉1 例。实验组36 例,男、女患者各18 例;年龄范围:46 岁~78 岁,中位年龄(62.83±2.24)岁;Hunt-Hess 分级:I 级9例、II 级14 例、III 级11 例、IV 级2 例;脑动脉瘤位置:13 例发生于前交通动脉、16 例后交通动脉、5 例大脑前动脉、大脑中动脉与椎基底动脉各1 例。两组患者的临床资料比较,差异无统计学意义(P>0.05)。
1.2 方法
本组72 例患者全部行显微夹闭手术治疗,实验组、对照组的手术时机分别为脑动脉瘤破裂出血后的72h 以内和72h 后。
手术方法:全身麻醉后,根据术前影像学检查情况明确责任动脉瘤的位置,从翼点、改良翼点、前纵裂、正中纵裂入路,在显微镜下解剖蛛网膜池,释放一定量的脑脊液,然后牵开脑叶,分离载瘤动脉与动脉瘤。结合动脉瘤的特点、解剖关系合理选择动脉瘤夹,夹闭动脉瘤。妥善处理近端载瘤动脉,保证充分、彻底的夹闭动脉瘤颈,无残留,维持周围动脉的畅通。如果患者的颅内血肿较大,患者颅内压较高,可以先将血肿清除进行侧脑室引流,然后再夹闭。如果患者存在严重的脑肿胀,可以采用骨瓣去除手术减压。成功夹闭后,用0.9%的氯化钠注射液冲洗手术区域,清理颞叶、额叶的血肿,用罂粟碱海绵片进行湿敷。术后静脉滴注尼莫地平,预防脑血管痉挛。
1.3 观察评定标准
①临床疗效[3]:通过格拉斯哥昏迷评分法(GCS)评估手术效果,GCS 评分>13 分判定为显效;GCS 评分9~12 分为有效;GCS 评分低于8 分表示较差,总有效率=显效率+有效率。
②临床指标:记录手术时间、术中出血量、住院时间。
③其他指标:统计术前脑动脉瘤再次破裂率、术中脑动脉瘤再次破裂率、完全夹闭率、术后脑梗死与脑积水发生率。
1.4 统计学方法
本研究应用SPSS 19.0 统计学软件进行处理,计量资料以(±s)表示,组间比较采用t检验,计数资料以率(%)表示,组间比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者的临床疗效比较
实验组、对照组的治疗有效率分别达到了86.11%与55.56%,χ2=8.134;P=0.004,如表1 所示。

表1 两组患者的临床疗效比较(n,%)
2.2 两组患者的临床指标比较
实验组、对照组的手术时间、术中出血量、住院时间无明显统计学差异(P>0.05),如表2 所示。
2.3 两组患者的其他指标比较
两组术中再次破裂率、完全夹闭率、术后脑梗死发生率、脑积水发生率差异不明显(P>0.05);但实验组术前再破裂率明显低于对照组(P<0.05),如表3 所示。
3 讨论
在神经外科疾病中,脑动脉瘤破裂出血的发病率约为0.8%~10%[4],属于危急重症,症状较轻的患者主要表现为恶心呕吐、头痛、视物模糊;严重者会昏迷,甚至偏瘫,并危及生命。数据显示[5]:首次发生脑动脉瘤破裂出血的患者死亡率在40%左右,再次破裂出血的死亡率将提高到50%~70%。因此,及时的临床救治十分重要,如果错过了最佳治疗时机,患者将有较高的几率致残甚至死亡。显微夹闭手术是现阶段治疗脑动脉瘤破裂出血的主要手段,有观点认为:越早实施手术,治疗效果和预后越理想。也有观点认为:应该在患者的病情稳定后再行手术治疗。从本次研究的结果来看,实验组患者术前脑动脉瘤再次破裂率明显低于对照组(P<0.05);临床疗效为86.11%,明显高于对照组55.56%(P<0.05)。说明脑动脉瘤破裂出血后的72h 内行显微夹闭手术治疗,可以充分释放脑脊液,减轻因张力过大引起的脑组织塌陷变软,通过切除动脉瘤有效缓解病症,将蛛网膜下腔出血清理干净,解除占位效应。
从脑动脉瘤破裂出血的病理演变过程分析,瘤体破裂的72h 内,患者的病情尚处于相对可逆的阶段,此时采取显微夹闭手术治疗,可以更加彻底的将脑脊液中的血液、分解产物清除干净,减轻有毒有害物质对脑组织与脑血管的刺激,并且有效抑制炎性因子,避免机体炎症对脑组织造成严重伤害,维持脑组织的正常血运[6]。此外,72h 内实施手术治疗,可以完全夹闭脑动脉瘤,防止再次出血,手术视野相对清晰,更便于清除脑池以及颅内的积血、血肿,迅速减轻颅内压,解除脑血管痉挛,降低致残与致死风险。文献表明[7]:85%的患者在脑动脉瘤破裂出血早期出现蛛网膜下腔出血,从而生成大量的分解产物,比如红细胞以及血红蛋白,脑膜在受到强烈刺激的情况下很容易发生无菌性炎症,引起一系列并发症,包括蛛网膜和软脑膜粘连、蛛网膜颗粒堵塞等,导致脑循环障碍,诱发术后脑积水和脑梗死。但早期手术难度较大,主要体现两方面:①蛛网膜下腔和脑池内充满了血凝块、血性脑脊液,蛛网膜粘连严重,解剖困难。②继发性脑组织水肿会引起颅内压上升,原本解剖间隙更加狭窄,甚至消失。因此,早期的显微夹闭手术对医生的临床经验、神经纤维解剖的熟悉程度、专业水平提出巨大挑战,术者必须对显微解剖知识了如指掌,能够在手术视野不够清晰的情况下熟练的辨识解剖关系。③具备过硬的显微外科操作技巧与素养,可以在狭窄的间隙中进行显微解剖。④术中严格遵循“骨为脑让路”的显微解剖理念,如有必要,可以去除骨瓣扩大手术视野。⑤术前通过腰大池放液或者脑室外引流等措施清除颅内血肿,减轻颅内压,配合速尿、甘露醇等药物,可以为手术操作的顺利创造有利条件。
表2 两组患者的临床指标比较(±s)
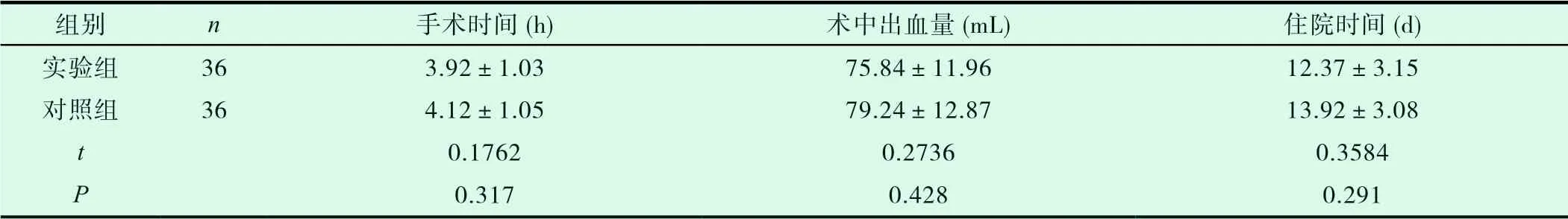
表2 两组患者的临床指标比较(±s)
组别 n 手术时间(h) 术中出血量(mL) 住院时间(d)实验组 36 3.92±1.03 75.84±11.96 12.37±3.15对照组 36 4.12±1.05 79.24±12.87 13.92±3.08 t 0.1762 0.2736 0.3584 P 0.317 0.428 0.291
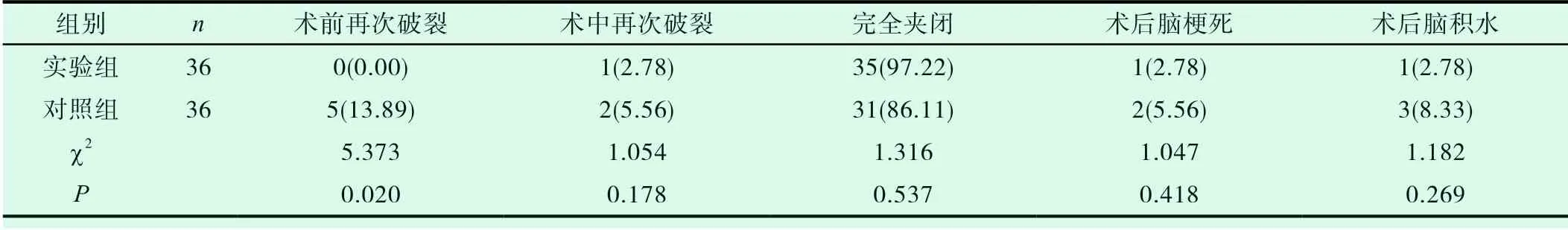
表3 两组患者的其他指标比较(n,%)
本研究中,两组患者的手术时间、术中出血量、住院时间、术中再次破裂率、完全夹闭率、术后脑梗与脑积水的发生率的统计学差异不明显(P>0.05),提示推迟显微夹闭手术治疗时间,并不会增加术中、术后不良事件的发生风险,也不会延长住院时间。但总体而言,早期手术的治疗有效率更高,同时还能避免术前脑动脉瘤再次破裂。
综上所述,脑动脉瘤破裂出血发生后的72h 内行显微夹闭手术治疗,比72h 后的手术治疗效果更好,值得临床参考。
