窄带成像在非肌层浸润性膀胱癌诊治中的应用安全共识(2020版)
2021-04-12中国医促会泌尿健康促进分会中国研究型医院学会泌尿外科学专业委员会
(中国医促会泌尿健康促进分会,中国研究型医院学会泌尿外科学专业委员会)
膀胱癌是泌尿系统常见的恶性肿瘤之一,国外统计数据显示其发病率位居全身恶性肿瘤的第11位,死亡率位居第13位[1-2]。非肌层浸润性膀胱癌(non muscle-invasive bladder cancer,NMIBC)约占初诊膀胱癌的75%,其中20%~30%会进展为肌层浸润性膀胱癌。在临床分期上,NMIBC局限于黏膜层为Ta和Tis期,局限于黏膜固有层为T1期[3]。
白光成像膀胱镜检查(简称白光膀胱镜)以及经尿道膀胱肿瘤切除术(transurethral resection of bladder tumor,TURBT)是NMIBC诊治的标准方法,但传统白光成像存在以下不足:①敏感度较低,对于一些与周围正常组织的对比度不强的扁平病变和较小的乳头状病变容易漏检;②特异度不高,易受炎症、手术创面和膀胱灌注治疗等因素干扰;③对于大体积膀胱肿瘤、多灶性病变或匍匐样生长病变,难以精确显示肿瘤周围膀胱黏膜的浸润情况,不利于肿瘤边界精准定位,容易造成癌组织残留[4-8]。因此,改进传统白光成像技术,提升膀胱肿瘤的检出率,对于提高NMIBC的诊治水平意义重大。
近年来,窄带成像(narrow band imaging,NBI)、荧光膀胱镜(fluorescence cystoscopy,FC)、光学相干断层扫描(optical coherence tomography,OCT)和共聚焦激光内窥镜(confocal laser endomicroscopy,CLE)等新型内镜成像技术在一定程度上改善了图像的可视性和对比性,提升了膀胱肿瘤的检出率[9]。但从临床可操作性和可普及性的角度看,NBI更具优势。相较荧光膀胱镜,NBI不需要提前将光敏剂灌入膀胱,不受光漂白对诊断时间的限制,操作相对简单;相较其他显微成像技术,例如OCT和CLE,NBI设备相对简单,检查速度快,更易普及。目前NBI技术已被广泛应用于NMIBC的诊断、治疗和随访,但尚缺乏NBI在NMIBC诊治应用中的安全诊疗规范。为此,我们结合NBI技术原理,就其在膀胱肿瘤诊治及随访中的应用、规范操作步骤、局限性及未来前景等内容编写此安全共识,以期提高NBI在NMIBC中应用的临床效果和安全性。
1 NBI的原理及应用现状
1.1 NBI的原理NBI是一种光学图像增强技术,通过强化显示表浅的黏膜层微血管形态和微细表面结构,提高成像的对比度和清晰度。它过滤掉红光,将入射到膀胱黏膜表面的普通白光窄化为蓝光(415 nm)和绿光(540 nm)。蓝光波长较短,易被血红蛋白吸收,只能穿透黏膜表层,可清晰显示黏膜表层毛细血管;绿光波长较长,可穿透至黏膜下层,清晰显示黏膜深层的毛细血管(图1)。因此,在NBI下415 nm的蓝光在监视器上呈现为棕褐色,540 nm的绿光则呈现为青绿色(图2)。
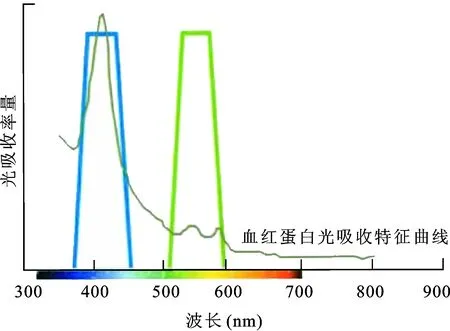
图1 NBI技术入射光波长及血红蛋白光吸收特征曲线
1.2 NBI的应用现状在NMIBC临床诊断方面,2008年BRYAN等[10]首先报道了在膀胱镜检查中使用NBI的优势,结果显示NBI模式下能发现普通白光成像模式下难以发现的病灶。之后国内外多项临床对照研究及其荟萃分析均证实了NBI能够提高包括Tis在内的膀胱肿瘤的检出率,敏感性高于白光膀胱镜。本共识列举了部分对比NBI与白光成像对膀胱肿瘤检出度的临床试验结果(表1)。
在NMIBC治疗方面,NBI成像可应用于TURBT手术中。早在2010年,NASELLI等[19]就报道了TURBT术中运用NBI的安全性和有效性。得益于NBI在膀胱肿瘤识别方面的优势,TURBT术中运用NBI能够使肿瘤切除更加充分,从而降低术后肿瘤复发率。国内外多项临床对照研究得出了类似的结论[20]。2017年一项Meta分析纳入了6篇临床对照研究,1 557例NMIBC患者比较NBI和传统白光成像TURBT术后肿瘤复发率,结果发现NBI能够显著降低术后3个月[RR=0.43,95%CI:0.23~0.79]和1年肿瘤复发率[RR=0.81,95%CI:0.69~0.95][21],其中术后3个月复发率降低恰恰有力地证实了NBI成像有助于全面检查、防止漏诊。

图2 NBI技术模拟图

表1 膀胱肿瘤诊断效能对比(白光成像vs.NBI)(%)
2 NMIBC诊治中NBI应用的医院及科室条件保障
2.1 医院保障与组织架构NBI操作简便安全,主要由泌尿外科医生进行操作,与普通膀胱镜检查和TURBT手术的保障区别不大,可在基层医院开展。但建议医院层面完善科室间合作的机制,有利于膀胱癌患者的筛选、诊断、治疗和随访等方面的全程化管理[22]。
2.2 科室保障泌尿外科是NBI技术开展的主体,建议有条件的单位建立膀胱癌专业诊治团队,硬件方面需要有常规门诊、膀胱镜检查室、尿脱落细胞学检查条件和病房条件(基本操作器械、监护设备以及急救设施、机制和药品)。没有按照系统分科的医院,需要外科中从事泌尿外科方向的医师及护理团队承担。掌握该技术需要一定的学习曲线,因此科室应选派熟练掌握白光膀胱镜的医师前往具备培训或质量控制资质的区域医疗中心进修学习。有条件的单位,建议将这部分患者纳入日间手术病房管理。
2.3 人员保障NBI学习曲线短,但完成高质量的NBI检查及手术需要医疗、护理、麻醉、病理检验等专业团队的配合[23]。泌尿外科相关医师应具备充分的理论和实践基础,具备保证膀胱镜检查全面、活检准确及辅助TURBT规范操作、避免并发症的手术操作能力,具备根据不同危险程度给予患者不同的后续治疗的临床决策能力。麻醉团队应熟悉手术流程,具备闭孔神经阻滞、专科麻醉、特殊情况管理等专业技术能力;病理团队具备准确分期、分级、明确报告浸润深度及有无逼尿肌组织的病理诊断能力;护理团队应具备基本的理论储备,并知晓手术方式、围手术期护理和患者管理方法。对于开展NBI的团队应根据技术准入标准规范管理,对于计划开展NBI的人员应进行有效的培训及考核。建议在完成30例的NBI膀胱镜训练后,个人可以常规开展该项技术,以保障检查的准确性。
2.4 设备匹配NBI的开展需要配备具有NBI光源的膀胱镜系统和对特定影像信号有解谱能力的主机。需设立独立的膀胱镜检查室,相应套件完整配备,并保证环境的相对无菌状态,减少侵入性操作所造成泌尿系的感染。NBI辅助TURBT术,可联合等离子电切设备或激光切割设备[24]。
2.5 设备维护医院应与企业设备安全专家建立设备使用、日常维护、常见故障处理等培训机制及特殊故障沟通处理机制。同时医院须有专人参与培训并进行日常设备维护及故障处理,尽可能延长设备的使用期限并减少其故障发生率,以免影响医疗活动的正常进行。
2.6 医患沟通与患者管理对于膀胱癌患者,不仅需要NBI检查及其辅助下的TURBT进行疾病的诊断和治疗,还需特别关注后续随访,尽可能实现患者的全程、全面追踪和管理。通过入院宣教、医师查房,使患者认识到膀胱癌的疾病特征、手术、后续治疗和检查的必要性。科室定期开展相关现场讲座或通过网络进行科普宣教,加强患者疾病认识和自身管理。定期的膀胱灌注治疗及膀胱镜复查是不容忽视的治疗步骤,且与患者的预后密切相关。同时,科室应配备专职人员,完成患者全程管理,建立随访档案,进行数据收集[24]。
专家共识推荐:泌尿外科膀胱镜室、麻醉手术室、病理科等部门的设置是NBI技术在膀胱癌诊断、治疗、随访过程中开展的基础。专业的医疗、护理、麻醉、检验、影像及病理等团队的标准操作与综合管理是NBI有效开展与实施的保障。医院应配备相应的硬件设施支持NBI的有效开展,同时,建议由专人负责设备的维护及故障处理。此外,患者及其家属对病情的认知、对医护团队的信任与依从,是NBI有效开展的前提,医院应完善患者管理机制,从患者教育、手术治疗、随访治疗各阶段对患者进行全面追踪管理。
3 NBI的临床应用
3.1 患者的选择和适应证
3.1.1NBI模式膀胱镜检查适用范围 主要应用于膀胱肿瘤的早期诊断以及特殊炎症的辨别:所有怀疑膀胱肿瘤的患者;无痛性肉眼血尿,而影像学阴性患者;Ta/T1期膀胱肿瘤及其卫星灶(绒毛样、广基、苔藓样、扁平状);膀胱肿瘤治疗后复查;经尿道膀胱肿瘤手术的过程中;疑似间质性膀胱炎。但是,对于所有严重肉眼血尿的患者不推荐使用NBI[24]。有膀胱镜检查禁忌证的患者同样禁忌做NBI模式膀胱镜。
3.1.2NBI模式膀胱镜检查适用场景 主要为门诊初次筛查、TURBT手术和术后门诊复查。①门诊初次检查:主要目的是观察肿瘤的大小、形态、数量及周围黏膜的情况,获得细胞学或组织学检查标本。②手术:术前再次观察肿瘤的大小、形态、数量、周围黏膜的情况,使用电切或激光切除后再次观察基底及周围黏膜的情况。③术后复查:短期复查观察区别未脱落坏死物及复发肿瘤,是否有早期复发病灶[24]。
3.2 NBI下膀胱疾病诊断
3.2.1膀胱肿瘤 正常膀胱血管为树枝状,走形自然、纹理清晰,无异常膨大或扩张血管(图3)。膀胱肿瘤患者在正常膀胱黏膜血管走形的表面会出现新生环形、球形微血管,周围血管不规则“缠绕”肿瘤(图4)。白光膀胱镜可以观察到树枝状血管,如该区域有癌变,可以在放大后观察到环状血管,在NBI模式下这一特征更加明显。此外,钙化在白光膀胱镜下呈黄色,而在NBI下为红色(图5)。

A:白光检测;B:NBI检测。

A、C、E、G:白光检测;B、D、F、H:NBI检测。
3.2.2炎症 白光膀胱镜下慢性炎症呈淡黄色、圆形,无明显血管走形;而NBI下慢性炎症呈红色、圆形,与正常血管无关联(图6)。
3.2.3其他表现 ①原位癌(图7)。②膀胱癌卡介苗(bacillus calmette-guerin,BCG)灌注后肉芽肿炎(图8)。③膀胱肿瘤术后4年,瘢痕形成,血管呈轮辐样改变(图9)。④炎症中的肿瘤(图10)。

A:白光检测;B:NBI检测。

A:白光检测;B:NBI检测。

A:白光检测;B:NBI检测。
3.3 特殊NBI应用场景
3.3.1NBI膀胱软镜检查 膀胱软镜是门诊膀胱镜检查的首选方式,多配备有NBI功能,其镜体纤细,末端可弯曲,能够消除硬性膀胱镜检查的视野盲区,尤其适用于需要多次膀胱镜检的膀胱肿瘤术后随访患者,极大减轻患者的痛苦,降低了手术风险。在操作过程中,严格按照硬性膀胱镜检查技术规范操作,进镜动作连贯但要轻柔,避免损伤黏膜引起出血,干扰视野。进入膀胱后对整个膀胱顺序检查,对发现血管走形异常区域要重点观察:切换NBI模式,接近观察区,以垂直和平行角度观察;在普通膀胱镜下发现的肿瘤,要切换NBI模式观察肿瘤周围黏膜[24]。当出现NBI模式下黏膜异常但普通镜下正常时要取活检,建议单独装瓶送检,活检后若有活动性出血,需使用激光止血。
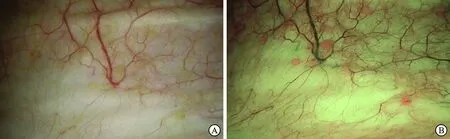
A:白光检测;B:NBI检测。

A:白光检测;B:NBI检测,表现为瘢痕形成,血管呈轮辐样改变。

A:白光检测;B:NBI检测。
3.3.2NBI模式下TURBT手术 膀胱肿瘤整块切除前后切换NBI模式,可观察血管走形;肿瘤基底面为白色少血管膀胱肌纤维,焦痂处为淡红色;重点观察切缘周围黏膜是否存在乳头状血管团[24]。
3.4 疗效评估及注意事项肿瘤切除后切换NBI模式观察,环形、球形微血管消失,周围“缠绕”肿瘤的血管走形中断。白光下可见膀胱肌纤维纹理,NBI下见肌层内少量粗细均匀血管。
整个操作过程中注意膀胱适度充盈即可,长时间过度充盈可导致膀胱黏膜血管回流受阻而扩张隆起。此外,避免能量过大和反复电灼止血,焦痂较厚时NBI无法穿透焦痂识别其下层血管。
建议普通白光和NBI检查时分别使用各自的bladder mapping进行记录,以鉴别2种光源观察时检出的不同病变。
专家共识推荐:准确的诊断是精准治疗的前提。大多数膀胱肿瘤在普通内镜下均可发现,但对于绒毛样、广基、苔藓样、扁平状或肿瘤卫星灶难以确定范围的膀胱肿瘤,NBI可使其更加容易被识别,层次感增强。在观察过程中先使用白光观察,再转换NBI模式,可反复对比。调整光线亮度及焦距以能看清正常微血管形态为最佳。
4 临床风险事件的管理和控制
NBI模式膀胱镜/软镜检查及NBI模式下TURBT技术的普及,为NMIBC的诊疗提供更优的方案。但由于设备精密,价格高昂,限制了该技术的大规模应用;同时,规范化操作及理念更新仍有待提升。因此,有必要对其加强临床风险事件的管理和控制。
4.1 NBI模式膀胱镜/软镜检查风险控制膀胱尿道镜/软镜检查为有创检查,掌握和熟悉其适应证、禁忌证、操作流程和注意事项是保证诊疗安全并顺利完成检查的关键,NBI技术本身并不增强其临床风险事件,却能防止漏诊,但要注意直视下进镜,避免损伤造成NBI误诊。
4.2 NBI模式TURBT风险控制NBI技术本身并不增强TURBT临床风险事件,相反会提高发现微小膀胱肿瘤和原位癌(carcinoma in situ,CIS)的诊断率,有助于明确肿瘤边缘,以保障肿瘤切除更加充分,从而降低术后肿瘤复发率。
4.3 设备故障和损坏风险的管理、控制NBI膀胱镜尤其是NBI膀胱软镜作为一种精细昂贵的手术器械,在维护或使用中稍不注意便会出现故障,原因包括医生术中操作不当,还有手术以外的环节,涉及软性内镜的消毒、清洗、转运、保存不当以及其他手术器械的切割、钳夹等失误。多家医院内镜中心设备故障原因的分析[25],为NBI膀胱软镜的使用和管理提供了可以借鉴的经验:①软镜操作过程中,器械出入操作通道前需保持镜体伸直;②尽可能减少完全弯曲软镜可弯部(如“回头看”)的次数和时间;③使用激光时,光纤前端可见,标记光明晰能够最大限度保护软镜,非工作状态操作时脚应该离开踏板避免误激发激光;④对软镜维护宜实施专人负责、专人管理;⑤引进信息化管理模式,形成可追溯工作模式,提高软镜的使用效率,降低故障率;⑥尿道狭窄患者使用软镜前需先行尿道扩张,避免软镜受损,并慎用NBI模式。
专家共识推荐:膀胱镜/软镜检查是泌尿外科最基本的检查手段,NBI显著增加了检查的准确性,但由于设备精密、价格高昂,对规范化操作及理念提出了更高的要求。建议加强对医师的规范化培训,严格把握适应证及禁忌证,掌握操作技巧及细节,尽可能避免设备损坏或故障,综合提升临床风险事件的管理和控制。
5 NBI的局限性与发展前景
NBI技术仍有待进一步完善,例如NBI下的图像与实际病变图像/正常膀胱图像及最终的病理诊断的对照研究尚待进一步加强,NBI成像能够提高病变的检出率,但同时也使假阳性率增加,可能导致不必要的活检增多,肿瘤切除范围过大过深,增加不必要的操作风险。其次,NBI技术原理是通过增加黏膜血管的对比度从而提高浅表肿瘤的识别度,该原理在非尿路上皮肿瘤、肌层浸润性肿瘤及特殊膀胱炎症等中能否适用还有待进一步验证。第三,NBI同白光成像一样,图像的判读受操作者主观影响大,如何将图像识别量化、标准化和可重复化,对于提升NMIBC的诊治效果意义重大。
总之,NBI作为一种新的成像技术,与其他新成像技术一样,各有利弊,如何将这些新技术有机整合起来,互为补充,对于NMIBC患者进行个体化管理也是未来的探索方向之一。因此,随着经验的积累以及技术的进步,未来NBI技术在NMIBC评估和管理中的应用必将上升至一个新的高度。
编辑与执笔专家(按姓氏拼音排序)
贺大林 西安交通大学第一附属医院
刘嘉铭 四川大学华西医院
王东文 中科院深圳肿瘤医院
王晓甫 郑州大学第二附属医院
魏 强 四川大学华西医院
吴开杰 西安交通大学第一附属医院
尹 楠 山西医科大学第一医院
张 朋 四川大学华西医院
参与审稿与讨论专家(按姓氏拼音排序)
曹晓明 山西医科大学第一医院
程永毅 陕西省人民医院
种 铁 西安交通大学第二附属医院
丁德刚 河南省人民医院
范晋海 西安交通大学第一附属医院
苟 欣 重庆医科大学附属第一医院
贺大林 西安交通大学第一附属医院
侯 智 青海大学附属医院
姜 庆 重庆医科大学附属第二医院
李培军 宁夏医科大学总医院
罗光恒 贵州省人民医院
吕 强 江苏省人民医院
邵晋凯 山西省人民医院
沈益君 复旦大学附属肿瘤医院
孙 发 贵州省人民医院
王 健 青海大学附属医院
王东文 中科院深圳肿瘤医院
王剑松 云南医科大学第二附属医院
王养民 长安医院
王玉杰 新疆医科大学第一附属医院
王志平 兰州大学第二医院
魏 强 四川大学华西医院
肖明朝 重庆医科大学附属第一医院
许长宝 郑州大学第二附属医院
杨 进 成都大学附属医院
杨锦建 郑州大学第一附属医院
张立元 兰州大学第一医院
