6例新型冠状病毒肺炎患者的临床特征与CT表现
2021-04-12景赟杭冯旭霞沈美铖贾燕龙寇玉宁
景赟杭,冯旭霞,沈美铖,刘 青*,王 雷, 贾燕龙,朱 洁,寇玉宁,李 琦
(1.延安大学附属医院,陕西 延安 716000;2.延川县人民医院,陕西 延川 717200)
新型冠状病毒肺炎(corona virus disease-19,COVID-19)是一种由SARS-CoV-2病毒感染引起的肺部传染性疾病[1]。2019年12月以来,COVID-19肆虐海内外多个国家和地区,已成为全球大流行的严重公共卫生问题。目前,我国仍有境外输入病例及本土病例发生。与SARS病毒和流行性大流感病毒感染相比,COVID-19人际传播速度更快、潜伏期更长,且尚无特效治疗办法[2-3]。本研究总结分析2家医院收治的6例确诊COVID-19患者的临床及CT资料,旨在提高对该病的临床及影像认识与诊断能力,为疫情防控提供科学依据。
1 资料和方法
1.1 一般资料
选取2020年1月23日至2020年2月27日延安大学附属医院与延川县人民医院经核酸检测阳性(PCR-荧光探针法)确诊的6例COVID-19患者。所有患者均符合《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[4]诊断标准及临床分型并且具有完整的临床及CT资料。
1.2 胸部CT图像扫描及分析方法
采用联影uCT760128排螺旋CT或西门子SOMATOMSensation64层螺旋CT采集胸部影像数据,管电压120 KV,管电流400 mA,螺距1.0,层厚1 mm,采用标准算法,重建3 mm层厚与行1mm多平面重建(MPR)。6例患者的CT图像均上传至医院PACS系统,由2名主治以上职称的影像诊断医师在PACS工作站独立观察分析并记录。意见不一致时由第3位高年资影像诊断医师分析观察,达成一致意见。图像分析的特征有:病变的位置、数目、范围(单肺、双肺)、分布(外带、中带、内带)、密度(磨玻璃、亚实性密度、实性密度)、病变内部或周边伴随征象(支气管空气征、晕征、反晕征、小血管增粗、小叶间隔增粗等)与有无肿大淋巴结及心包与胸腔积液等。
2 结果
2.1 临床特征
2.1.1 一般资料与流行病史 共纳入6例COVID-19患者,男性4例(4/6),女性2例(2/6),年龄3~60岁,年龄中位数为39岁。6例确诊患者按患者1~6进行编号。5例患者有1周内武汉返回延安病史。1例因接触从武汉返回陕西延川县的患者而发病,其中有3例为家族聚集性发病。
2.1.2 临床表现及临床分型 6例确诊患者中普通型5例,轻型1例。5例患者以发热就诊,中等程度发热为主;5例患者自觉全身乏力;4例患者出现咳嗽症状,以干咳为主;2例患者出现咽痛并伴有多处肌肉酸痛症状;2例患者出现轻度腹泻;1例60岁男性患者有糖尿病病史者偶有胸痛、心慌(见表1)。
2.1.3 实验室检查结果 5例(5/6)患者首次核酸检测呈阳性,1例60岁男性患者收治入院后2次核酸检测结果为阴性,行第3次检测时才显示阳性。5例(5/6)患者白细胞计数正常,1例(1/6)出现白细胞计数减低。4例(4/6)患者出现淋巴细胞计数减少,5例(5/6)患者出现C-反应蛋白(C-RP)不同程度增高(见表1)。
2.2 CT表现特征
5例均可见不同程度的病变,1例未见明显异常。1例为单发病灶(图1A-B),4例为多发病灶(图1C-D)。5例患者共检出60个病灶。病变位置以双肺下叶多见(38/60,63.3%),其中右肺下叶22个病变(22/60,36.7%),左肺下叶16个病变(16/60,26.6%),其次见于右肺中叶(10/60,16.7%)及左肺上叶(8/60,13.3%),右肺上叶病变最少(4/60,6.7%)。病变范围以双肺为著,其中双肺外带(49/60,81.7%),双肺中带(8/60,13.3%)及内带(3/60,5%)少见。病变密度以磨玻璃密度(51/60,85%)为著,部分为亚实性密度病变(7/60,11.7%),极少数为实性密度病变(2/60,3.3%)。病变内及周围的伴随征象有:病变内及周围小血管增粗(8/60,13.3%)、铺路石征(7/60,11.7%)、支气管空气征(5/60,8.3%,图1E)、小叶间隔增厚(5/60,8.3%)、晕征(4/60,6.6%)、反晕征(3/60,5%)、胸膜平行征(2/60,3.3%,图1F)。全部病变边界模糊或欠清。所有病例均未见纵隔及双肺门肿大淋巴结,无胸腔及心包积液。

表1 COVID-19患者的临床特征
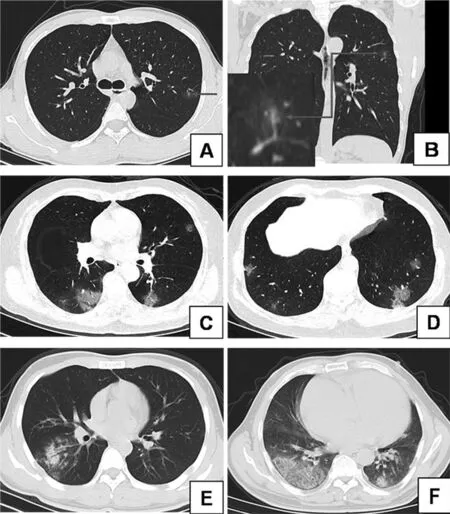
图1 COVID-19患者CT图
3 讨论
COVID-19是由SARS-CoV-2病毒感染引起,具有突变率高、致病性强及传播范围广等特点[5]。传染源主要为已感染的患者,部分临床表现阴性的病毒携带者亦可为传染源。流行病学病史对诊断该病至关重要,患者多数在近期有武汉居住、旅行史或有密切接触及聚集史,大部分患者在病毒感染3~7 d后出现临床症状,潜伏期1~14 d,极少数会超过14 d,甚至有人潜伏期长达24 d[6]。本研究中6例患者均有明确的流行病史,其中3例为家族聚集发病特征,从感染到发病时间3~7 d。本组病例男性多于女性(2:1),可能与男性社会活动范围相对较广,接触人群相对较多有关,具体有待进一步研究。
本组患者年龄3~60岁,说明该病人群普遍易感。临床表现以发热(83.3%)、乏力(83.3%)、咳嗽(66.7%)为主要表现,发热以中、低热为主,咳嗽以干咳为主,部分患者可出现咽痛、全身多处肌肉酸痛、轻度腹泻、胸痛、心慌等不典型症状,与文献报道征相一致。[7]
根据新型冠状病毒感染的肺炎诊疗方案,COVID-19临床可分为轻型、普通型、重型、危重型[4]。本组病例未出现呼吸窘迫、低氧血症等危重病例,5例为普通型,1例为轻型。6例患者外周血实验室化验显示5例白细胞计数正常,1例病例白细胞计数减低,4例淋巴细胞计数减少,5例患者出现C-反应蛋白不同程度增高,符合一般病毒感染的血象特征[7],白细胞计数减低可与一般细菌感染相鉴别,淋巴细胞减低可能与SARS-CoV-2病毒对人体免疫系统损害有关,C-反应蛋白的升高程度可能与炎性病变严重程度相关,有待进一步研究。核酸检测阳性为该病诊断的金标准,但受试剂盒及采样技术等影响,导致核酸检测的假阳性率较高[8],本组病例中1例60岁男性患者胸部CT符合病毒性肺炎表现,3天前居住于武汉并且有发热咳嗽症状,咽拭子采样核酸化验3次后才出现阳性,由此可见当临床高度怀疑COVID-19应多次复查核酸检测,以免漏诊、误诊。
胸部高分辨率CT检查的阳性率高于核酸检测,在该病的筛查、诊断、病情评估及疗效评价等方面具有重要价值[9]。6例确诊患者的60个病灶,胸部CT表现主要有以下特点:①病变以双肺下叶多见(63.3%),尤其是右肺下叶最为常见,可能与右肺支气管相对比较粗直有关。②病变以双肺多发多见,但少数可孤立发病,极少数可表现正常,可能与病毒感染时期、数量及机体的免疫能力相关,早期及超早期可能表现为阴性或单发,但随着病情发展,病变数目及范围会增多、增大。③病变分布以双肺外带为著,中带次之,内带最为少见,与病变处于早期及SARS-CoV-2病毒早期主要累及终末和呼吸性细支气管周围的肺泡上皮有关[9]。④本组病例以普通型为主,故病变密度以磨玻璃密度(85%)最为多见,部分为亚实性密度病变(11.7%),极少数可为实性密度病变(3.3%),磨玻璃影为COVID-19早期病变的典型表现,亚实变及实变密度则一定程度提示病变进展。病变伴随小血管增粗(13.3%)、支气管空气征(8.3%)及小叶间隔增厚(8.3%)多见、部分病例可有晕征(6.6%)、反晕征(5%)及胸膜平行征(3.3%)。病变密度及伴随征象的多样性与病变的时期、病人体质、免疫状况及治疗情况密切相关。其病理机制与SARS-CoV-2病毒早期侵入呼吸性或终末细支气管上皮导致细支气管炎及其周围炎,进而引起肺泡壁细胞肿胀、炎性充血、间质肿胀、肺泡渗出及微出血等有关[10]。
本研究纳入样本量较少,研究结果可能存在一定偏倚,且缺少病例动态随访观察、治疗过程及愈后情况分析,未对临床分型及影像分型进行相关对照及定量研究。
