阴道镜下多点活检联合宫颈管搔刮术在宫颈病变诊断中的价值
2021-04-09黄学静钟善传吴敏慧胡定女
黄学静,钟善传,汪 玲,吴敏慧,胡定女
子宫颈癌是最常见的妇科恶性肿瘤之一,高发年龄为50-55岁,是危及女性生殖健康的高发病[1,2],其发病率更是高居我国女性生殖道肿瘤的第2位[3,4]。因此早期发现治疗宫颈上皮内病变(cervical intraepithelial neoplasia,CIN)和宫颈癌显得尤为重要。本研究通过对比分析阴道镜下多点活检联合ECC、单纯阴道镜下多点活检这两种方法与宫颈锥切术后病理诊断结果的一致率、诊断符合率、漏诊率,进一步探讨阴道镜下多点活检联合ECC的应用价值。
1 资料与方法
1.1 一般资料 选取2015年3月至2019 年3月在我院妇科门诊和体检中心就诊的因宫颈TCT 和(或)HPV检查异常的患者作为研究对象,对检测为高危型HPV阳性、TCT显示无明确诊断意义的鳞状上皮细胞病变(ASCUS)、高度疑似宫颈癌前病变的150 例患者进行阴道镜下多点定位活检及ECC。患者年龄32-62岁,平均(45.2±7.6)岁。患者临床资料比较,差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 阴道镜下宫颈多点活检联合ECC 将窥阴器放进阴道,到中段时轻轻张开,见到宫颈后再张大窥阴器,使宫颈完全暴露,保持自然状态,避免过度张开,借助阴道镜光源,以生理盐水棉球对宫颈及阴道穹隆擦拭后,仔细观察各区有无异常,然后分别应用5%冰醋酸和5%复方碘溶液涂抹宫颈,观察宫颈颜色及着色情况,并对宫颈病变部位做出初步判断,使用小号刮匙搔刮宫颈管并行ECC取出异常宫颈管组织送病理,在阴道镜引导下对观察到宫颈异常处多点随机活检,对于绝经后患者,应充分暴露宫颈管移行带、转化区,避免漏诊,病理组织取完后即刻送病理检查。
1.2.2 宫颈锥形切除术 患者在月经干净后3-7天,取膀胱截石位,常规消毒外阴阴道,铺消毒巾,阴道拉钩暴露宫颈,以5%复方碘溶液,涂整个宫颈,明确病灶范围。将金属导尿管插入膀胱,以测定膀胱底下缘的界限。在碘未染色区域外缘5 mm外进行宫颈锥形切除,锥高1.0 cm-2.5 cm。宫颈环形电切术在局部麻醉下施行,电凝止血;冷刀锥切术在连续硬膜外麻醉下进行,必要时用可吸收线缝合止血。切下组织均送病理检查。
1.3 观察指标 对比分析阴道镜下多点活检联合ECC及单纯阴道镜下多点活检,与宫颈锥形切除术后标本病理诊断结果的一致性,并以宫颈锥切术后病理诊断结果为金标准,分析阴道镜下多点活检联合ECC在诊断宫颈病变尤其高级别鳞状上皮内病变(highgrade squamous intraepithelial lesion, HSIL)的灵敏度、特异度、阳性预测值、漏诊率及诊断符合率等。
1.4 统计学处理 采用SPSS19.0 软件进行统计学处理,计数资料采用χ2检验,P<0.05 为差异有统计学意义。采用Kappa 分析行一致性检验Kappa 区间为0-1,Kappa≥0.75,一致性强;0.4≤Kappa<0.75,一致性较好;Kappa<0.4,一致性差。灵敏度=真阳性例数∕(真阳性例数+假阴性例数)×100%,特异度=真阴性例数∕(真阴性例数+假阳性例数)×100%,阳性预测值=真阳性例数∕(真阳性例数+假阳性例数)×100%,阴性预测值=真阴性例数∕(真阴性例数+假阴性例数)×100%,误诊率=假阳性例数∕(真阴性例数+假阳性例数)×100%,漏诊率=假阴性例数∕(真阳性例数+假阴性例数)×100%。
2 结 果
2.1 两种诊断方法病理结果与宫颈锥切术后病理诊断结果比较 经Kappa 一致性检验,单纯阴道镜下多点活检病理诊断结果一致率为78%(Kappa为0.669),阴道镜下多点活检联合ECC 病理诊断结果一致率为91.33%(Kappa为0.868),阴道镜下多点活检联合ECC比单纯阴道镜下多点活检诊断病理结果一致率提高了13.33%。见表1。
2.2 两种诊断方法结果比较 以宫颈锥形切除术后病理诊断结果为金标准,单纯阴道镜下多点活检病理诊断结果CIN Ⅱ的特异度为78.57%、灵敏度为84.85%、阳性预测值75.68%、诊断符合率为81.33%、漏诊率15.15%,CINⅢ的特异度98.97%、灵敏度为64.15%、阳性预测值97.14%、诊断符合率为86.67%、漏诊率35.85%,而阴道镜下子宫颈多点活检联合ECC的病理诊断结果CINⅡ的特异度为90.48%、灵敏度为93.94%、阳性预测值88.57%、诊断符合率为92%、漏诊率6.06%,CINⅢ的特异度98.97%、灵敏度为88.68%、阳性预测值97.92%、诊断符合率为95.33%、漏诊率11.32%。两种诊断方法的病理结果CINⅠ的灵敏度均为100%,均无漏诊病例,且阴道镜下子宫颈多点活检联合ECC 的病理诊断结果CINⅠ的特异度为96.9%、诊断符合率97.33%,而单纯阴道镜下多点活检病理诊断结果CINⅠ的特异度为89.15%、诊断符合率90.67%(因CINⅠ的三个加权数值均为0,不能满足统计计算条件,故未纳入统计)。阴道镜下多点活检联合ECC在诊断宫颈病变尤其宫颈高级别鳞状上皮内病变的灵敏度、特异度、阳性预测值、诊断符合率和Kappa均较单纯阴道镜下多点活检病理诊断高,漏诊率明显降低。见表2。
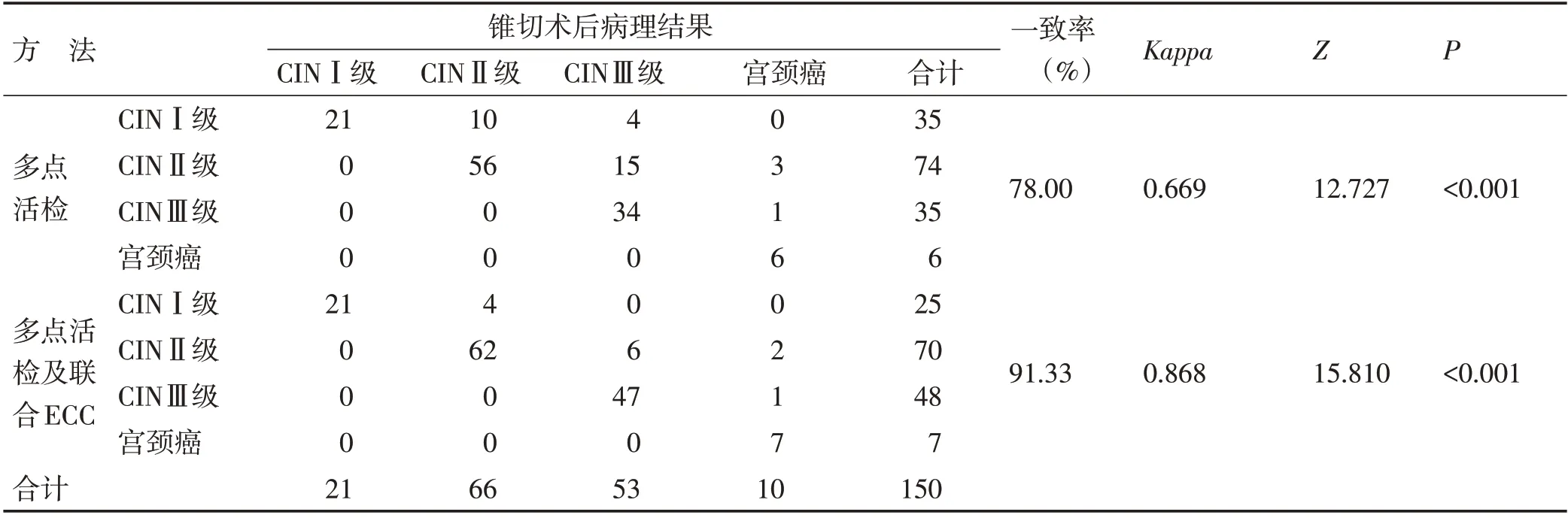
表1 两种诊断方法病理结果与锥切术后病理结果的一致性
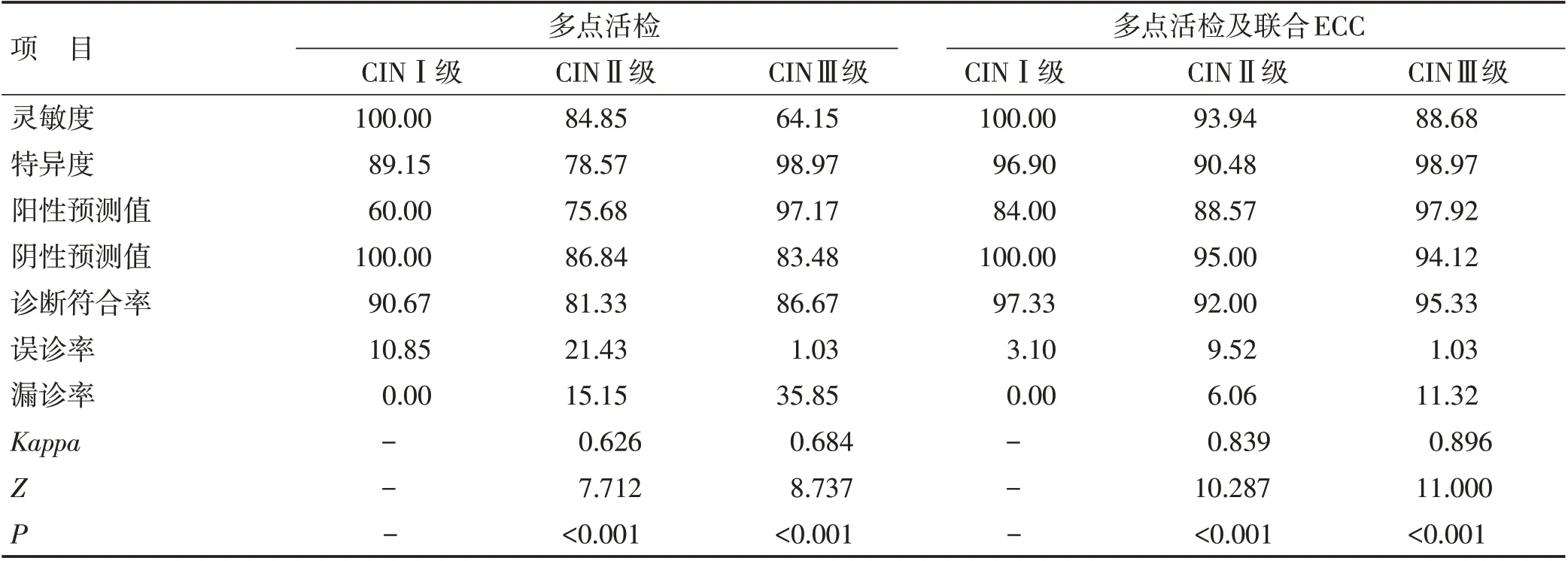
表2 两种诊断方法相关结果比较(%)
3 讨 论
子宫颈癌是最常见的妇科恶性肿瘤,宫颈鳞状上皮内病变(cervical squamous intraepithelial lesion,SIL),是与宫颈浸润癌密切相关的一组子宫颈病变,与HPV感染等密切相关,大部分低级别鳞状上皮内病变(lowgrade squamous intraepithelial lesion, LSIL)可自然消退,但HSIL具有癌变潜能。SIL 是发展为宫颈癌的一个较长的过程,早期诊断与治疗可有效降低宫颈癌的发生率。通过筛查发现SIL,及时治疗HSIL,是预防宫颈癌的有效措施[5]。
目前筛查宫颈癌的方法较多,常用方法包括TCT、HPV 检测、阴道镜检测和组织病理学检测等[6]。早期病例的诊断应采用TCT 和(或)HPV 检测、阴道镜检查、宫颈活检的“三阶梯”程序。子宫颈活组织检查是确诊CIN 的可靠方法,阴道镜下子宫颈多点活检被广泛应用于SIL 的诊断,且研究发现其具有较高的特异度和灵敏度,本研究中阴道镜下子宫颈多点活检CINⅡ的特异度为78.57% 、CINⅢ的特异度为98.97%,CINⅡ的灵敏度为84.85% 、CINⅢ的灵敏度为64.15%,与YUKO NAKAMUR 等[7]的研究结果一致。但单一阴道镜下多点活检存在较多的局限性,因为阴道镜检查可以评估位于宫颈表面的病灶宽度,且要求病变局限于宫颈外口,窥阴器可以帮助看到宫颈管下段的情况。但当病变高于宫颈管上段时就超过了阴道镜的可视范围,故单一应用阴道镜获取病理组织仍存在一定的局限性,容易漏诊。阴道镜下活检的诊断准确率完全取决于取材的部位和大小,而这又是通过阴道镜检查来决定的。有研究显示阴道镜下多点活检诊断SIL 的准确性仍不高,约为66%-84%。本研究中阴道镜下活检CINⅡ、CINⅢ的诊断符合率分别为81.33% 、86.67%,与李勤风等[8]的研究基本一致。而阴道镜下多点活检联合ECC 克服了宫颈多点活检取材部位表浅、无法判断SIL 累及深度等弊端,有效降低了宫颈病变的漏诊率[9]。本研究中阴道镜下多点活检联合ECC 的CINⅡ、CINⅢ的漏诊率分别为6.06%、11.32%,而单一阴道镜下多点活检的CINⅡ、CINⅢ的漏诊率分别为15.15%、35.85%,与李艳梅等[9]的研究一致。有学者研究显示ECC 能充分获取宫颈管病变组织,对阴道镜下子宫颈多点活检的“重点轻面”的现象进行弥补。Liu H C 等[10]建 议对 年 龄≥45 岁的HPV16 感 染者、或TCT 检查LSIL 且阴道镜检查不满意的≥30 岁女性常规进行ECC。 Song Y 等[11]研究发现,ECC 在35-39 岁以及50 岁以上CINⅡ、CINⅡ以上宫颈病变的检出率分别为2.3%、10.3%。Hu S Y 等[12]对在中国的17 项基于人群的宫颈癌筛查研究进行汇总分析发现,对在筛查异常而阴道镜检查未见异常女性宫颈四象限随机活检同时行常规ECC 可检出9.3%的CINⅡ及18.5%的CINⅢ。
本研究通过阴道镜下多点活检联合ECC 及单纯阴道镜下多点活检与术后病理对比分析,病理诊断结果均一致,其中阴道镜下多点活检联合ECC 比单纯阴道镜下多点活检诊断结果一致性提高了13.33%,诊断符合率达92%-95.33%,与李勤风等[8]的研究结果基本一致。本研究中阴道镜下多点活检联合ECC 在诊断宫颈CINⅡ的灵敏度93.94%、特异度90.48%、阳性预测值88.57%,CIN Ⅲ的灵敏度88.68%、特异度98.97%、阳性预测值97.92%,而阴道镜下多点活检在诊断CINⅡ的灵敏度84.85%、特异度78.57%、阳性预测值75.68%,CIN Ⅲ的灵敏度64.15%、特异度98.97%、阳性预测值97.14%,阴道镜下多点活检联合ECC 比阴道镜下单纯宫颈活检高,故阴道镜下多点活检联合ECC 在诊断宫颈病变尤其HSIL的意义更大。
综上所述,阴道镜下多点活检联合ECC 病理诊断比单纯性阴道镜下多点活检病理诊断的准确率更高,在诊断宫颈病中,变尤其是对HSIL 更有价值,但与宫颈锥切术相比,也还存在一定的误诊及漏诊率。鉴于本研究样本量小,随着2017 年美国阴道镜检查和宫颈病理学会(american Society for colposcopy and cervical Pathology, ASCCP)指南的更新,对于将来阴道镜下宫颈管内取样适应症和性能还需进一步评估,以后尚需开展大样本、多中心的前瞻性临床研究进行进一步深入探讨,以期对宫颈癌临床诊治提供指导,使患者广泛受益。
