经皮椎间孔镜技术对巨大型腰椎间盘突出症患者功能恢复、创伤程度的前瞻性研究
2021-04-08王威威连鸿凯
王威威 连鸿凯
1郑州大学第二附属医院(郑州450014);2郑州大学附属郑州中心医院(郑州450007)
巨大型腰椎间盘突出症(large lumbar disc her⁃niation,LLDH)指腰椎间盘突出超过椎管矢状径的50%,患者常伴严重腰腿痛症状,甚至马尾神经损伤表现,保守治疗效果往往不理想,需手术干预[1-2]。传统腰椎后路减压椎间植骨融合内固定术(posterior lumbar interbody fusion,PLIF)创伤大,导致脊柱结构及稳定性破坏,易造成腰背部慢性持久性疼痛,且融合术可加速相邻节段退变[3]。经皮椎间孔镜(percutaneous endoscopic lumbar dis⁃cectomy,PELD)技术因其创伤小、对脊柱干扰小、恢复快等特点,成为LDH 常见术式[4]。受限于视野、操作空间局限,PELD 技术摘除巨大脱垂髓核有一定难度[5]。研究证实,LDH 对脊髓压迫及手术所致脊髓损伤均影响脊髓功能影响[6]。目前,PELD 技术治疗LLDH 患者的研究报道尚较少,本研究对此展开探讨,且首次分析其对患者创伤程度、脊髓功能的影响。现报告如下。
1 资料与方法
1.1 一般资料选取2017年6月至2019年7月我院LLDH 患者92例进行前瞻性研究,以随机数字表法分为观察组(n=46),对照组(n=46)。两组性别、年龄、体质量指数(BMI)、病程、手术节段、视觉模拟评分法(VAS)评分、直腿抬高角度、Oswestry 功能障碍指数(ODI)评分差异无统计学意义(P>0.05),见表1。本研究经我院伦理委员会审批通过。
1.2 纳入与排除标准
1.2.1 纳入标准(1)均符合《安徽省腰椎间盘突出症分级诊疗指南(2015年版)》[7]中LDH 诊断标准;(2)腰椎MRI 显示单节段LLDH(突出的髓核面积占椎管面积>50%);(3)患肢直腿抬高试验阳性;(4)接受了≥3 个月的正规、系统保守治疗后症状不缓解;(5)患者及家属知情并签署知情承诺书。
1.2.2 排除标准(1)腰背部软组织感染或椎间隙感染;(2)椎体及椎体附件有骨折或肿瘤;(3)严重心、肺等系统疾病无法耐受手术;(4)腰椎管狭窄;(5)严重骨质疏松;(6)腰椎手术病史;(7)腰椎失稳甚至滑脱、侧弯。
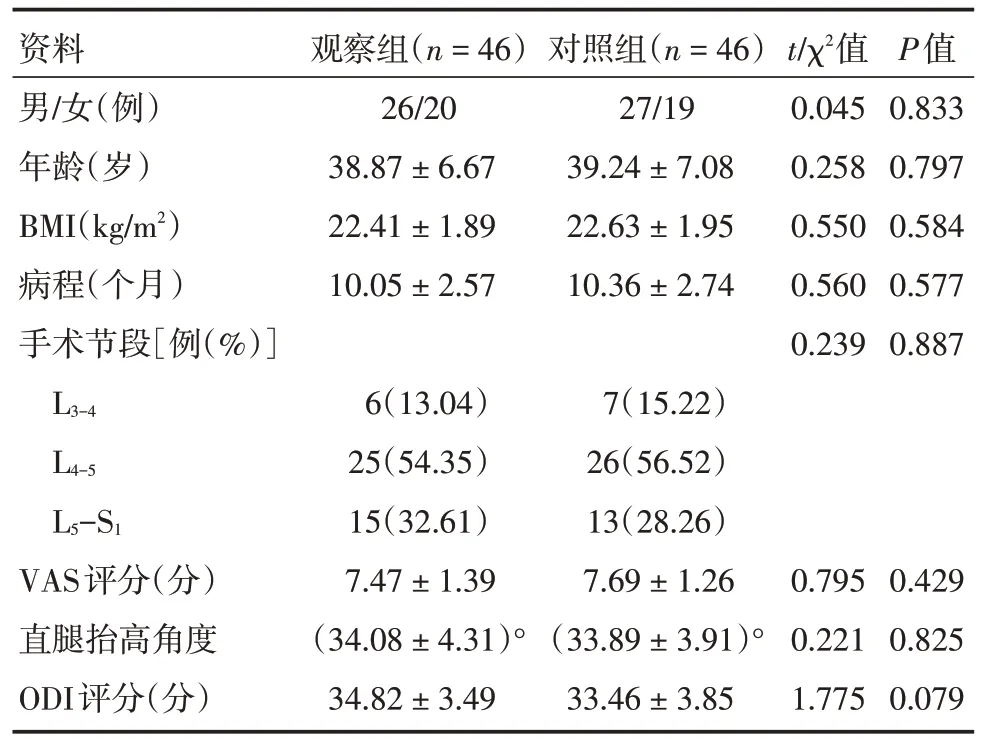
表1 两组一般资料比较Tab.1 Comparison of general data between the two groups x±s
1.3 方法
1.3.1 对照组行PLIF 术,全麻,俯卧位,C 臂机定位手术节段,以手术节段为中心腰后正中线做切口(5 cm 左右),切开筋膜,逐层剥离两侧椎旁肌肉,暴露棘突、双侧椎板及关节突关节。置入椎弓根螺钉(C 臂机),切除棘突及双侧椎板、下关节突,并将增生肥厚黄韧带切除,修整椎间孔,神经根松懈,用髓核刮匙清除此节段髓核,填入椎间融合器,加压固定双侧连接棒。
1.3.2 观察组应用PELD 技术治疗。采用德国Joimax 脊柱内镜系统。俯卧位于弓形架上,X 线定位并标记植钉节段椎体双侧椎弓根体表投影,各做一长5 cm 左右纵性切口,切开皮肤、皮下组织及腰背肌筋膜,显露并钝性分离竖脊肌外侧缘,经多裂肌间隙放置扩张通道,使横突基底部显露,C 臂机透视下植入万向椎弓根螺钉,安置PEEK 半刚性连接棒,关闭切口。取相同体位,C 臂机透视定位,体表标记穿刺进针点,局麻(0.5 %利多卡因),C 臂机下由浅入深穿刺(18G 穿刺针),至下位椎体的上关节突前上缘,至下一椎体后上缘,以穿刺针为中心做横行切口(8 mm),拔出穿刺针,插入导丝,以导丝为中心行通道扩张(双级扩张导管),环锯切割扩大椎间孔,置入工作通道。摘除髓核(髓核钳),咬除黄韧带(咬钳),松懈神经根及硬脊膜,电凝止血;修整纤维环裂口,若存在椎间盘钙化,则咬除钙化椎间盘(环锯及咬钳)。在确认神经根充分减压、巨大髓核清除干净后移出工作通道。伤口缝合一针。
1.3.3 检测方法空腹抽取外周静脉血5 mL,离心(半径8 cm,3 500 r/min,9 min),取血清,C 反应蛋白(CRP)、白细胞介素⁃6(IL⁃6)、β⁃内啡肽(β⁃EP)、前列腺素E2(PGE2)采用酶联免疫吸附法测定,北京安迪华泰科技有限公司试剂盒。脊髓功能指标(胫神经、腓总神经的潜伏期、神经传导速度)采用丹麦维迪公司keypoint 四通道标准型肌电诱发电位仪测定。
1.4 观察指标(1)手术情况。(2)并发症。(3)术前和术后1、3 d 血清创伤程度指标[C 反应蛋白(CRP)、白细胞介素⁃6(IL⁃6)、β⁃内啡肽(β⁃EP)、前列腺素E2(PGE2)]水平。(4)术前和术后1、3 个月脊髓功能指标(胫神经、腓总神经的潜伏期、神经传导速度)。(5)术后随访1年,统计两组术前和术后6、12 个月ODI、视觉模拟疼痛评分(VAS)。ODI:涉及疼痛程度、个人料理、提物、行走、社交生活等方面,满分50 分,腰椎功能与评分负相关;VAS 0~10 分,0 分代表没有疼痛,10 分代表最痛。(6)术后随访1年,统计两组疗效。
1.5 疗效标准以Macnab 标准评估,优:症状完全改善,不影响工作、生活;良:伴轻微症状,不影响工作、生活;可:症状好转,一定程度影响工作、生活;差:未达到上述标准。将优、良计入优良率。
1.6 统计学方法采用SPSS 22.0统计分析软件,计数资料以例(%)表示,组间比较采用χ2检验;符合正态分布的计量资料采用均数±标准差表示,组间比较用独立样本t检验,组内对比采用配对t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 手术情况观察组射线暴露量虽高于对照组,但手术时间、住院时间短于对照组,术中出血量低于对照组(P<0.05)。见表2。
2.2 并发症两组并发症发生率相比,差异无统计学意义(P>0.05)。见表3。
表2 两组手术情况比较Tab.2 Comparison of operation conditions between the two groups ±s
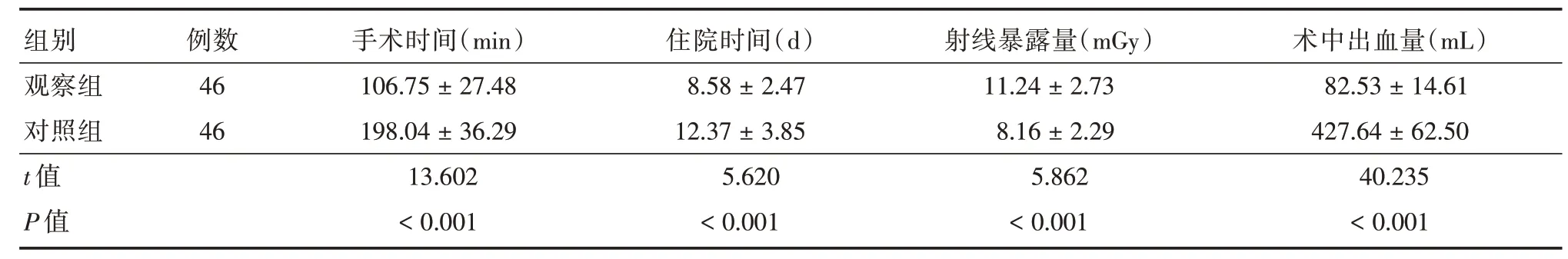
表2 两组手术情况比较Tab.2 Comparison of operation conditions between the two groups ±s
组别观察组对照组t 值P 值例数46 46手术时间(min)106.75±27.48 198.04±36.29 13.602<0.001住院时间(d)8.58±2.47 12.37±3.85 5.620<0.001射线暴露量(mGy)11.24±2.73 8.16±2.29 5.862<0.001术中出血量(mL)82.53±14.61 427.64±62.50 40.235<0.001
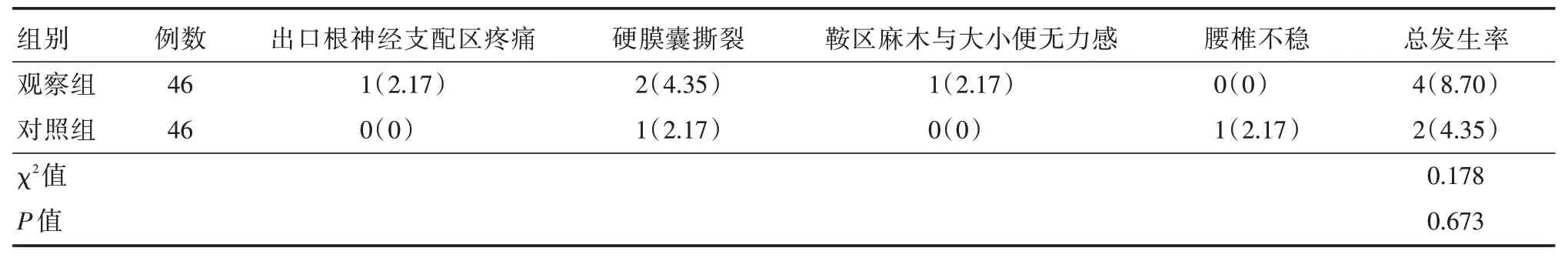
表3 两组并发症比较Tab.3 Comparison of complications between the two groups 例(%)
2.3 血清创伤程度指标水平两组术前血清CRP、IL⁃6、β⁃EP、PGE2 水平相比,差异无统计学意义(P>0.05);两组术后1、3 d 时血清CRP、IL⁃6、β⁃EP、PGE2 水平较术前增高,但观察组低于对照组(P<0.05)。见表4。
2.4 脊髓功能指标水平两组术前胫神经、腓总神经的潜伏期、神经传导速度相比,差异无统计学意义(P>0.05);两组术后1、3 个月胫神经、腓总神经的潜伏期较术前降低,且观察组低于对照组,神经传导速度较术前增高,且观察组高于对照组(P<0.05)。见表5、图1。
2.5 ODI、VAS 评分经术后1年随访,共有2 例病例脱落,观察组、对照组各1 例。两组术前ODI、VAS 评分相比,差异无统计学意义(P>0.05);两组术后6 个月、1年ODI、VAS 评分较术前降低,且观察组术后6 个月、1年VAS 评分低于对照组(P<0.05),两组术后6 个月、1年ODI 评分相比,差异无统计学意义(P>0.05)。见表6。
2.6 疗效两组术后1年手术优良率相比,差异无统计学意义(P>0.05)。见表7。
表4 两组血清创伤程度指标水平比较Tab.4 Comparison of serum trauma degree between the two groups ±s
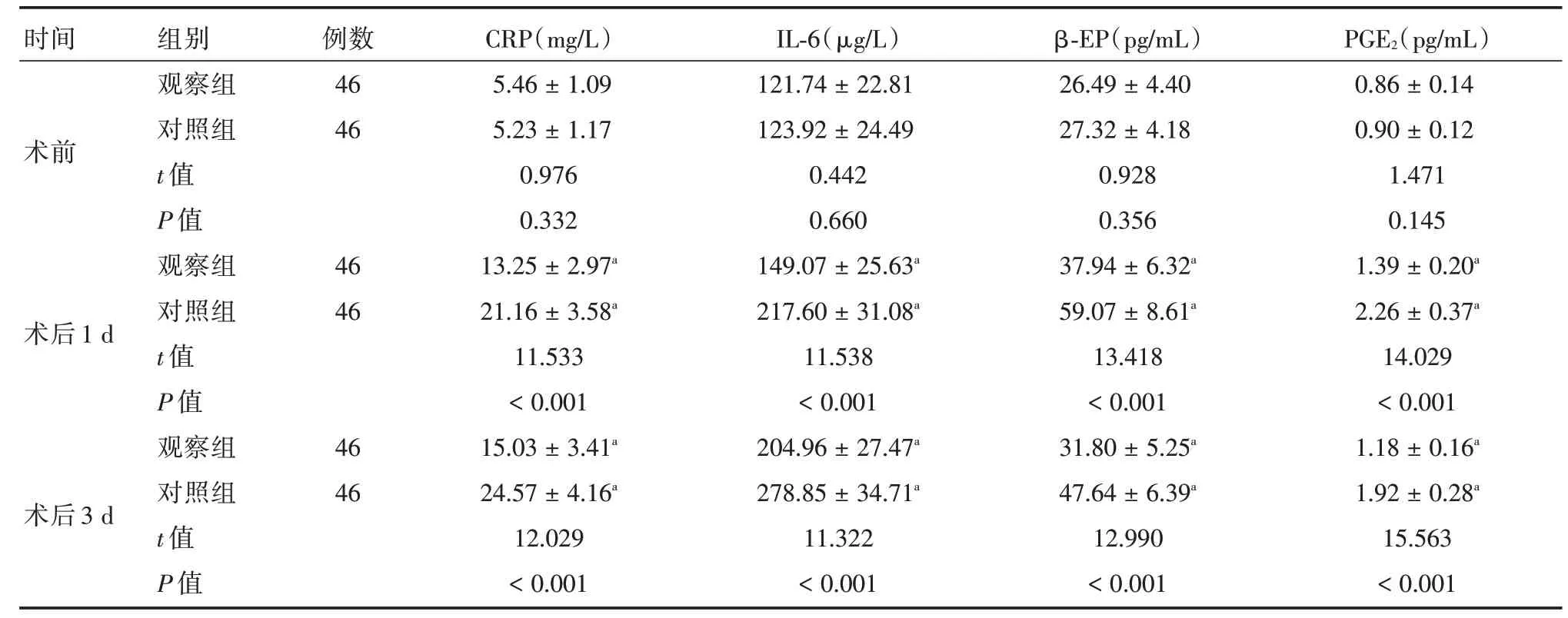
表4 两组血清创伤程度指标水平比较Tab.4 Comparison of serum trauma degree between the two groups ±s
注:与本组术前相比,aP <0.05
时间术前术后1 d术后3 d组别观察组对照组t 值P 值观察组对照组t 值P 值观察组对照组t 值P 值例数46 46 46 46 46 46 CRP(mg/L)5.46±1.09 5.23±1.17 0.976 0.332 13.25±2.97a 21.16±3.58a 11.533<0.001 15.03±3.41a 24.57±4.16a 12.029<0.001 IL⁃6(μg/L)121.74±22.81 123.92±24.49 0.442 0.660 149.07±25.63a 217.60±31.08a 11.538<0.001 204.96±27.47a 278.85±34.71a 11.322<0.001 β⁃EP(pg/mL)26.49±4.40 27.32±4.18 0.928 0.356 37.94±6.32a 59.07±8.61a 13.418<0.001 31.80±5.25a 47.64±6.39a 12.990<0.001 PGE2(pg/mL)0.86±0.14 0.90±0.12 1.471 0.145 1.39±0.20a 2.26±0.37a 14.029<0.001 1.18±0.16a 1.92±0.28a 15.563<0.001
表5 两组脊髓功能指标水平比较Tab.5 Comparison of spinal cord function indexes between the two groups ±s
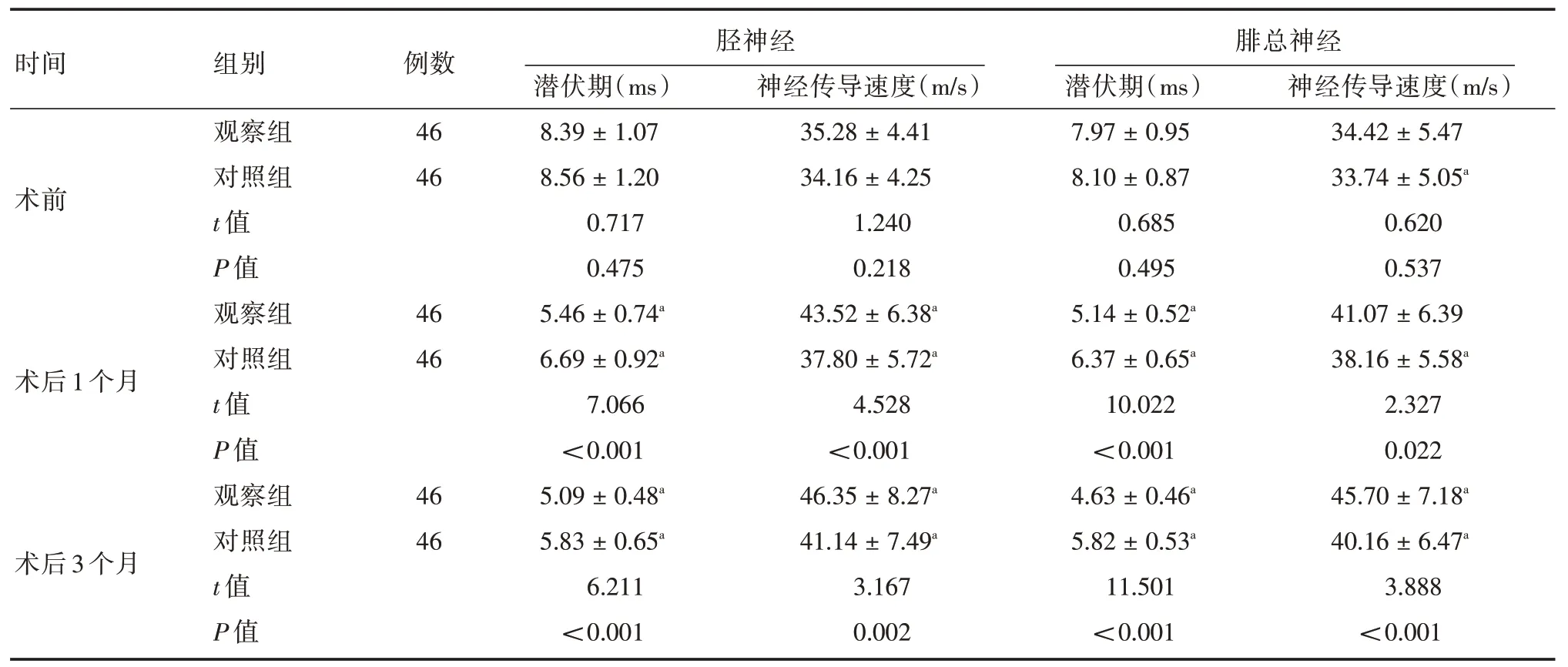
表5 两组脊髓功能指标水平比较Tab.5 Comparison of spinal cord function indexes between the two groups ±s
注:与本组术前相比,aP <0.05
时间术前术后1 个月术后3 个月组别观察组对照组t 值P 值观察组对照组t 值P 值观察组对照组t 值P 值例数46 46 46 46 46 46胫神经潜伏期(ms)8.39±1.07 8.56±1.20 0.717 0.475 5.46±0.74a 6.69±0.92a 7.066<0.001 5.09±0.48a 5.83±0.65a 6.211<0.001神经传导速度(m/s)35.28±4.41 34.16±4.25 1.240 0.218 43.52±6.38a 37.80±5.72a 4.528<0.001 46.35±8.27a 41.14±7.49a 3.167 0.002腓总神经潜伏期(ms)7.97±0.95 8.10±0.87 0.685 0.495 5.14±0.52a 6.37±0.65a 10.022<0.001 4.63±0.46a 5.82±0.53a 11.501<0.001神经传导速度(m/s)34.42±5.47 33.74±5.05a 0.620 0.537 41.07±6.39 38.16±5.58a 2.327 0.022 45.70±7.18a 40.16±6.47a 3.888<0.001
表6 两组ODI、VAS 评分比较Tab.6 Comparison of ODI and VAS scores between the two groups ±s,分
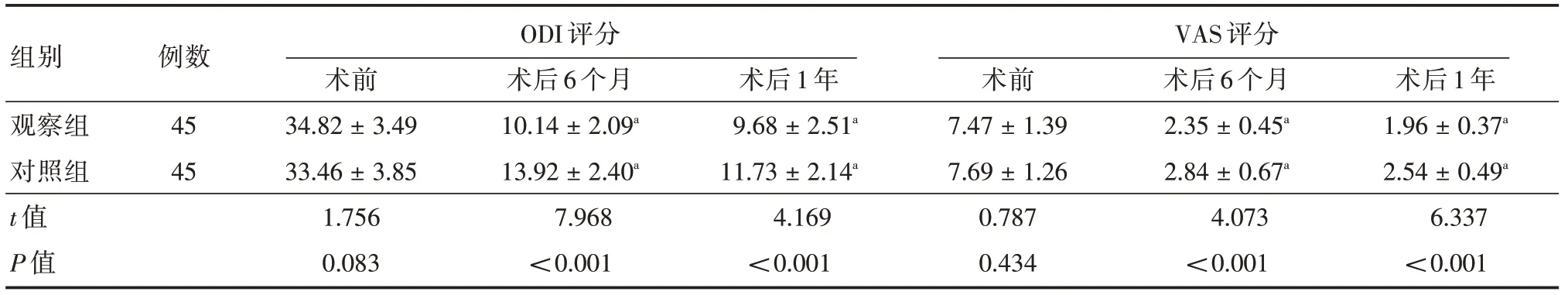
表6 两组ODI、VAS 评分比较Tab.6 Comparison of ODI and VAS scores between the two groups ±s,分
注:与本组术前相比,aP <0.05;已排除脱落病例
组别观察组对照组t 值P 值例数45 45 ODI 评分术前34.82±3.49 33.46±3.85 1.756 0.083术后6 个月10.14±2.09a 13.92±2.40a 7.968<0.001术后1年9.68±2.51a 11.73±2.14a 4.169<0.001 VAS 评分术前7.47±1.39 7.69±1.26 0.787 0.434术后6 个月2.35±0.45a 2.84±0.67a 4.073<0.001术后1年1.96±0.37a 2.54±0.49a 6.337<0.001
3 讨论
LLDH 患者由于椎管受压明显及大量细胞因子、炎性介质产生,往往遭受着更为严重的腰腿痛症状[8]。LLDH 一旦确认,手术是首选治疗方案,但手术方式尚无定论[9]。PLIF 术中需广泛分离椎旁肌肉及软组织,而椎旁肌对脊柱稳定性至关重要。有学者指出,这种软组织损害易导致术后腰背部慢性持久性疼痛[10]。且椎板切除使脊柱后柱稳定性遭到破坏,易导致腰椎稳定性丢失[11]。同时,手术节段融合,易加速相邻椎体节段退变。因此,针对LLDH 患者,如何在充分减压的基础上最大程度避免脊柱结构破坏、维持其稳定性,减少相邻椎体节段退变是临床关注重点。
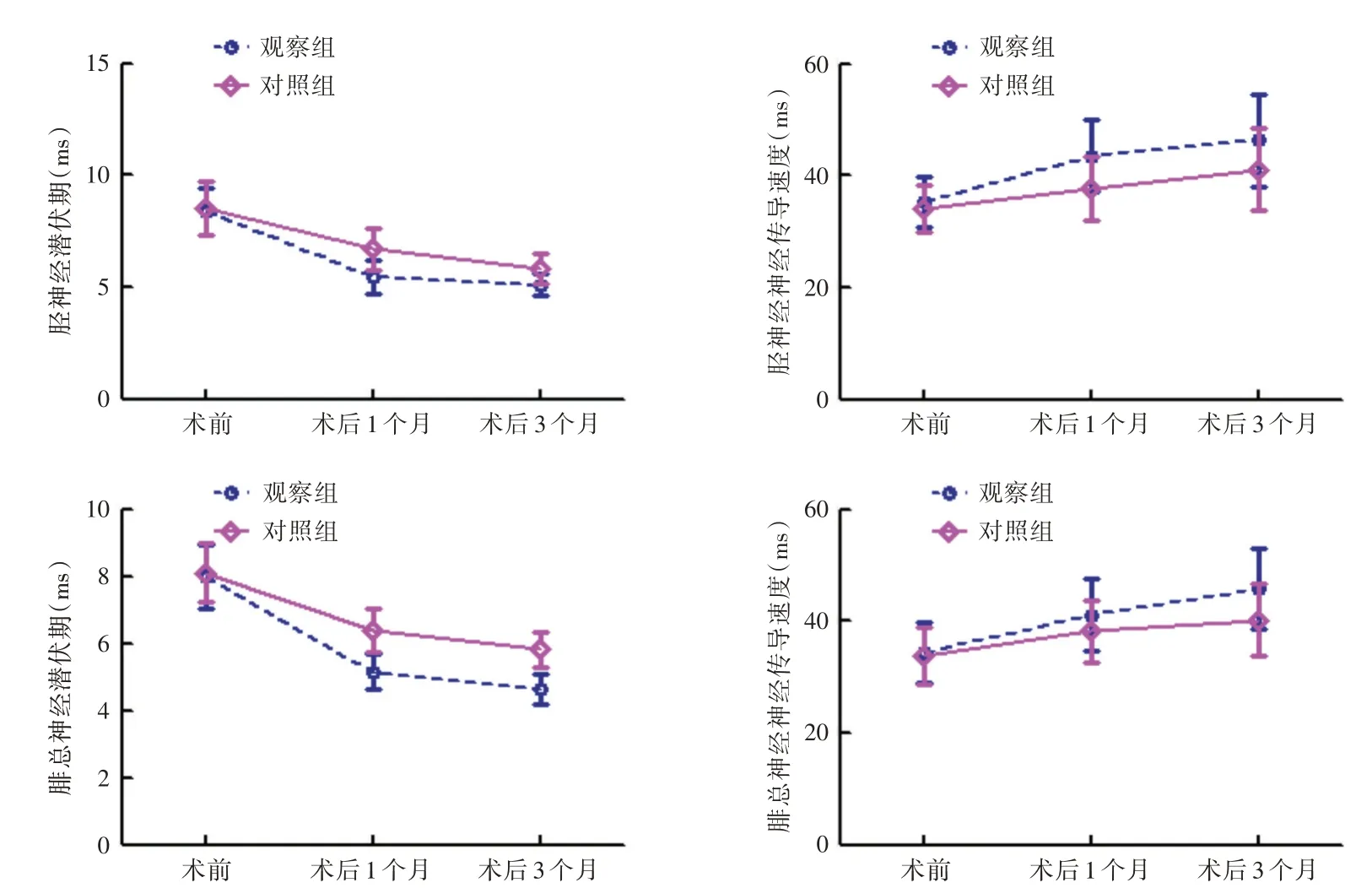
图1 两组脊髓功能指标水平比较Fig.1 Comparison of spinal cord function indexes between the two groups
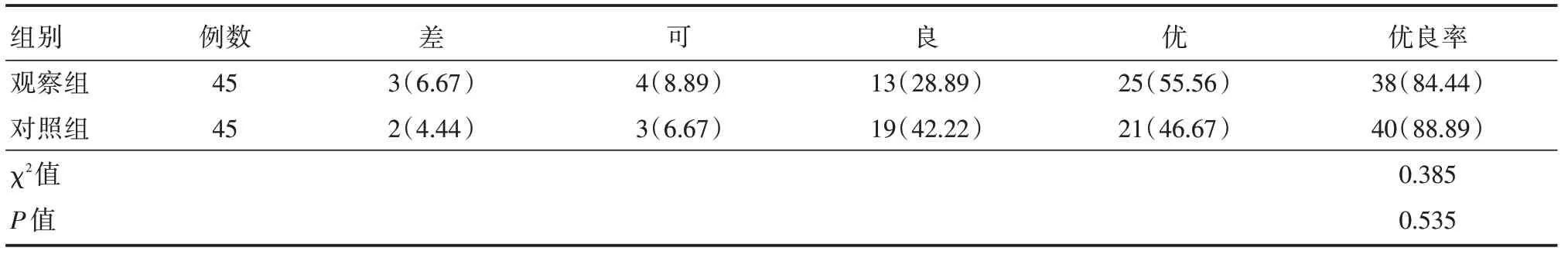
表7 两组疗效比较Tab.7 Comparison of curative effect between the two groups 例(%)
PELD 将内镜技术及经皮穿刺技术相结合,局麻下通过工作通道经安全三角取出髓核,术中不破坏原有脊柱生理结构,术后腰背部持续疼痛、相邻节段椎间盘退变发生率均降低[12]。张兴等[13]研究显示,椎板间入路与椎间孔入路PELD 治疗LLDH 均可获得满意疗效。杨刚等[14]研究表明,PELD治疗LLDH疗效与开放手术相当,但具有创伤小、术中出血少、手术时间短、术后恢复快等优势。本研究数据显示,PELD 技术治疗LLDH 患者可取得与PLIF 相当的手术效果。但PELD 技术具有创伤小、手术时间短、术后恢复快等优势。与PLIF相比,PELD 具有以下优势:(1)手术切口仅8 mm,无需大面积剥离椎旁组织,损伤小、出血少;(2)手术时间短,术中无需置入内固定物,且无需椎间融合;(3)经脊柱自然骨性通道进入椎管减压,对小关节无干扰,无需大范围切除脊柱附件,保持腰椎解剖、力学稳定性,患者术后1 d 内即可在医用固定腰围的制动辅助下下床活动[15];(4)直视下观察各种组织和脊柱结构,减轻医源性组织结构损伤;(5)局麻手术,患者术中处于清醒状态,可根据患者反馈评估是否伤及神经。但对于LLDH 单纯行PELD仍有以下不足:椎间盘组织掏出过多,易继发腰椎失稳,复发率高;椎管受压明显,操作空间有限,医源性加大椎间盘破坏,且存在减压不充分可能;由于病变椎间隙多存在不同程度塌陷,而术后使塌陷进一步加重,加速腰椎小关节突老化[16]。PEEK 棒系统是椎弓根螺钉间半坚强内固定装置,具有生物相容性佳、强度高等特性。本研究将PEEK 棒系统应用于PELD 术中,提供即刻足够稳定性,并保留该节段部分活动度,分担负荷,延缓及阻止椎间盘退变。本研究中,两组术后6 个月、1年ODI、VAS 评分均得到有效改善,但观察组效果较好,分析原因可能在于,PELD 技术无需广泛分离椎旁肌肉及软组织,保持腰椎解剖、力学稳定性,并避免术后腰背部慢性疼痛。但PELD 技术手术过程全在镜下操作,大大提高对术者的要求,且需透视下定位,确认手术靶点,一定程度上增加了术中射线暴露量。此外,随访过程中两组均未发生邻近节段退变,可能与样本量小、随访时间短有关。
机体遭受手术创伤会发生强烈应激反应,伴随血清中多种应激相关分子水平变化。β⁃EP、PGE2 是常规促疼痛介质,具有外周致痛作用[17]。本研究数据显示,两组术后1、3 d 时血清CRP、IL⁃6、β⁃EP、PGE2 水平较术前增高,但观察组低于对照组(P<0.05)。提示PELD 技术治疗LLDH 患者,可减轻创伤应激,与该技术对病变周围正常组织干扰较小,由正常组织损伤所致炎症因子、疼痛介质释放也较少有关。
腰椎间盘突出对脊髓压迫及手术所致脊髓损伤均会对脊髓功能产生影响[18]。本研究首次对比PELD 技术、PLIF 对LLDH 患者脊髓功 能 的 影 响,通过肌电图来记录胫神经、腓总神经的传导功能,潜伏期越短、传导速度越快,神经传导功能及脊髓功能越理想[19]。本研究数据显示,2 组术后1、3 个月胫神经、腓总神经的潜伏期、神经传导速度均得到有效改善,考虑与髓核彻底摘除、局部压迫解除有关;但观察组改善效果更好,原因可能为,微创手术术中创伤较小,对脊髓损伤较小,利于脊髓功能更快、更好地恢复。
综上可知,PELD 技术治疗LLDH 患者可取得与PLIF 相当的手术效果,且具有创伤小、手术时间短、术后恢复快等优势,可减轻创伤应激,更有效改善腰腿痛症状及脊髓功能、腰椎功能,但射线暴露量增加。本研究不足之处在于,未采用双盲法,样本量偏小,且随访时间短,同时,CT、MRI 检查费用较高,故疗效评估时未能及时对所有患者进行全面查体,后续研究可对此加以改进。
