阻塞性睡眠呼吸暂停和心血管事件相关性的Mate分析
2021-04-07张志敏张景轶赵章陈竹香吴佩诗
张志敏,张景轶,赵章,陈竹香,吴佩诗
阻塞性睡眠呼吸暂停(Obstructive sleep apnea,OSA)是睡眠呼吸紊乱的最常见的临床表现,其会在睡眠过程中反复使喉咙变窄,并部分或完全阻塞呼吸道。据相关研究报道:OSA可能影响总人口的3%~7%[1,2],且往往与肥胖相关[3]。由于OSA与人体多种疾病相关,包括高血压[4,5]、2型糖尿病[6]和心血管事件[7]等,OSA已成为一个重要的公共卫生问题。
近些年来,OSA对心血管健康的影响一直备受关注,多个队列研究也报道了OSA与心血管事件风险[8-10]的相关性,但由于前期研究存在一定的局限性,包括样本量小、混入已有心血管(CVD)病史的患者导致基线不平衡等。相关的Meta分析[7]报道了OSA和卒中间显着的正相关,但未发现与冠状动脉粥样硬化性心脏病(冠心病,CHD)发病风险相关。然而,相关的大样本的队列研究[11-13]显示OSA可能会增加CVD风险。本研究基于观察性研究来系统评估OSA对心血管事件发生率的相关性。
1 资料与方法
1.1 文献纳入及排除标准纳入标准:①研究对象:18岁及以上的成年人群;②暴露组:患有OSA人群;③非暴露组:未患有OSA 的正常人群;④结局指标:心血管事件死亡率、心血管事件发生率、冠心病发生率、卒中发生率、高血压与高血脂发病率等;⑤研究类型:队列与病例对照研究。排除标准:①重复文献;②人群中事先混有CVD人群;③综述或系统评价等。
1.2 检索策略计算机检索英文数据库PubMed、Embase、Web of Science,检索时间截至2020年09月08日。英文检索关键词:sleep disordered breathing, obstructive sleep apnea, sleep apnea,cardiovascular disease, coronary heart disease,coronary artery disease, myocardial infarction及stroke等,同时根据已发表文献中的参考文献进行文献追溯。
1.3 文献筛选与资料提取由两名研究员根据纳入排除标准独立筛选相关文献,若对文献是否纳入存在分歧,则通过与第三方协商达成一致意见。首先对文献标题、摘要初步筛查,排除明显不相关文献,然后阅读全文复筛,并提取相关资料:研究作者、发表年代、年龄、男性、白人、体质指数(BMI)、人群来源、吸烟、糖尿病、暴露组与对照组的疾病严重程度、研究时长及终点事件发生率等。根据纽卡斯尔-渥太华质量评估量表(NOS)[14]对纳入研究进行质量评价。
1.4 统计学处理所有结局效应量采用比值比(OR)及95%置信区间(CI)来进行表示。采用Q检验评估各研究间的异质性[15],I2>50% 提示高度异质性,I2为25%~50%提示中度异质性,I2<50%提示异质性较低。若I2<50%及P>0.05,采用固定效应模型进行统计合并;若I2>50%或P<0.05,则各研究间异质性较大,采用随机效应模型分析。采用RevMan 5.3对数据进行统计分析。
2 结果
2.1 文献检索结果及质量评价按纳入与排除标准制定相应的检索策略,在PubMed与EMbase电子数据库中进行检索共计3872篇文献,排除重复后,阅读文献标题和摘要初筛,最后阅读全文剔除不符合要求的文献,最终筛选出14篇文献[8-12,16-24]进行定量Meta分析。文献筛选流程见图1。

图1 文献筛选流程图
2.2 研究特征14个纳入研究中,纳入人群的年龄分布在47~61.9岁,平均体质指数(BMI)23.4~36.8 kg/m2;7个研究样本来自于门诊,5个研究来自于人群,3个研究来自于社区(表1)。基于NOS量表对14个纳入研究进行质量评价,其总体质量评分为6~9分(表2)。
2.3 Meta分析结果
2.3.1 心血管死亡率6项研究报道了OSA组和对照组的比较,共纳入138 433例患者,OSA组50 422例,对照组87 991例。各组间异质性差异无统计学意义(P<0.0001,I2=89%),采用随机效应模型进行Meta分析。结果显示:与对照组相比,OSA组的心血管死亡率更高(OR=2.16,95%CI:1.46~3.18,P=0.03)(图2)。
在亚组中,60岁以下OSA人群(OR=2.94,95%CI:1.54~5.59,P=0.05)与60岁以上的OSA人群(OR=1.10,95%CI:1.03~1.18,P=0.001)的心血管死亡率均高于对照组(见表3)。与对照组相比,BMI≥30的OSA人群心血管事件死亡率(OR=3.82,95%CI:1.90~7.68,P=0.0002)更高;而在BMI<30的OSA人群中(OR=2.30,95%CI:0.87~6.08,P=0.09)未见显著差异。女性OSA患者(OR=6.27,95%CI:2.38~16.55,P=0.0 0 0 2)与男性O S A 患者(OR=3.8 1,95%CI:1.68~8.62,P=0.001)的心血管死亡率均高于对照组。研究人群的吸烟者在10%以下(OR=6.27,95%CI:2.38~16.55,P=0.0002)时,OSA组比对照组有更高的心血管死亡率,而10%以上的吸烟者(OR=4.88,95%CI:0.64~37.34,P=0.13)OSA组的心血管死亡率没有统计学差异。与对照组相比,研究人群中的糖尿病患者在10%以下时,OSA组(OR=2.40,95%CI:1.05~5.53,P=0.02)有更高的心血管死亡率;而OSA人群有10%以上的糖尿病患者(OR=2.50,95%CI:0.94~6.63,P=0.06)时,两者无差异。研究时长10年内(OR=5.26,95%CI:0.81~33.98,P=0.08)时,OSA组与对照组的心血管死亡率没有差异,而OSA持续10年以上(OR=3.66,95%CI:2.07~6.47,P<0.00001)的研究中,OSA组有更高的心血管死亡率。在中重度OSA患者(OR=3.52,95%CI:1.59~7.79,P<0.05)与对照组相比有更高的心血管死亡率。

表1 纳入研究基本资料表
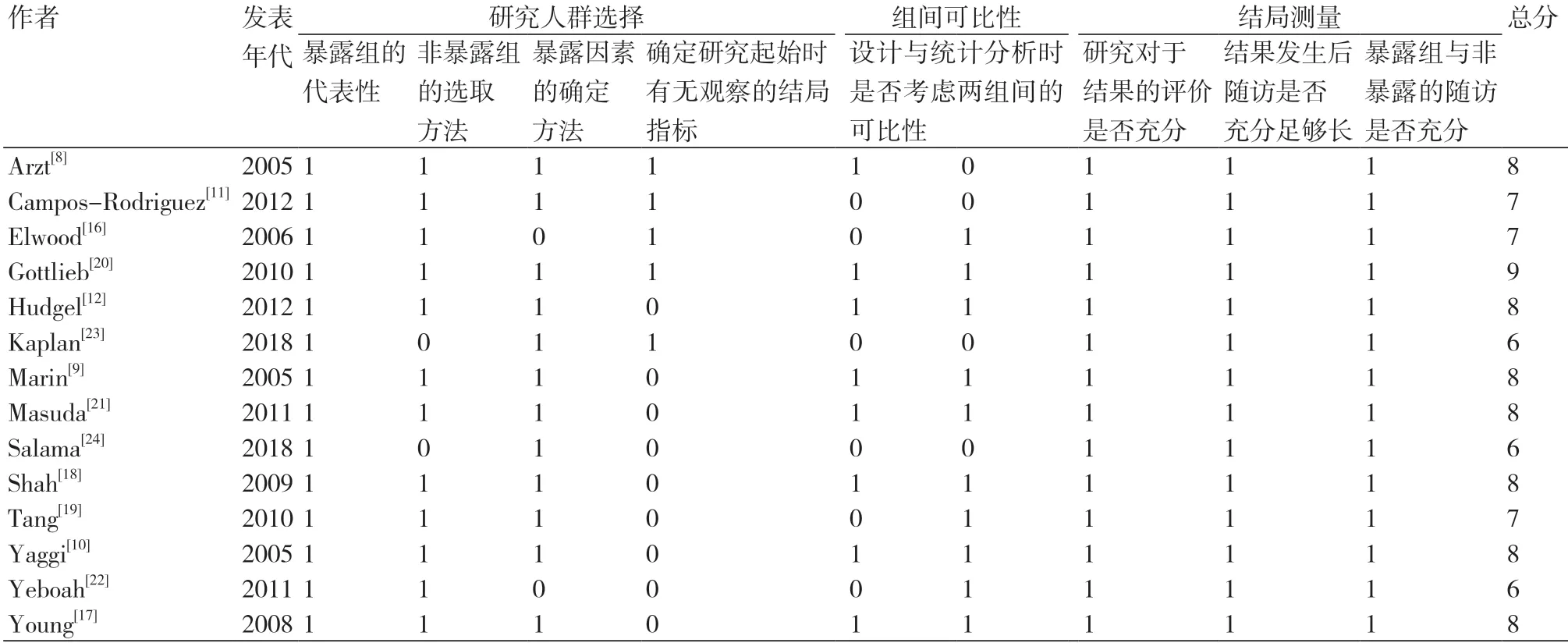
表2 亚组分析结果表
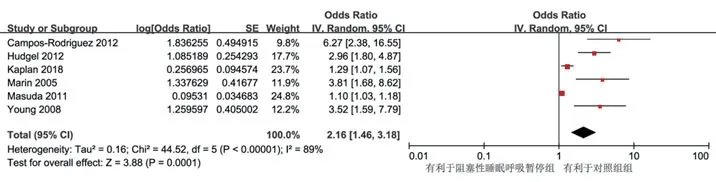
图2 OSA与心血管死亡率的相关性森林图
2.3.2 心血管事件10项研究进行了OSA组和对照组的比较,共纳入2 850 494例,OSA组1 015 070例,对照组1 835 424例。各组间异质性差异无统计学意义(P<0.0001,I2=100%),采用随机效应模型进行Meta分析。结果显示:与对照组相比,OSA组并没有显示出更多的心血管事件(OR=1.25,95%CI:0.38~4.13,P=0.72)(图3)。
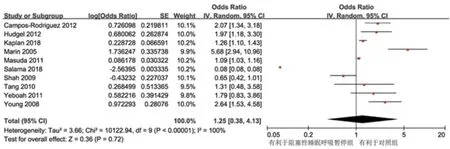
图3 OSA与心血管事件发生率的相关性森林图
在亚组中,60岁以下OSA人群(OR=1.21,95%CI:0.29~5.09,P=0.79)与60岁以上的OSA人群(OR=1.20,95%CI:0.82~1.76,P=0.35)的心血管死亡率均与对照组相比无统计学差异(表3)。在BMI≥30(OR=1.45,95%CI:0.79~2.68,P=0.23)与BMI<30(OR=2.14,95%CI:0.93~4.89,P=0.07)的OSA人群中发生心血管事件的概率均与对照组没有差异。女性OSA患者(OR=2.07,95%CI:1.34~3.18,P=0.001)和男性OSA患者(OR=5.68,95%CI:2.94~10.96,P<0.00001)均比对照组有更高的心血管事件发生率。不论研究人群的吸烟者在10%以下(OR=2.07,95%CI:1.34~3.18,P=0.001)或有10%以上(OR=1.47,95%CI:1.10~1.97,P=0.009)的吸烟者时,OSA组均比对照组有更高的心血管事件发生率。在研究人群中的糖尿病患者在10%以下(OR=2.55,95%CI:1.03~6.28,P=0.04)时,OSA组比对照组发生心血管事件的概率更高;在研究人群有10%以上的糖尿病患者(OR=0.90,95%CI:0.22~3.70,P=0.89)时,OSA组与对照组的心血管发生率没有差异。在研究时长10年内的研究中(OR=1.27,95%CI:1.03~1.55,P=0.02),OSA组比对照组有更高的心血管事件发生率;在OSA持续时长10年以上的研究中(OR=1.04,95%CI:0.55~23.0,P=0.98),OSA组与对照组在心血管事件发生率上没有差异。中重度OSA患者(OR=2.12,95%CI:1.12~4.02,P=0.02)比对照组有更多的心血管发生率。
2.3.3 冠心病发生率3项研究进行了OSA组和对照组的比较,共纳入5297例,OSA组1549例,对照组3478例。各组间异质性差异有统计学意义(P=0.43,I2=0%),采用固定效应模型进行Meta分析。结果显示,OSA组比对照组有更高的冠心病发病率(OR=1.49,95%CI:1.16~1.91,P=0.002)(图4)。
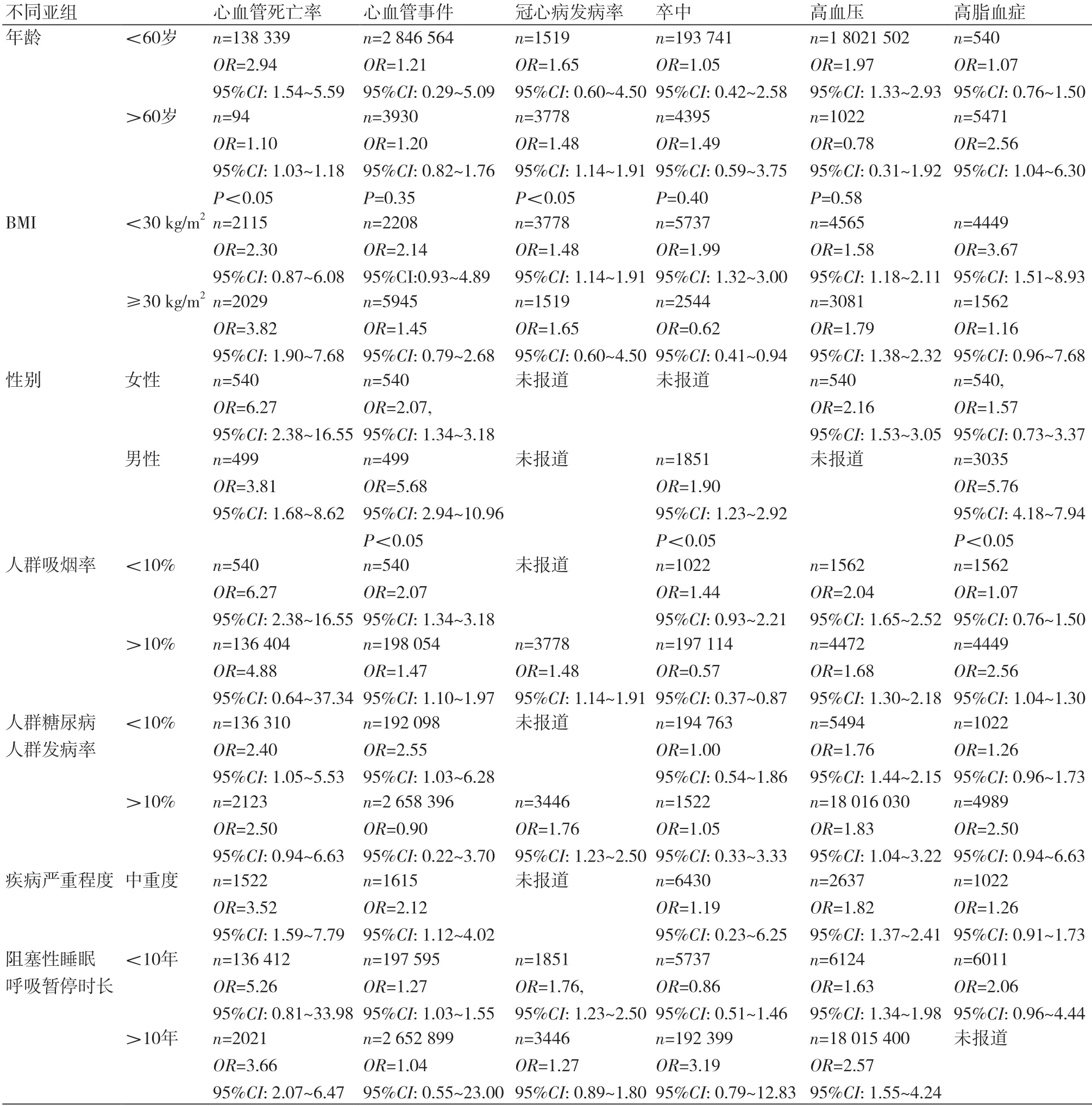
表3 亚组分析结果表

图4 OSA与冠心病发生率的相关性森林图
在亚组中,在6 0 岁以下的O S A 人群(OR=1.65,95%CI:0.60~4.50,P=0.33)与对照组相比冠心病发病率没有差异;在60岁以上的OSA人群(OR=1.48,95%CI:1.14~1.91,P=0.003)比对照组有更高的冠心病发病率(表3)。BMI≥30的OSA患者(OR=1.65,95%CI:0.60~4.50,P=0.33)与对照组相比,冠心病发病率没有差异;BMI<30的OSA患者(OR=1.48,95%CI:1.14~1.91,P=0.003)比对照组有更高的冠心病发病率。研究人群有10%以上的吸烟者时(OR=1.48,95%CI:1.14~1.91,P=0.003),OSA组比对照组有更高的冠心病发病率。研究人群有10%以上的糖尿病患者时(OR=1.76,95%CI:1.23~2.50,P=0.002)OSA组比对照组有更高的冠心病发病率。在OSA持续时长10年内的研究(OR=1.76,95%CI:1.23~2.50,P=0.002)的OSA组比对照组有更高的冠心病发病率,而在OSA持续时长10年以上的研究(OR=1.27,95%CI:0.89~1.80,P=0.19)的OSA组与对照组的冠心病发病率没有差异。
2.3.4 卒中5项研究进行了OSA组和对照组的比较,共纳入198 136例,OSA组69 591例,对照组128 545例。各组间异质性差异无统计学意义(P=0.002,I2=76%),采用随机效应模型进行Meta分析。结果显示,OSA组与对照组相比,卒中发生率没有差异(OR=1.17,95%CI:0.75~1.82,P=0.50)(图5)。
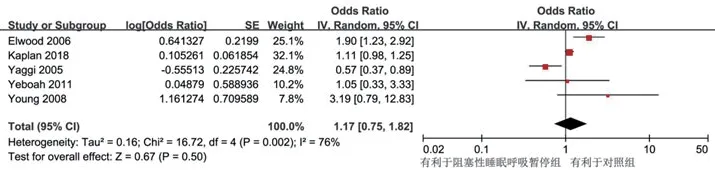
图5 OSA与卒中发生率的相关性森林图
在亚组中,60岁以下的OSA人群(OR=1.05,95%CI:0.42~2.58,P=0.92)与60岁以上的OSA人群(OR=1.49,95%CI:0.59~3.75,P=0.40)在卒中发生率上与对照组都没有差异(表3)。BMI≥30的OSA人群(OR=0.62,95%CI:0.41~0.94,P=0.02)与BMI<30的OSA人群(OR=1.99,95%CI:1.32~3.00,P=0.001)均比对照组有更高的卒中发生率。男性OSA患者比对照组(OR=1.90,95%CI:1.23~2.92,P=0.004)有更高的卒中发生率。研究人群的吸烟者在10%以下(OR=6.27,95%CI:2.38~16.55,P=0.01)时OSA组比对照组有更高的卒中发生率,而有10%以上的吸烟者(OR=1.44,95%CI:0.93~2.21,P=0.10)时,OSA组与对照组的卒中发生率没有差异。不论研究人群中的糖尿病患者在10%以下(OR=1.00,95%CI:0.54~1.86,P=1.00)或有10%以上的糖尿病患者(OR=1.05,95%CI:0.33~3.33,P=0.93)时,OSA组与对照组的卒中发生率均没有差异。在OSA持续时长10年内(OR=0.86,95%CI:0.51~1.46,P=0.58)或10年以上(OR=3.19,95%CI:0.79~12.83,P=0.10)的研究中,OSA组与对照组的卒中发病率都没有差异。中重度OSA患者与对照组相比(OR=1.19,95%CI:0.23~6.25,P=0.84)并没有更高的卒中发病率。
2.3.5 高血压8项研究进行了OSA组和对照组的比较,共纳入18 021 524例,OSA组948 207例,对照组17 073 317例。各组间异质性差异无统计学意义(P=0.0001,I2=97%),采用随机效应模型进行Meta分析。结果显示,与对照组相比,OSA组有更高的高血压发生率(OR=1.82,95%CI:1.24~2.68,P=0.002)(图6)。
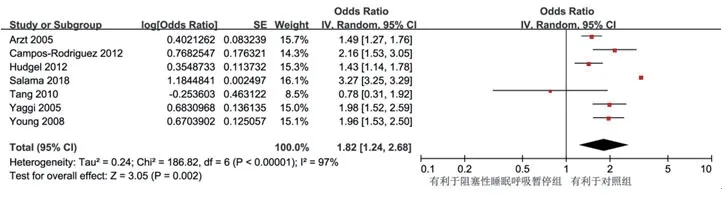
图6 OSA与高血压发病率的相关性森林图
在亚组中,60岁以下的OSA患者比对照组(OR=1.97,95%CI:1.33~2.93,P=0.009)有更高的高血压发生率,而60岁以上的OSA患者与对照组相比(OR=0.78,95%CI:0.31~1.92,P=0.58),在高血压发生率上没有差异。BMI≥30的OSA患者(OR=1.79,95%CI:1.38~2.32,P<0.0001)和BMI<30的OSA患者OR=1.58,95%CI:1.18~2.11,P=0.002)都比对照组有更高的高血压发生率(表3)。女性OSA患者(OR=2.16,95%CI:1.53~3.05,P<0.0001)比对照组有更高的高血压发生率。不论研究人群的吸烟者在10%以下(OR=2.04,95%CI:1.65~2.52,P<0.00001)或有10%以上的吸烟者(OR=1.68,95%CI:1.30~2.18,P<0.0001)时,OSA组与对照组相比都有更高的高血压发生率。不论研究人群中糖尿病患者在10%以下(OR=1.76,95%CI:1.44~2.15,P<0.00001)或有10%以上的糖尿病患者(OR=1.83,95%CI:1.04~3.22,P=0.04)时,OSA组比对照组均有更高的高血压发生率。不论OSA持续时长在10年内(OR=1.63,95%CI:1.34~1.98,P<0.05)或10年以上(OR=2.57,95%CI:1.55~4.24,P<0.00001),OSA组均比对照组有更高的高血压发生率。中重度OSA患者比对照组(OR=1.82,95%CI:1.37~2.41,P=0.0002)有更高的高血压发生率。
2.3.6 高脂血症4项研究进行了OSA组和对照组的比较,共纳入6011例,OSA组2974例,对照组3027例。各组间异质性差异无统计学意义(P=0.0001,I2=95%),采用随机效应模型进行Meta分析。结果显示:在高脂血症发生率上,OSA组与对照组间无统计学差异(OR=2.06,95%CI:0.96~4.44,P=0.06)(图7)。

图7 OSA与高血脂发病率的相关性森林图
在亚组中,60岁以下的OSA患者与对照组(OR=1.07,95%CI:0.76~1.50,P=0.70)的高脂血症发生率没有差异;而60岁以上的OSA患者与对照组相比(OR=2.56,95%CI:1.04~6.30,P=0.04)有更高的高脂血症发生率(表3)。BMI≥30的OSA患者与对照组(OR=1.16,95%CI:0.96~7.68,P=0.20)相比,高脂血症发生率没有差异,而BMI<30的OSA患者与对照组相比(OR=3.67,95%CI:1.51~8.93,P=0.004)有更高的高脂血症发生率。女性OSA患者与对照组相比(OR=1.57,95%CI:0.73~3.37,P=0.25),高脂血症发生率没有差异,而男性OSA患者比对照组(OR=5.76,95%CI:4.18~7.94,P<0.00001)有更高的高脂血症发生率。研究人群的吸烟者在10%以下时,OSA组与对照组相比(OR=1.07,95%CI:0.76~1.50,P=0.70),高脂血症发生率没有差异,而研究人群有10%以上的吸烟者时,OSA组与对照组相比(OR=2.56,95%CI:1.04~6.30,P=0.004)有更高的高脂血症发生率。不论研究人群中的糖尿病患者在10%以下(OR=1.26,95%CI:0.96~1.73,P=0.16)或有10%以上的糖尿病患者(OR=2.50,95%CI:0.94~6.63,P=0.06)时,OSA组与对照组的高脂血症发生率都没有差异。在OSA持续时长10年内的研究中,OSA组与对照组相比(OR=2.06,95%CI:0.96~4.44,P=0.06),高脂血症发生率没有差异。中重度OSA患者并没有比对照组(OR=1.26,95%CI:0.91~1.73,P=0.16),有更高的高脂血症发生率。
3 讨论
本研究Meta分析结果证实:OSA是CVD的重要的危险因素之一。然而,OSA会增加心血管事件发生的复杂机制尚不完全清楚。2010年,Kohler研究[25]发现:OSA急性发作会导致患者出现间歇性缺氧、胸腔内压力波动及反复性唤醒,这被认为会导致内皮功能障碍、加剧动脉粥样硬化的发展,并最终引起心血管事件。相关研究还表明:OSA会增加患高血压的风险[4,5]和2型糖尿病[6],两者都是确定的CVD危险因素。相关研究[13]显示:OSA症状的严重程度(如呼吸停止指数)与CVD风险发生率呈正相关。连续正气压(CPAP)是OSA的标准治疗措施,可有效地降低CVD的风险[13],同时,还可显着降低患者血压[26-28]。基于随机对照试验的Meta分析[26-28]结果表明,CPAP可显著降低OSA患者的血压,尤其是OSA症状严重且对治疗依从性更好的患者。相关研究[39]显示:未出现白天嗜睡的OSA患者,CPAP治疗并没有显着降低高血压或CVD的发生率。然而,来自2016年的一项大样本、多中心的SAVE试验[29]证实CPAP不能预防中重度OSA及已有CVD患者心血管事件的发生。基于的纳入研究均为观察性研究,混杂的偏见可能在一定程度上影响研究结果。由于部分研究人群来自于临床门诊患者,因此,很可能事先混入了部分已患有心脏代谢合并症人群。基于临床观察性的设计增加了选择性的风险偏倚,同时,伴随的合并症可能也是无法测量的混杂因素,两者都可能使OSA和CVD之间的真实关联发生偏差。
本研究Meta分析仍存在一定的局限性。首先,由于部分人群来自诊所或医院的严重OSA患者很可能携带有更高的心血管风险,因此其可能高估了OSA对心血管风险的影响。其次,基于观察性研究设计,本研究可能无法完全排除其中不可观测的混杂变量,如家族史、生活方式、性别和饮食因素等。
综上所述,改Meta分析进一步提供了相关证据表明:OSA会显著增加心血管疾病的风险,特别是卒中。基于本研究的局限性,本研究的结论仍需在常规人群中进行大规模前瞻性队列研究来进一步验证OSA-CVD关联性,以为更好的制定预防策略提供证据参考。
