瘢痕子宫与非瘢痕子宫剖宫产临床对比研究
2021-04-01马俊英
马俊英
河南中牟县人民医院妇产科 中牟 451450
随着我国二孩政策的实施和既往的高剖宫产率,剖宫产术后瘢痕子宫再次妊娠率也逐渐增高。虽然剖宫产术后再次妊娠阴道分娩有助于减少重复剖宫产及母婴并发症,且再次阴道试产的成功率为60%~70%,子宫破裂率通常低于1%;但受担心阴道试产失败和相信剖宫产术的安全性等因素影响,瘢痕子宫再妊娠二次剖宫产率仍有明显上升趋势[1-3]。为降低分娩风险,确保母婴安全,我们开展此项小样本前瞻性研究,以初步探讨瘢痕子宫与非瘢痕子宫剖宫产的临床效果。
1 资料与方法
1.1一般资料本文为小样本前瞻性研究,均经院伦理委员会审批。纳入2018-09—2020-04间在我科行剖宫产手术的产妇。纳入标准:(1)距上次剖宫产≤2a。(2)有阴道试产的禁忌证[3]。(3)产妇及其家属知情同意并签署知情同意书。排除标准:(1)既往有一次子宫下段剖宫产史且具有阴道试产的适应证。(2)伴有重要器官功能不全及精神疾病患者。(3)临床资料不全者。依据剖宫产史分为首次剖宫产组(非瘢痕子宫组)和二次剖宫产组(瘢痕子宫组)。
1.2方法2组产妇均在全麻下实施剖宫产手术,按照剖宫产手术操作规范开展手术,并做好手术治疗后的并发症观察及预防工作。
1.3观察指标(1)2组产妇的基线资料。(2)分娩相关指标(手术时间、术中出血量以及产后恶露持续时间)。(3)子宫异常情况(子宫完全破裂、子宫不完全破裂)。
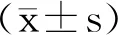
2 结果
2.1基线资料2组产妇的基线资料差异无统计学意义(P>0.05),见表1。

表1 2组产妇的基线资料比较
2.2分娩相关指标非瘢痕子宫组的手术时间、术中出血量、术后恶露持续时间均短(少)于瘢痕子宫组,差异有统计学意义(P<0.05)。见表2。

表2 2组产妇分娩相关指标比较
2.3子宫异常情况非瘢痕子宫组的子宫破裂率低于瘢痕子宫组(P<0.05),差异有统计学意义。见表3。

表3 2组产妇子宫异常情况比较[n(%)]
3 讨论
美国ACOG提出的剖宫产术后再妊娠阴道试产(trialoflaboraftercesarean,TOLAC)适应证为[5]:(1)距上次子宫下段横切口剖宫产≥2a。(2)胎儿体质量<3.5kg,无头盆不对称。(3)骨盆检测无异常。(4)产妇及其家属知情同意。国内文献资料亦显示:TOLAC的成功率为60%~70%,子宫破裂率低于1%[1]。因此,对有1次子宫下段剖宫产史且经产科专科检查、阴道超声和MRI检查无TOLAC禁忌证者[6-7],应考虑选择TOLAC,以减少重复剖宫产及其母婴并发症。
基于产妇及其家属担心TOLAC有一定失败率和子宫破裂风险,以及受到多种因素影响的产科医生对剖宫产指征的放宽,剖宫产仍是目前剖宫产术后瘢痕子宫再妊娠的重要分娩方式[8-9]。但再次剖宫产仍存在麻醉和手术风险。本研究的结果亦表明,非瘢痕子宫组剖宫产的手术时间、术中出血量、术后恶露持续时间均短(少)于瘢痕子宫组,子宫破裂率低于瘢痕子宫组,差异均有统计学意义。提示瘢痕子宫再妊娠二次剖宫产风险较大。因此应严格掌握再次剖宫产的适应证:(1)本次妊娠时间距上次剖宫产手术时间<2a,剖宫产史>2次。(2)有子宫破裂史或高位纵切口剖宫产史。(3)子宫下段纵切口,倒“T”形或“J”切口,或广泛子宫底部手术,不适合TOLAC者。(4)多胎妊娠、抢救条件不足,以及不具备急诊剖宫产条件者。
综上所述,与非瘢痕子宫剖宫产产妇比较,瘢痕子宫产妇再妊娠二次剖宫产的手术时间长、术中出血量多、分娩风险较高,应依据产妇的一般情况、分娩史、首次剖宫产的指征和方式、瘢痕愈合情况,以及二次分娩间隔时间等因素,全面综合考虑。对有TOLAC适应证的产妇,应在严格TOLAC产程管理的前提下行TOLAC,对有剖宫产指征的产妇应及时实施剖宫产,以确保母婴安全。
