急诊急性脑卒中患者信息化管理平台的构建与应用效果分析
2021-03-31林金生李虎玲常景徐成卫曾丽
林金生 李虎玲 常景 徐成卫 曾丽
急性脑卒中是我国居民第一位死亡原因,其发病率、病死率、致残率及复发率高,其中急性缺血性脑卒中发病率为1500/10万~2000/10万[1-2]。2018版中国急性缺血性脑卒中诊治指南指出[3-4],急性脑卒中诊治以超早期溶栓为最佳方法,且应在发病4.5 h内完成静脉溶栓,能明显改善预后效果。发病到治疗时间是急性脑卒中预后以及疗效的关键性因素,文献[5-6]报道显示,仅20%~30%的急性脑卒中患者能及时获得溶栓治疗,且患者到院完成溶栓的时间为25~35 min,与急诊急救组织管理体系不完善、患者信息采集滞后,造成急诊急性脑卒中患者诊治效果受限。本研究构建急诊急性脑卒中患者信息化管理平台,并探究其应用效果,现报道如下。
1 对象与方法
1.1 研究对象
纳入条件:符合急性脑卒中临床诊断标准;首次发病入院治疗;患者临床资料齐全;已签署知情同意书。排除条件:合并其他心脑血管疾病;既往有静脉溶栓史;合并重要脏器功能异常。选择医院急诊科2018年1月—2019年12月收治的急性脑卒中患者160例为研究对象,2019年1月起在急诊急性脑卒中患者中应用信息化管理平台, 将2018年1—12月收治的急性脑卒中患者80例设为对照组,2019年1—12月收治的急性脑卒中患者80例为观察组,对照组中男53例,女27例;年龄53.25±4.25岁;发病至入院时间3.53±1.18 h;入院NIHSS评分7.13±0.82分。观察组中男52例,女28例;年龄54.02±4.15岁;发病至入院时间3.48±1.22 h;入院NIHSS评分7.22±0.78分。两组患者性别、年龄、发病至入院时间、入院NIHSS评分比较差异无统计学意义(P>0.05),具有可比性。
1.2 干预方法
1.2.1 对照组 采用传统信息管理办法,即护理人员根据急诊卒中患者救治流程开展救治工作,并及时填写救护记录单及其他临床资料,而后将相关信息录入病例管理系统。
1.2.2 观察组 采用急诊急性脑卒中患者中应用信息化管理平台,具体过程如下:
1.2.2.1 急诊急性脑卒中患者信息化管理平台的构建 本研究构建的急诊急性脑卒中患者信息化管理平台在院内局域网运行,经网络交换机可实现服务器端与客户端的连接,服务器端部署有ORACLE11数据库,医护人员通过客户端软件实现对数据库的访问,平台结构及具体功能如下:
1.2.2.2 急诊急性脑卒中患者信息化管理平台结构 构建的急诊急性脑卒中患者信息化管理平台包括5大模块,分别为预检分诊模块、综合信息模块、遵医嘱模块、静脉溶栓用药配制模块、急诊查询统计模块,结构图见图1。
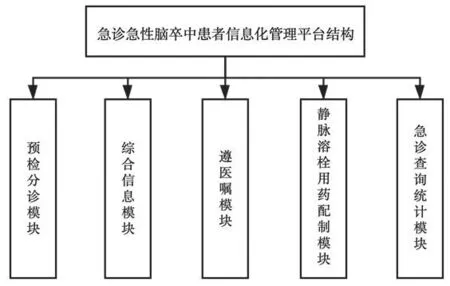
图1 急诊急性脑卒中患者信息化管理平台结构
(1)预检分诊模块:该模块兼容患者身份证、医保卡识别系统,主要负责采集患者基础信息、体征指标信息,并综合患者症状描述,以实现对患者病情的快速分析、评估,确保急诊分诊快速、准确。
(2)综合信息模块:该模块涵盖了腕带信息、一卡通信息,腕带分为红黄绿3色,红色提示由分诊至急诊抢救区,黄色提示由分诊至重症区,绿色提示由分诊至急诊区[7];一卡通芯片经扫描后,能自动识别、存储患者信息,包括基本身份信息、入院时间、溶栓药物信息、达到/离开CT室时间、达到/离开溶栓抢救室时间等。
(3)遵医嘱模块:该模块涉及多个子系统,如通信子系统、医学影像存档子系统、反射信息管理子系统等,能实现对卒中患者检查信息、检验结果的及时收集,并传输至医生电脑端或移动设备端,便于医生获取患者病情信息,并及时做出正确诊断,制订救治方案。
(4)静脉溶栓用药配制模块:该模块包含了多个系统端口,如前台核对端口、后台摆药端口、配药端口等,其功能包含自动发送、接收及打印处方,且溶栓药物配制完成后,经院内物流系统能直接运输至急诊治疗室,以满足抢救用药需求。
(5)急诊查询统计模块:主要负责对各时段患者分布情况、高峰时段、卒中类型、费用支付等信息的动态监测,为护理人员统计急性卒中就诊信息、器械耗材清点等提供便利。
1.2.2.3 急诊急性脑卒中患者信息化管理平台功能 研究构建的急诊急性脑卒中患者信息化管理平台功能分为数据采集功能、数据分析功能,具体如下:
(1)数据采集功能:平台数据采集功能的实现涉及物联网定位系统、急诊信息系统、移动终端;护理人员为患者佩戴定位手腕带起,即开始数据采集,患者经过物联网基站部署点后,如医院大门、抢救室、CT室等,即可通过识别腕带采集“达到/离开时间”,以形成完整的就医时间轨迹,所有信息均同步至云端服务器;急诊信息系统涉及预诊台系统、急诊收费处系统、急诊CT室系统,实现了对事件发生时间的精确记录,以形成固定时间段内的移动轨迹;移动端有扫码识别、信息查询等功能,医护人员通过移动端能获取患者360°视图,包括病历文书、急诊诊疗资料、生命体征趋势图等。
(2)数据分析功能:平台根据卒中救治流程形成救治时间轴,即“入院→预检分诊→挂号→达到抢救室→抽血送血→检验科接收→医师会诊接诊→医师诊断→离开抢救室→到达CT室→CT检查→离开CT室→签署知情同意书→配制溶栓药品→溶栓治疗→治疗完成”[8-9],并采集各救治环节的定位数据,进而形成全流程时间轴视图,得到各环节执行时间分析报告;同时,以全流程时间轴视图为基础自动生成卒中个案数据库,可实现对卒中救治事件的关联分析,便于数据统计。
1.3 评价指标
统计急诊急性脑卒中患者救护效率、诊治效果所涉指标数值。
(1)救护效率:急诊急性脑卒中患者救护效率评价指标包括就诊至急诊医生接诊耗时(DTP,min)、就诊至卒中医生接诊耗时(DTT,min)、就诊至CT完成报告耗时(DNT,min),护理人员根据急诊诊疗记录单对上述3指标所涉时间信息进行收集,并统计时间数值,数值越小,则救护效率越高[10-11]。
(2)诊治效果:急诊急性脑卒中患者诊治效果评价指标包括溶栓例数、溶栓后24 h的NIHSS评分(分),其中NIHSS评价量表共有13个评价条目,量表评价总分为42分,量表评分越高,则溶栓效果越差[12]。
1.4 统计学处理
采用SPSS20.0统计学软件处理数据,计量资料以“均数±标准差”表示,组间均数比较采用t检验,计数资料比较采用χ2检验。检验水准α=0.05,P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者急诊救护效率比较
观察组患者就诊至急诊医生接诊耗时、就诊至卒中医生接诊耗时、就诊至CT完成报告耗时均短于对照组(P<0.05),见表1。
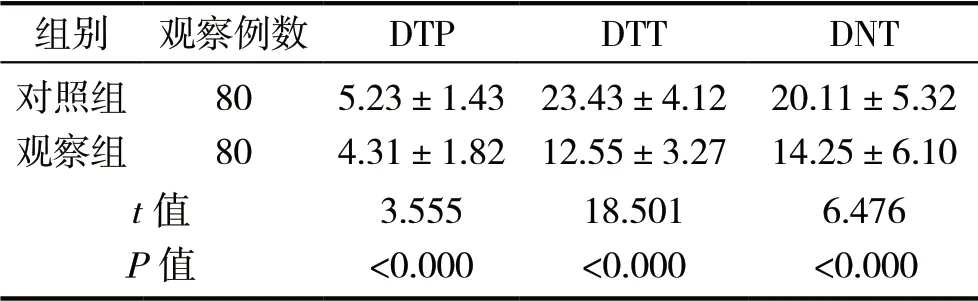
表1 两组患者急诊救护效率比较
2.2 两组患者急诊诊治效果比较
观察组患者溶栓率高于对照组,观察组溶栓后24 h的NIHSS评分低于对照组(P<0.05),见表2。
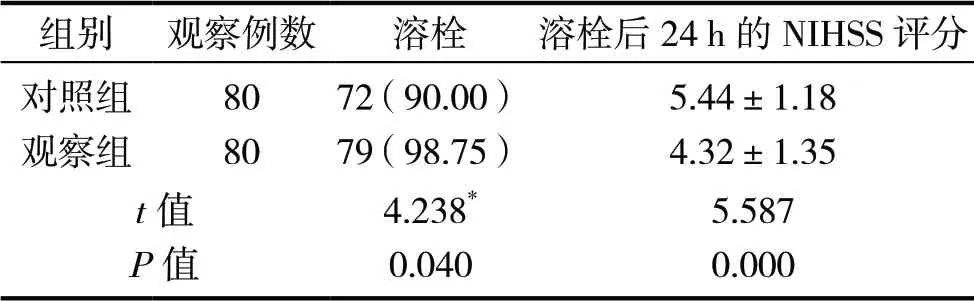
表2 两组患者急诊诊治效果比较
3 讨论
急性脑卒中病情发展快、病死率高,而尽早溶栓是降低卒中病死率、改善预后的重要举措,故卒中急诊治疗应简化就诊流程[13]。中国急性缺血性脑卒中诊治指南[14-15]提出,要构建急性脑卒中急诊一体化救治模式,并促进急诊急性脑卒中信息化管理,以减少各诊疗环节滞留时间,实现急诊患者管理信息化、规范化,提高护理服务质量。
本研究构建、应用了急诊急性脑卒中患者信息化管理平台,结果显示,观察组患者就诊至急诊医生接诊耗时、就诊至卒中医生接诊耗时、就诊至CT完成报告耗时均短于对照组(P<0.05),观察组患者溶栓率为98.75%大于对照组的90.00%,观察组溶栓后24 h的NIHSS评分为4.32±1.35分低于对照组的5.44±1.18分(P<0.05)。研究根据急诊需求、急性脑卒中患者急救流程设计信息化管理平台,涵盖了传统模式下急性脑卒中患者管理功能,实现了对患者病情的连续评估、观察,便于医护人员随时查阅患者信息,避免重复记录患者就诊内容,可缩短就诊时间;而预检分诊模块能根据患者信息实现对病情的快速、准确分析,能明显缩短分诊时间,遵医嘱模块实现了对患者检查、检验信息汇总,且能在第一时间传输至终端,便于诊疗医生及时获取信息,缩短了会诊时间,进而全面提升急性脑卒中患者救护效率。本研究所构建的急诊急性脑卒中患者信息化管理平台依据腕带、一卡通等信息系统,能实现对患者的评价分级,精准识别高危患者,便于临床采取针对性措施;同时,基于平台实施一体化信息管理能大大简化就诊流程,为溶栓争取时间,有助于提高急性脑卒中患者溶栓率、改善预后效果。
综上所述,急诊急性脑卒中患者信息化管理平台在急诊急性脑卒中患者中的应用,能提高急性脑卒中患者救护效率,改善诊治效果。
