急性颅脑损伤患者循证护理效果观察
2021-03-31孔祥凤
孔祥凤
颅脑损伤为急诊科常见急危重症,通常由交通意外事故、高空坠落、爆炸事件等引起,依据颅腔内容物与外界是否交通或损伤发生时间,分为闭合、开放性以及原发、继发性颅脑损伤[1]。颅脑损伤患者通常为复合伤,病情危重复杂、进展快,其治疗效果主要取决于当时受伤的严重程度与治疗的及时性、有效性,包括创口管理、多器官功能衰竭、失血性休克、营养支持等[2];由于大量输血、输液,容易造成内环境紊乱、酸碱代谢失衡及凝血功能异常;患者恢复期卧床时间长,肺部感染非常常见,若合并有肺挫伤、血气胸、连枷胸及误吸等,极易形成严重肺部感染,导致肺功能不全,引起脑缺氧,加剧脑水肿[3]。鉴于以上病情的复杂性,以循证护理为基础建立标准化护理对提高治疗效果具有重要意义[4]。护理质量作为临床管理核心,其循证护理是质量评价的关键,通过借鉴各种先进管理方法及对监测数据的分析,寻找改进策略,构建操作性、可影响患者预后[5]。研究表明[6],循证护理可对临床护理质量及患者预后造成直接影响。基于此,本研究探讨循证护理干预对急性颅脑损伤患者临床应用效果,现报道如下。
1 对象与方法
1.1 研究对象
选取2019年12月—2020年12月医院收治的急性颅脑损伤患者86例为研究对象。纳入条件:符合颅脑外伤诊断标准[7]并确诊;入院时GCS评分为3~12分;无其他重要脏器损伤;患者及家属同意参与本次研究。排除条件:合并其他严重代谢性疾病;依从性较差,不同意参与本次研究。将2019年12月—2020年6月收治的患者列为对照组,将2020年7—12月收治的患者列为观察组。对照组年龄35~68岁,平均42.12±3.51岁;男22例,女21例;GCS评分3~11分,平均5.62±1.11分;颅内血肿23例,脑挫裂伤20例。观察组年龄34~69岁,平均43.13±2.72岁;男20例,女23例;GCS评分4~12分,平均4.62±2.42分;颅内血肿18例,脑挫裂伤25例。两组患者在年龄、性别、GCS评分、疾病类型比较无统计学意义(P>0.05),具有可比性。
1.2 护理方法
1.2.1 对照组 给予常规护理,主要包括密切监测患者各项生命体征;注意观察患者的呼吸频率和幅度,给予呼吸道护理;避免循环兴奋现象,以免引起颅内出血;伤口护理,观察伤口是否有渗血、渗液等;引流管护理和营养支持、躁动护理以及康复训练等。
1.2.2 观察组 在对照组基础上实施循证护理,具体方案如下:
(1)护理敏感指标遴选:由对研究内容、目的、方法与指标的适用范围伴有一定熟悉程度,具备丰富临床与护理管理经验,熟悉循证护理相关理论,且来自不同医院的主管护师8名、副主任护师9名、主任护师、主任医师以及教授各2名,共同组成循证护理干预小组,小组开会讨论出相关护理敏感指标、相关技能操作以及如何进行临床监测等,制订循证护理敏感指标方案。并在临床中不断总结经验和问题,不断完善方案。
(2)制订循证护理方案:循证护理干预小组通过对初步形成的急性颅脑损伤护理敏感指标进行讨论,根据自身专业及临床经验提供建议补充,删除无法实施、无意义的条目选项。在制定第一轮的专家函询问卷后对函询结果进行讨论分析,并制定第二轮专家函询问卷,最终经专家函询意见确立最终急性颅脑损伤患者循证护理干预方案,主要针对院前急救护理,对患者病情的观察、护理操作以及各部门之间协调护理;预防低血压和血氧等措施;预检分诊、体位护理以及密切观察病情,进行院内急救护理;随后进行相应用药指导及营养支持等护理的指标监测,具体内容见表1。

表1 循证护理干预方案的内容
(3)临床实施:护理人员针对以上护理敏感指标对患者进行监测,填写每日敏感指标监测记录表,做好记录,并定期汇总后对患者病情进行评估,调整护理方案。如发生不良事件时,认真填写不良事件记录表,详细写明不良事件发生时间、原因、解决方案等,并及时上报,持续质量改进。
1.3 观察指标
(1)不良事件: 统计两组干预后的不良事件发生情况,主要包括导管脱落、用药错误、跌倒、输液外渗等。不良事件发生率=(导管脱落+用药错误+跌倒+输液外渗)/总例数×100%。
(2)生活质量:采用SF-36生活质量评分调查表[8]对两组患者干预后的生活质量情况进行评分比较,该调查表主要包括精力、心理健康、社会功能、躯体健康4个维度共36个条目,分值为36~144分。该量表具有较好的信度和效度,Cronbach’s α系数为0.836。
(3)并发症:统计两组干预后的并发症发生情况,主要有感染、应激性溃疡、压疮、脑水肿、深静脉血栓等。并发症发生率=(感染+应激性溃疡+压疮+脑水肿+深静脉血栓)/总例数×100%。
1.4 统计学处理
采用SPSS 20.0统计学软件进行数据分析,计数资料组间率比较采用χ2检验;计量资料以“均数±标准差”表示,组间均数比较采用t检验。检验水准α=0.05,P<0.05为差异具有统计学意义。
2 结果
2.1 两组干预后的不良事件发生情况比较
实施循证护理干预后,观察组患者的护理不良事件发生率低于对照组患者,差异有统计学意义(P<0.05),见表2。
2.2 两组患者干预后的生活质量情况比较
实施循护理干预后,观察组患者的生活质量评分高于对照组患者,差异有统计学意义(P<0.05),见表3。
2.3 两组干预后的并发症发生情况比较
实施循证构建的护理敏感指标监测后,观察组患者的并发症发生率低于对照组患者,差异有统计学意义(P<0.05),见表4。

表2 两组干预后的不良事件发生情况比较
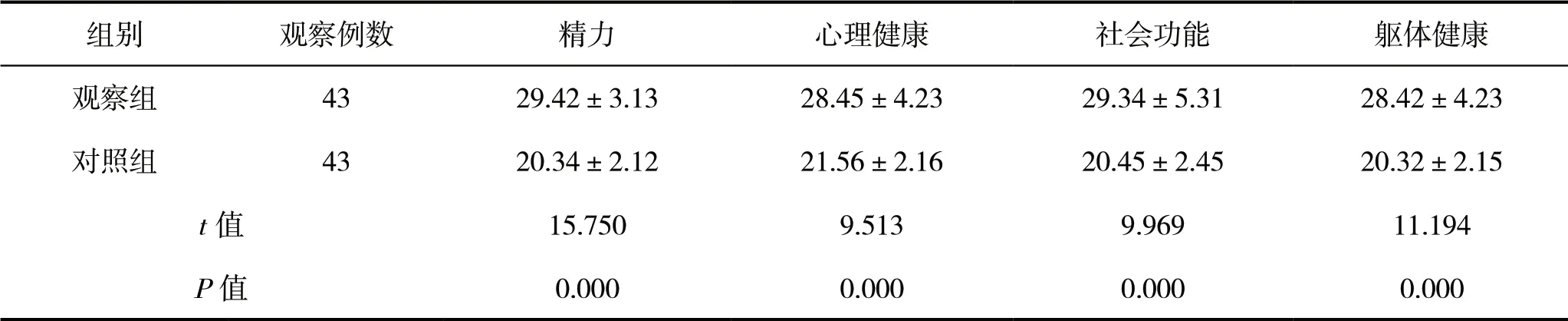
表3 两组患者干预后的生活质量情况比较(分)

表4 两组干预后的并发症发生情况比较
3 讨论
颅脑损伤为急诊科常见危重症疾病,其外伤不仅可对机体造成直接伤害,依据颅腔内容物、外界是否交通或损伤发生时间,分为闭合、开放性以及原发、继发性颅脑损伤[9]。据相关研究发现[10],急性颅脑损伤患者因激活凝血系统,可导致血小板计数和纤维蛋白原水平下降,且由于患者内稳态被破坏、良性颅内压增高、脑心交互作用、阵发性交感神经过度活动等因素,极易出现脑组织缺血缺氧、获得性凝血功能紊乱、脑血流下降等系列损伤。现临床急诊科普遍存在分流困难问题,据有关研究调查发现[11],急诊危重患者转运期间不良事件的发生率高达22.10%~70.0%,导致患者因延误病情致使威胁生命。因此,了解颅脑损伤的发生机制,结合外力作用的方向及部位,推测脑损伤性质等早期诊断和治疗对颅脑损伤患者预后尤为重要[12]。
本研究在“结构—过程—结果”模式的理论框架下,在参考相关循证与理论的基础上,通过明确问题、系统检索文献、评价文献质量和汇总证据,通过文献回顾、专家提案得出围手术期循证护理措施,同时经Delphi专家函询论证/检验,分析后筛选指标并确定该权重,最终循证护理方案[13]。其中因气道护理主要针对与重症颅脑损伤患者人工气道的护理,对于急诊科环境而言无法提取其中敏感性较强的普适性敏感指标[14],故而细化血氧饱和度监测相关内容。CT扫描反映了临床早期明确的成像与改善结果有关,仍然是确定急性颅脑损伤存在与程度选择的首选方式[15],因此CT时间的含义定义为60min以内的CT获得率。同时由于颅脑损伤患者均伴有意识障碍,作为跌倒的高危人群,实际诊疗中进入急诊的患者通常被要求严格卧床休息,然而患者可因颅内压升高、出现意识障碍,增加其因躁动而坠床的风险[16],故建议将跌倒发生率修改为坠床发生率。同时考虑到GCS评分作为患者死亡结局和预后的预测因子[17],可帮助临床随时观察患者病情变化,以确保第一时间为患者提供及时处理与治疗,故增加指标体温检测率与GCS持续评分率等敏感性指标。本研究探讨急性颅脑损伤患者护理循证护理效果观察,通过成立小组,实施循证护理干预,结果显示,实施循证护理干预后,观察组患者的护理不良事件发生率低于对照组患者(P<0.05);观察组患者的生活质量评分高于对照组患者(P<0.05);观察组患者的并发症发生率低于对照组患者(P<0.05)。由此可以看出,循证护理干预应用于急性颅脑损伤患者的临床护理中可显著降低不良事件发生率,提高生活质量。综上所述,循证护理干预应用于急性颅脑损伤患者的临床护理中可显著降低不良事件发生率,提高生活质量,减少并发症,为临床护理提供具备一定可信度及代表性的科学依据。
