血清肿瘤坏死因子α水平与2型糖尿病肾病的相关性及应用价值分析
2021-03-20代丹娇陈智伟张华清王双双
孙 艳,代丹娇,陈智伟,张华清,王双双
(南方科技大学医院内分泌科,广东 深圳 518055)
糖尿病(diabetes mellitus,DM)是由环境与遗传等多种病因共同作用引起的以糖代谢紊乱为特征的代谢性疾病。糖尿病肾病是DM最常见的慢性微血管并发症,严重影响患者的生活质量。据流行病学调查显示,糖尿病肾病约占糖尿病患者的40%,已成为我国乃至全世界慢性肾病的主要原因[1]。糖尿病肾病的发生与多种因素有关,包括氧化应激、血流动力学改变和炎症过程,其中炎症和细胞损伤可加剧糖尿病肾病的发展[2]。细胞因子是免疫系统中的重要介体,细胞因子的表达失调可以在很大程度上调节疾病的易感性。肿瘤坏死因子(TNF-α)是一种主要由单核细胞/巨噬细胞产生且与全身性炎症相关的细胞信号蛋白,在急性期反应中发挥着重要的作用[3]。研究显示,TNF- α基因的启动子区域识别出多种苷酸多态性,具有引起调节位点内部结构改变的能力,该结构改变可能干扰TNF- α的生物学功能,从而参与T2DM、糖尿病肾病等多种疾病发生发展[4]。本研究探讨TNF-α水平与2型糖尿病肾病血清生化指标及尿微量白蛋白/肌酐比值(ACR)等指标的相关性,并分析血清TNF-α在糖尿病肾病评估中的临床应用价值,为糖尿病肾病的诊断及治疗提供参考依据。
1 资料与方法
1.1 一般资料纳入2018年5月至2020年5月于我院诊治的2型糖尿病患者200例,纳入标准:符合DM诊断参考WHO(1999)标准,糖尿病肾病诊断参考糖尿病肾病防治专家共识(2014);年龄18~80岁。排除标准:①近3个月有低血糖昏迷或糖尿病性酮症酸中毒史;②尿路感染或其他肾病;③伴有高血压、心力衰竭、类风湿性关节炎等炎性疾病;④妊娠、肿瘤或其他内分泌疾病;⑤因各种因素无法配合完成本研究的患者。其中未合并糖尿病肾病者100例为DM组,其中男52例,女48例,年龄(54.13±7.05)岁;合并糖尿病肾病患者100例为糖尿病肾病组,其中男56例,女44例,年龄(56.28±3.05)岁。收集同期50例健康人为对照组,其中男27例,女23例,年龄(53.02±4.56)岁。三组性别、年龄比较,差异均无统计学意义(P>0.05);所有患者知情同意并签署知情同意书。
1.2 方法患者入院后抽取晨起肘静脉血5 ml,3000 r/min离心5 min,提取血清,采用酶联免疫吸附法(ELISA)测定血清TNF-α表达水平及血清检测空腹血糖(FBG)、血尿素氮(BUN)、肌酐(SCr)、总胆固醇(TC)、甘油三酯(TG)低密度脂蛋白(LDL-C)、糖化血红蛋白(HbA1c)及ACR等指标。
1.3 统计学方法采用SPSS 22.0软件进行统计学分析。计量资料采用均数±标准差表示,三组比较采用方差分析。组间比较采用 LSD-t检验;计数资料采用百分比(%)表示,组间比较采用χ2分析。相关性分析采用Spearman检验,ROC曲线预测TNF-α的诊断效能及最佳截断值。P<0.05为差异有统计学意义。
2 结果
2.1 三组患者一般资料比较DM、糖尿病肾病组患者的BMI、FBS、餐后2小时血糖(2 hPBG)、BUN、SCr、TG、TC、HDL-C、LDL-C、HbA1c、TNF-α等指标与对照组比较,差异均有统计学意义(P<0.05),且糖尿病肾病组病程、ACR、BUN值均高于DM组(P<0.05),见表1。

表1 三组患者一般资料的比较
2.2 糖尿病肾病的危险因素分析Logstic回归分析显示,病程、BUN、Cr、TG、TC、HDL-C、LDL-C、HbA1c、TNF-α为糖尿病肾病的独立危险因素(P<0.05),见表2。
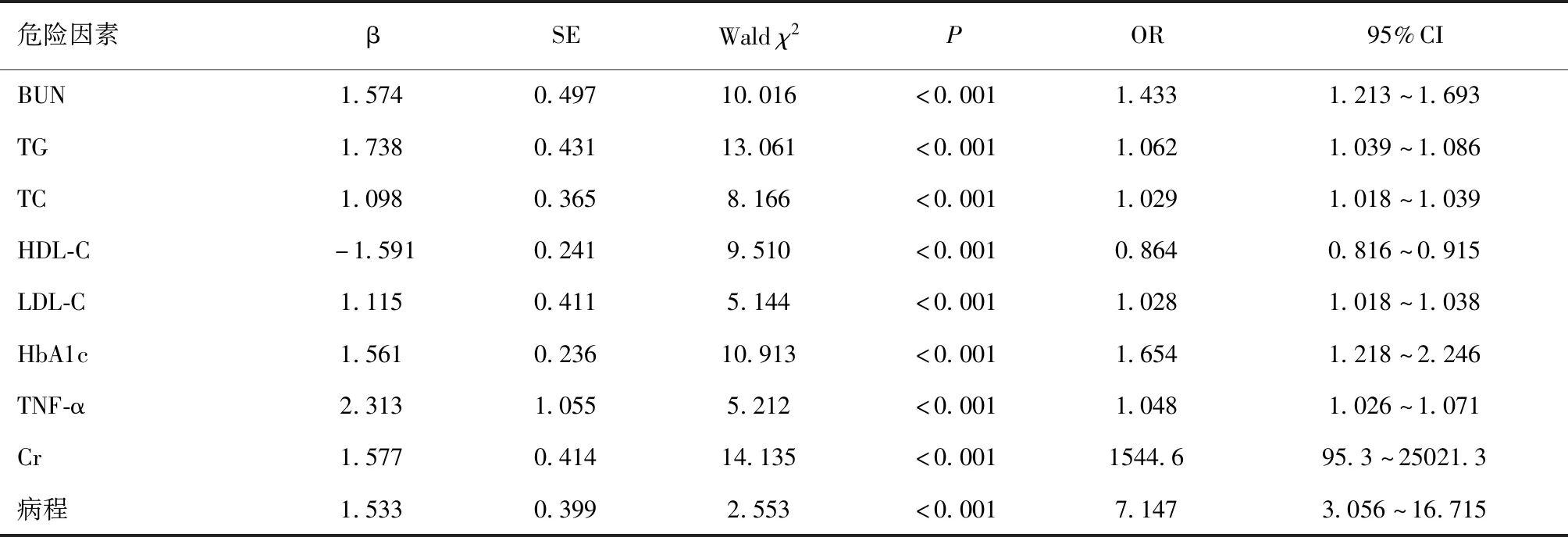
表2 糖尿病肾病危险因素的多元Logistic回归分析
2.3 糖尿病肾病患者血清TNF-α水平与不同参数的相关性相关分析表明,糖尿病肾病患者血清FBS、Cr、TC、LDL-C、HbA1c、ACR与血清TNF-α水平呈正相关(r=0.362、0.830、0.675、0.661、0.517、0.360,P<0.05),而BMI、2 hPBG、BUN、TG、HDL-C与TNF-α水平无明显相关性(P>0.05)。
2.4 TNF-α在诊断DM、糖尿病肾病中的ROC曲线分析ROC曲线显示,血清TNF-α诊断DM的 AUC值为0.875,在截断值为61.215 ng/L时具有最高诊断效能,其灵敏度、特异度分别为73.30%、96.00%;血清TNF-α在诊断糖尿病肾病时AUC值为0.966,在截断值为105.225 ng/L时具有最高诊断效能,其灵敏度、特异度分别为79.20%、100%;血清TNF-α在鉴别DM与糖尿病肾病时AUC值=0.835,在截断值为186.27 ng/L时具有最高诊断效能,其灵敏度、特异度分别为63.40%、93.10%,见图1。
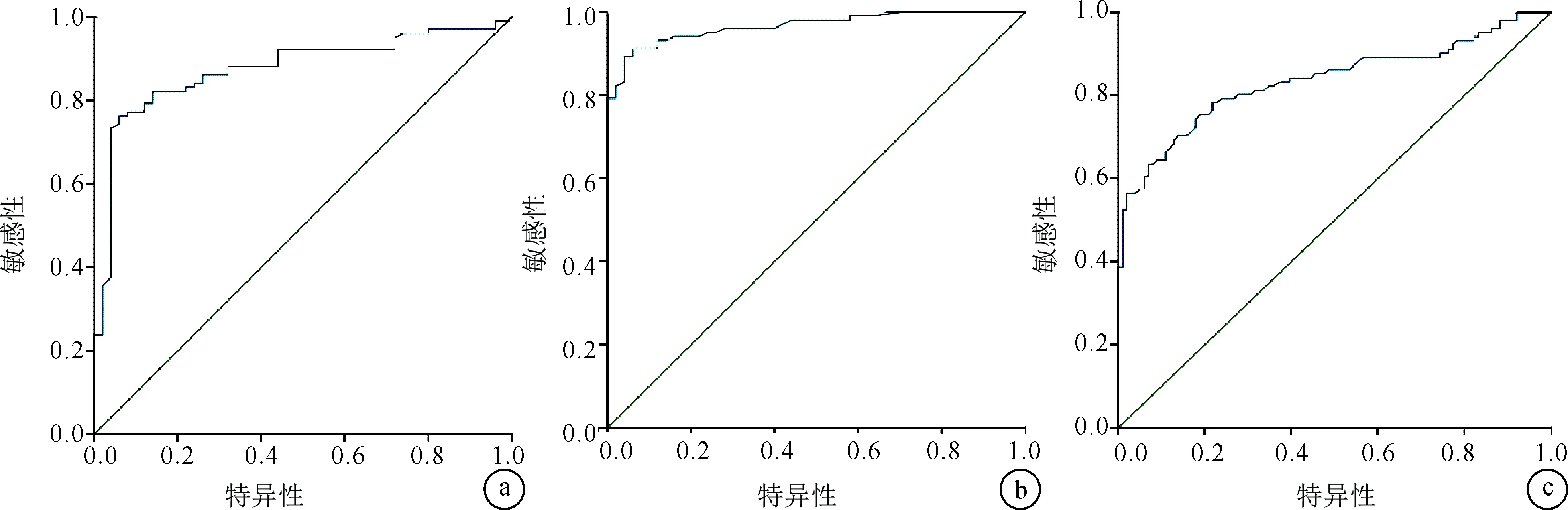
图1 TNF-α诊断DM、糖尿病肾病中的ROC曲线 a:DM;b:糖尿病肾病;c:鉴别DM与糖尿病肾病组
3 讨论
糖尿病肾病是最常见的糖尿病并发症之一,据流行病学调查显示,20%~40%的T2DM患者可进展为糖尿病肾病,同时糖尿病肾病可能导致终末期肾脏疾病的发生,从而诱发糖尿病患者的高死亡率[5]。研究显示,白细胞介素(IL)-1、IL-6和TNF- α等促炎细胞因子的高表达引起的炎症是T2DM的重要特征,提示TNF- α可能参与了T2DM和糖尿病肾病的发病过程,尤其是TNF- α对肾小球的毒性作用及介导炎症的发生可加重糖尿病肾病的进展[6]。
本研究显示,DM与糖尿病肾病患者的BMI均显著高于对照组,而DM和糖尿病肾病患者之间无显著差异,这些结果与Doghish等[7]报道结果相一致。肥胖症和DM都有共同的起始事件,这些事件会触发细胞内信号传导的异常,从而引发生长因子和细胞因子的表达异常,直接或间接地导致肾脏疾病的发生。在本研究中糖尿病患者的FBG、2 hPBG和HbA1c显著高于健康人群,同时糖尿病肾病组患者FBG、2 hPBG明显高于DM组,该结论与Alnaggar等[8]研究的糖尿病肾病患者的FBS、2 hPBG明显高于DM结论一致。糖尿病肾病患者的发病时间明显长于单纯糖尿病,长期暴露于高血糖状态会直接或影响血液动力学改变而损害肾脏结构,同时抑制肾小管肾反馈,扩张入球小动脉而诱导肾小球超滤,导致肾细胞和肾单位破坏,因此积极控制血糖水平对预防糖尿病肾病的发生具有重要的意义。
高血糖症造成多种代谢途径失调是糖尿病肾病相关肾脏病理学改变的重要引发因素。据报道,高血糖会加剧线粒体活性氧的产生,氧化应激加剧导致糖尿病肾病的损伤,从而导致细胞凋亡性死亡[9],单核细胞、巨噬细胞产生的TNF- α在糖尿病肾病发病的氧化应激过程中起着至关重要的作用。本研究结果显示,DM、糖尿病肾病患者的血清TNF- α水平均显著高于健康人群,同时糖尿病肾病患者高于单纯DM患者,糖尿病肾病组中TNF- α水平与FBG、Cr、TC、LDL-C、HbA1c和ACR呈显著正相关。相关报道显示T2DM患者血清TNF-α水平可高于正常人3~4倍,并且在糖尿病性微量蛋白尿患者中更高[10]。TNF- α在介导炎症过程中起关键作用,对上皮细胞、肾小球膜细胞和肾小球细胞具有细胞毒性,可造成肾小球、肾小管间质损害从而直接导致肾脏损伤[11]。基于上述观点,结果支持了TNF- α在高血糖介导的肾小球损伤中的细胞毒性作用,进而导致进行性白蛋白尿,以及Cr、ACR的变化,因此积极检测T2DM患者血清TNF- α的变化可作为糖尿病肾病损伤程度的反映,并对预防及治疗糖尿病肾病具有一定的潜在价值。
TNF-α参与了糖尿病及糖尿病肾病的发生发展,本研究利用血清TNF-α在诊断DM的灵敏度、特异度分别为73.30%、96.00%;TNF-α诊断糖尿病肾病灵敏度、特异度分别为79.20%、100%,谢颖翀等[12]研究也证实TNF-α在诊断糖尿病肾病发生中的应用价值,与本研究结论一致。同时,本研究显示利用血清TNF-α可对DM与糖尿病肾病的鉴别具有较好的应用价值,在TNF-α截断值为186.27 ng/L时具有最高鉴别效能,灵敏度、特异度分别为63.40%、93.10%。
综上所述,血清TNF- α水平与糖尿病肾病的严重程度具有一定的相关性,利用血清TNF-α在诊断DM、糖尿病肾病及鉴别DM与糖尿病肾病中均具有较好的应用效能。积极检测血清TNF-α对糖尿病患者进行评估,有助于早期发现糖尿病肾病并进行干预治疗,对延缓患者病情进展具有重要的临床应用价值。
