心肺强化间歇训练对老年慢性阻塞性肺疾病康复期患者心肺氧合能力和运动能力的影响
2021-03-20张琼
张 琼
(成都市蒲江县人民医院呼吸内科,四川 成都 611630)
慢性阻塞性疾病(COPD)主要累及肺脏,随着疾病进展,可导致全身炎症反应、骨骼功能障碍等肺外其他器官或组织的不良反应,从而限制患者活动能力,降低其生活质量[1]。流行病学调查显示COPD在40岁以上人群患病率较高,且因过高的发病率、致残致死率等特点,现已成为重要的公共卫生问题[2]。肺康复是美国心肺科以及胸科医师在1997年正式提出的,其目的在于减轻COPD患者呼吸困难症状,提高运动耐力和生活能力,主要是在规范化药物治疗基础上,进行综合性的康复训练[3]。COPD患者大部分伴有运动能力的减退,既往研究表明呼吸困难和骨骼肌能力减退是主要原因,但通过规律、有效、个体化的康复训练可有效改善[4]。但在实际临床应用中,康复训练方案的具体形式、强度、频次等均未形成统一标准规范。心肺强化间歇训练适宜心肺运动试验为指导制定的康复方案,本研究通过前瞻性随机试验探讨该方案对老年COPD康复期患者心肺氧合能力和运动能力的影响。现报道如下。
1 资料与方法
1.1 一般资料2019年9月至2020年9月我院诊治的168例老年COPD患者,纳入标准:①符合COPD诊断标准[5],且患者处于康复期;②年龄60~78岁;③认知沟通能力正常;④患者知情同意,经医院伦理委员会批准。排除标准:①合并肺结核或重要器官障碍者;②严重心律失常者;③激素依赖型者;④肢体功能障碍者;⑤近半年有规律性运动者。随机信封法分为常规组83例和强化组85例,两组一般资料比较差异无统计学意义(P>0.05)。见表1。

表1 两组一般资料比较
1.2 方法常规组给予氧疗、止咳化痰、营养支持等常规治疗;同时给予健康宣教(包括戒烟、COPD治疗方法、护理注意事项等);指导患者进行常规运动训练,包括呼吸训练(腹式呼吸,1~2次/日,10 min/次)、有氧运动(步行、骑固定式脚踏车等,3~5次/周,15~20 min/次);制定营养饮食计划,监督患者执行等。强化组在常规组基础上给予心肺强化间歇训练:由两名经验丰富的康复医师和责任护士对患者全程进行指导,并督促患者规律参与训练,保证研究的准确度。干预前应先向患者讲解训练的目的、具体方案内容、安全性等相关知识,患者知情同意后方可进行。每次运动前给予患者5~10 min的热身运动,充分热身后根据患者的运动负荷进行康复训练,共计训练12周。强化训练方案:第一阶段:通过改良版的活动平板实验、心肺运动试验评估患者的运动耐受力和多项机体代谢指标,结合其病情、年龄、身高、体重等因素制定训练方案。前2周设为适应周,运动内容:①呼吸训练,训练方法有圆唇吐气法(嘴唇呈圆形,以鼻子吸气、嘴巴吐气,遵循吸-吸-吐-吐-吐-吐)、腹式呼吸法(遵循吸气时腹部凸起,吐气时腹部凹下的方法)、放松呼吸技巧(坐或立时将身体前倾20~45度)。②上下肢训练,上肢通过双臂伸展、扩胸运动、坐位体前屈等运动进行训练,2次/天,20 min/次;下肢通过原地踏步、缓慢步行等运动进行训练,2次/天,20 min/次。第二阶段:4周的中等强化训练,运动内容:①可通过吹气球、蜡烛、羽毛等小游戏强化呼吸训练,设置小礼物奖励鼓励患者参与。②在患者可耐受情况下,教授患者太极运动,每日早晚各锻炼20 min。第三阶段:6周的强化训练,运动内容:①通过腹部重锤负荷法(即在腹式呼吸过程中增加腹部重物以对抗腹部膨隆)、呼吸训练器(通过吸气训练仪在吸气时增加抵抗)进一步强化心肺功能,上述两种方法均在医师指导下进行,且干预过程中严格监测患者身体情况。②可通过脚踏功率自行车、跑步机上行走、划船机等有氧运动强化训练,3~5次/周。质量控制:整个干预过程均在医师或责任护士指导下进行,若患者在训练中出现胸闷、心慌、头晕、呼吸困难等症状均应立即结束运动,后续根据患者情况对训练方案进行调整。
1.3 观察指标①心肺氧合能力:于干预前后采用气体分析仪对患者的消耗MET值(METspk)、一次最大摄氧量(VO2MAX)和主观用力感觉(RFEspk)进行监测。②运动能力:于干预前后指导患者进行6 min步行实验(6MWT),以20 m为路线长度,记录患者6 min内往返运动距离,并采用COPD评估测试(CAT)[6]评估运动能力,共计8个条目,采用5级评分法,共计40分,分值越高表示运动能力越差。③血气指标:于干预前后抽取患者桡动脉血2 ml,采用血气分析仪监测pH值、动脉血氧饱和度(SaO2)、氧/二氧化碳分压(PaO2、PaCO2)水平。④肺功能:于干预前后采用肺功能仪检测第一秒用力呼气量(FEV1)、用力肺活量(FVC)和呼气峰流速(PEF)水平。⑤生活质量:于干预前后采用COPD生存质量(CRQ)问卷[7]进行评估,主要涉及情感、疲劳等4项。
1.4 统计学方法采用SPSS 20.0统计软件分析数据。计量资料以均数±标准差表示,组间比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组心肺氧合能力比较两组干预后心肺氧合能力各项指标水平均升高,且强化组高于常规组(P<0.05)。见表2。

表2 两组心肺氧合能力比较
2.2 两组运动能力比较两组干预后6MWT上升、CAT评分下降,且强化组上升或下降幅度大于常规组(P<0.05)。见表3。

表3 两组运动能力比较
2.3 两组血气指标比较两组干预后pH、SaO2和PaO2水平均升高,PaCO2水平降低,且强化组上升或下降幅度大于常规组(P<0.05)。见表4。
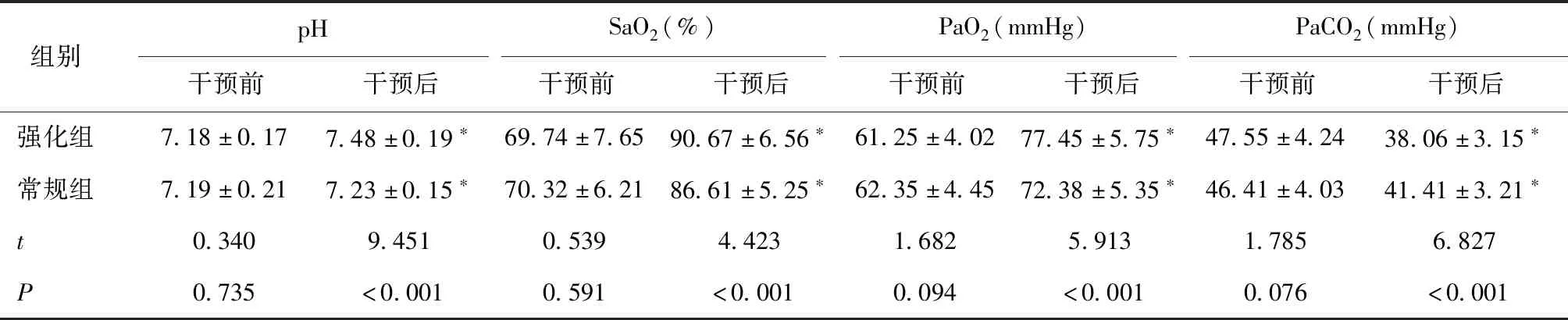
表4 两组血气指标比较
2.4 两组肺功能比较两组干预后肺功能指标均上升,且强化组上升幅度大于常规组(P<0.05)。见表5。

表5 两组肺功能比较 (L)
2.5 两组生活质量比较两组干预后各项生活质量指标水平均上升,且强化组高于常规组(P<0.05)。见表6。
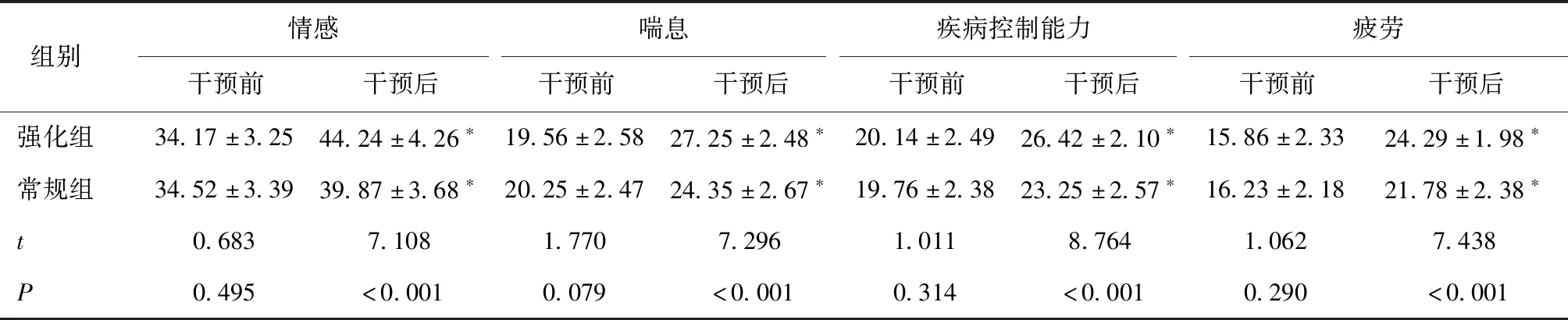
表6 两组生活质量比较 (分)
3 讨论
COPD患者气流受限多呈进行性加重,表现为气促、胸闷等呼吸系统症状。近年来,国内外多位学者及多项研究证实肺康复能不同程度的减轻COPD患者症状,提高其运动耐力,从而对预后产生正性影响[8,9]。现如今肺康复也愈加收到医务工作者、患者及其家属的重视。运动训练作为肺康复内容中的重要一环,也是其核心。国外Donairegonzalez等[10]研究表明长期而有规律的运动训练可减少COPD并发症的发生。目前国内虽有部分关于运动训练的研究,但其方法大多较为常规化,且对于心肺强化间歇训练是否能提高运动能力和生活质量尚无定论,尤其缺少对于老年COPD患者的研究。
3.1 心肺强化间歇训练可改善患者心肺氧合能力和血气指标本研究显示两组干预后心肺氧合能力各项指标水平均升高,且强化组高于常规组,分析其原因可能是,有氧运动可促进心脏血管侧枝循环形成,改善内皮功能,提高冠脉血流量,增加冠状动脉血流灌注,从而增加心肌收缩力以及肌肉对氧气的利用率,减轻机体缺血情况;同时运动可促进血液循环,改善心脏的射血功能[11]。另运动强度以渐进式进行,可改善患者呼吸肌收缩和舒张功能,以增强呼吸肌耐力,增加患者肺泡通气量,促使气体能够得到有效交换,提高机体氧合能力。陈梓等[12]通过指导老年冠心病患者进行太极运动,也证明低强度的有氧运动可改善其氧合能力,与本研究结论相符。COPD的发生会导致肺排出CO2能力障碍,COPD患者血气指标水平与正常人有显著差异,可作为COPD的诊断以及预后评估指标。本研究显示两组干预后pH、SaO2和PaO2水平均升高,PaCO2水平降低,且强化组上升或下降幅度大于常规组,其原因可能是间歇性训练可增加机体对于酸性代谢产物的缓冲能力;同时可通过增加组织摄取,利用氧的能力来提高有氧代谢能力,从而改善血气分析指标。伏冉等[13]研究也表明康复训练可改善COPD患者血气指标,与本研究结果一致。
3.2 心肺强化间歇训练可促进运动能力和肺功能的提高COPD患者在急性症状被控制后,肺功能仍呈进行性降低,同时因年龄因素导致的自身防御和免疫功能降低,还会发生各种心肺并发症。此外,COPD因可累及骨骼肌也会对患者运动能力产生不良影响。本研究显示强化组6MWT和肺功能指标均高于常规组,CAT评分低于常规组,循证医学也证明通过运动康复可以提高患者运动耐量,与本研究结论高度契合。考虑其原因可能是方案中运动腹式呼吸可协调膈肌和腹肌活动,有利于提高潮气容积,增加肺泡通气量;而缩唇呼吸可延缓呼气气流压力降低,提高气道内压力,更利于肺内残气的排出;同时通过强化呼吸训练可进一步促进患者肺功能恢复,纠正其异常的呼吸模式,增强呼吸肌功能,从而改善呼吸困难和运动水平[14]。
3.3 心肺强化间歇训练可提高患者生活质量COPD患者因运动能力受限、肺功能降低,导致骨骼肌萎缩、通气量不足等问题,而上述问题反过来会进一步促使病情进展,形成恶性循环,对患者心理状态、生活质量等均造成严重影响。CRQ是呼吸系统疾病患者常用的量表,可有效、可靠的反映患者生活质量、症状持续时间等。本研究显示两组干预后各项生活质量指标水平均上升,且强化组高于常规组,考虑其原因可能是与心肺强化间歇训练对患者呼吸困难等疾病症状的改善以及运动功能、心肺功能的促恢复作用有关;同时通过上下肢的锻炼还可以促进日常生活活动能力的恢复,从而促进患者生活质量的提高[15]。
综上所述,心肺强化间歇训练应用于老年COPD患者中,对于其心肺氧合能力、肺功能以及运动能力的提高均具有较好的促进作用,进而可改善患者血气指标和生活质量。但因研究对象为老年患者,无法排除部分潜在的隐匿性心血管疾病,同时未针对性的进行更长期的相关指标测定,未能更深入探讨患者肺功能与心肺功能指标之间的相关性,这也是下一步拟完善地方。
