双水平气道正压通气治疗慢性阻塞性肺疾病急性加重期合并Ⅱ型呼吸衰竭患者的临床疗效
2021-03-17谭桂花
谭桂花
(重庆三峡医药高等专科学校附属医院呼吸与危重症医学科,重庆 404037)
慢性阻塞性肺疾病(chronic obstructive pulmoriary disease, COPD)在临床上较为常见,慢性阻塞性肺疾病急性加重期(AECOPD)患者病情发展较快,多数患者合并呼吸衰竭。目前针对此类患者的治疗方案主要是在抗炎、平喘祛痰的基础上给予抗感染药物、糖皮质激素治疗,同时进行低流量吸氧以达到通畅气道、改善通气功能的作用,但对肺功能的改善效果仍有待提升[1]。双水平气道正压通气(BiPAP)是一种无创通气方式,在AECOPD合并呼吸衰竭患者中应用能快速纠正低氧血症,改善患者的肺氧合功能和肺通气量,缓解患者的呼吸困难症状,从而降低气管插管概率,缩短住院时间,减轻患者的痛苦和经济负担[2]。基于此,本研究探讨了BiPAP治疗对AECOPD合并Ⅱ型呼吸衰竭患者血气分析与气道重塑指标的影响,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 按照随机数字表法将2019年4月至2020年10月重庆三峡医药高等专科学校附属医院收治的118例AECOPD合并Ⅱ型呼吸衰竭患者分为对照组(59例)和观察组(59例)。对照组中男、女患者分别为30、29例;年龄45~72岁,平均(62.6±5.9)岁;COPD病程3~10年,平均(6.9±2.3)年。观察组中男、女患者别为33、26例;年龄43~75岁,平均(62.3±6.1)岁;COPD病程3~12年,平均(7.0±2.4)年。对比两组患者一般资料,差异无统计学意义(P>0.05),组间可实施组间对比。纳入标准:符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》[3]中关于AECOPD的诊断标准;符合《内科学》[4]中关于Ⅱ型呼吸衰竭的诊断标准。纳入标准:符合上述诊断标准者,且经临床检查诊断确诊者;依从性良好者;静息状态下动脉血氧分压(PaO2)<60 mmHg(1 mmHg=0.133 kPa),动脉血二氧化碳分压(PaCO2)>50 mmHg者等。排除标准:无自主呼吸,呼吸道分泌物多且无力咳出,需气管插管有创机械通气者;合并严重高血压、心律失常、心力衰竭等其他严重疾病者;既往有上气道损伤或狭窄、中重度肺大疱者;妊娠期或哺乳期女性;治疗配合度差者等。研究经重庆三峡医药高等专科学校附属医院医学伦理委员会审核批准,患者家属签署知情同意书。
1.2 治疗方法 对照组患者采用祛痰止咳、纠正酸碱失衡等对症支持治疗,并在此基础上应用抗感染药物、糖皮质激素等综合治疗,同时应用鼻导管低流量吸氧治疗,氧流量为2 L/min,严密监测患者的生命体征[5]。观察组患者在对照组的基础上联合无创呼吸机通气治疗,选择BiPAP多功能双水平无创呼吸机(美国伟康公司,型号:Harmony S/T型),采用自主呼吸/定时模式(ST),经口鼻或是面罩正压通气,设定吸气压(IPAP)为10~20 cmH2O(1 cmH2O=0.098 kPa),呼气压(EPAP)为4~8 cmH2O,吸气压与呼气压之间的差值应>4 cmH2O,吸入氧浓度为30%~60%。在通气期间严密监测患者的动脉血气指标、临床症状缓解情况等,在通气的间歇期可咳痰、进食,6 h/次,3次/d,连续治疗7 d。
1.3 观察指标 ①比较两组患者治疗72 h后临床疗效,其中显效:治疗24 h内患者的临床咳嗽、呼吸困难、肺部啰音等症状大部分好转,且动脉血气指标有明显的改善,PaCO2下降>50%;有效:治疗72 h内相关症状有一定减轻,且动脉血气指标有一定的好转,PaCO2下降20%~50%;无效:治疗72 h后临床症状体征、动脉血气指标改善不明显或是出现加重的情况,PaCO2下降<20%[3]。临床总有效率=显效率+有效率。②比较两组患者治疗前及治疗2、6、24 h后血气分析指标,分别抽取两组患者动脉血3 mL,采用血气分析仪检测PaO2、PaCO2指标。③比较两组患者治疗前、治疗7 d后气道重塑指标,抽取两组患者空腹静脉血3 mL,离心(3 000 r/min,10 min)后取血清,采用全自动免疫分析仪检测血清碱性成纤维细胞生长因子(bFGF)、神经生长因子(NGF)、基质金属蛋白酶抑制因子 -1(TIMP-1)水平。④记录并比较两组患者通气治疗期间呼吸机相关性肺炎、腹胀、面部压伤等不良反应发生情况。
1.4 统计学分析 使用SPSS 24.0统计软件处理数据,血气分析、气道重塑指标为计量资料,以(±s)表示,两组间比较采用t检验,多时间点比较采用重复测量方差分析;临床疗效、不良反应为计数资料,以[ 例(%)]表示,采用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效 治疗72 h后观察组患者临床总有效率(96.6%)与对照组比(84.7%)显著升高,差异有统计学意义(P<0.05),见表1。

表1 两组患者临床疗效比较[ 例(%)]
2.2 血气分析指标 治疗2~24 h后两组患者PaO2与治疗前比均呈逐渐升高趋势,且观察组患者各时间点与对照组比均显著上升;PaCO2与治疗前比均呈逐渐降低趋势,且观察组患者各时间点与对照组比均显著下降,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者动脉血气分析指标比较(±s, mmHg)
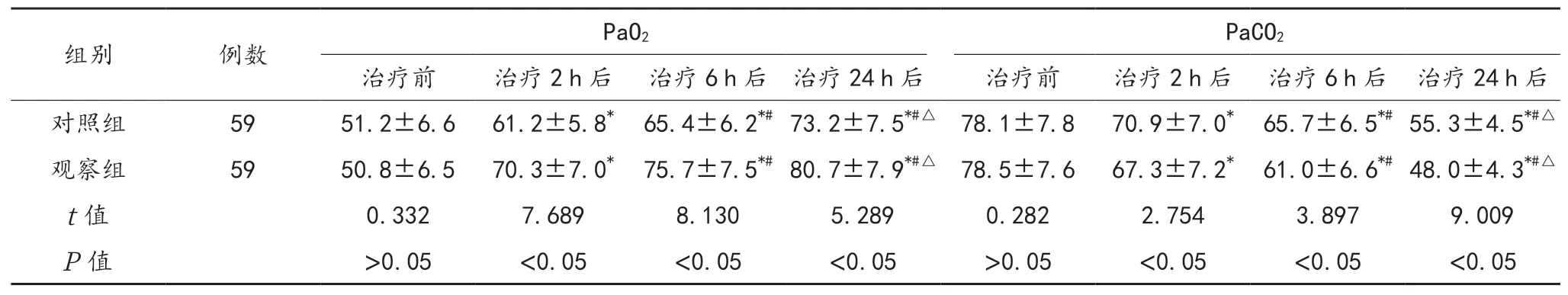
表2 两组患者动脉血气分析指标比较(±s, mmHg)
注:与治疗前比,*P<0.05;与治疗2 h后比,#P<0.05;与治疗6 h后比,△P<0.05。PaO2:动脉血氧分压;PaCO2:动脉血二氧化碳分压。1 mmHg=0.133 kPa。
?
2.3 气道重塑指标 治疗7 d后两组患者血清bFGF、NGF、TIMP-1水平与治疗前比均显著降低,且观察组与对照组比显著下降,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者气道重塑指标比较(±s)

表3 两组患者气道重塑指标比较(±s)
注:与治疗前比,*P<0.05。bFGF:碱性成纤维细胞生长因子;NGF:神经生长因子;TIMP-1:基质金属蛋白酶抑制因子 -1。
?
2.4 不良反应 对照组患者治疗期间出现1例上腹部不适,1例鼻咽部干燥,不良反应总发生率为3.4%(2/59);观察组患者治疗期间出现1例腹胀,1例鼻咽部干燥,2例声嘶,不良反应发生率为6.8%(4/59),观察组患者不良反应总发生率高于对照组,但组间比较,差异无统计学意义(χ2= 0.176,P>0.05)。
3 讨论
COPD的主要特征是不完全可逆的气流受限,呈进行性发展,通常会急性加重发作。随着COPD病情的进展,由于小气道狭窄导致通气障碍,使肺泡内的残气量增加,同时细支气管周围的炎症反应使肺泡壁被破坏,肺泡孔扩大,而扩张的肺泡可形成气肿囊腔,进一步降低肺组织的弹性,减少肺泡间的血流,大量肺泡和毛细血管丧失,通气与血流的比例失衡,导致换气功能障碍,肺通气和换气功能障碍又会引起低氧血症和高碳酸血症,最终引发呼吸衰竭。
临床研究指出,呼吸衰竭的发生往往是呼吸道内大量痰液潴留、呼吸肌疲劳引起的[6],故而在治疗中需及时给予呼吸支持,以缓解患者的呼吸通气状况,并辅助解痉、止咳平喘、抗感染等其他对症支持措施,辅以呼吸兴奋剂、支气管扩张剂等药物综合治疗,同时给予低流量吸氧治疗,但治疗效果不佳,抢救时多需进行机械通气治疗[7]。
而随着无创呼吸机在临床上的优势凸显出来,无创呼吸机成为多种疾病患者的又一重要的呼吸支持方式。BiPAP主要通过减轻患者的膈肌做功来改善通气分布状态,对呼气相和吸气相分别提供一个辅助压,防止气道的塌陷,缓解内生负压导致的气道关闭,为患者提供一个较高的吸气压,从而抵消内源性的呼气末正压(PEEP),促进肺泡通气量的增加,并促进肺部气体分布明显改善,减少无效死腔通气量。在呼气时,BiPAP又能提供一个较低的PEEP来对抗内源性PEEP,从而预防肺泡萎陷的发生,促进肺弥散功能改善,排出肺内多余的二氧化碳,纠正高碳酸血症[8];同时还能减少呼吸做功,减少呼吸的氧耗,纠正呼吸衰竭;在应用BiPAP治疗时,医护人员根据患者的病情变化及时调整呼吸机的参数,减少相关不良反应发生[9]。本研究结果显示,治疗72 h后观察组患者临床总有效率(96.6%)与对照组比(84.7%)显著升高,治疗2~24 h后观察组患者PaO2与对照组比显著升高,PaCO2与对照组比显著下降,观察组患者不良反应总发生率高于对照组,但组间比较,差异无统计学意义,表明BiPAP通气治疗应用于AECOPD合并Ⅱ型呼吸衰竭,可改善患者血气指标,提高临床疗效,且安全性良好。
病菌感染是诱发AECOPD的重要因素,病菌感染造成了多种炎性细胞的浸润反应,大量的炎性细胞释放出的产物会直接刺激呼吸道上皮细胞,进一步加重气道的损伤,而持续性的气道炎症反应损伤和气道修复过程则是引起气道重塑的病理基础。血清bFGF、NGF均为促进细胞生长的因子,可促进细胞增殖、迁移,参与气道的重塑过程;血清TIMP-1是调节细胞外基质降解合成的重要酶类,在AECOPD合并呼吸衰竭患者体内水平较高[10]。气道重塑是指气管壁厚度不断增加、气道组织结构功能不断发生变化的过程,其一旦发生将会大大改变气道功能,可能导致对气管扩张剂不敏感、通气障碍等一系列后果,故而定期监测气道重塑指标,对于临床医师评估患者的气道结构和功能状态有重要意义。BiPAP治疗通过鼻/面罩辅助通气,纠正缺氧症状和二氧化碳潴留现象,改善呼吸道的防御功能,避免气道的进一步损害,从而有效抑制气道重塑发展,减轻对肺功能的损伤,快速缓解患者的呼吸通气障碍[11]。本研究中,治疗7 d后观察组患者血清bFGF、NGF、TIMP-1水平均显著低于对照组,表明BiPAP治疗应用于AECOPD合并Ⅱ型呼吸衰竭,可快速缓解患者的气道炎症反应,进而抑制气道重塑的发展,促进患者康复。
综上,BiPAP治疗应用于AECOPD合并Ⅱ型呼吸衰竭,可改善患者血气指标,快速缓解患者的气道炎症反应,抑制气道重塑的发展,且安全性良好,值得临床应用推广。
