免疫球蛋白治疗晚期妊娠合并血小板减少症临床观察
2021-03-15荣玉静
荣玉静
(濮阳市妇幼保健院妇产科,河南 濮阳 457000)
妊娠合并血小板减少症属于一种血液系统合并症,在产科较为常见,如未得到及时有效地诊断与治疗,很可能引发孕妇产时、产后大出血及新生儿颅内出血等并发症,对晚期妊娠合并血小板减少症分娩孕妇的生命安全造成严重威胁[1]。本研究回顾性分析100例晚期妊娠合并血小板减少症分娩孕妇的临床资料,探讨免疫球蛋白治疗晚期妊娠合并血小板减少症的临床效果和不良反应,报道如下。
1 对象与方法
1.1 对象 回顾性分析2018年1月—2020年1月濮阳市妇幼保健院妇产科100例晚期妊娠合并血小板减少症分娩孕妇的临床资料,依据用药方法分为免疫球蛋白组与糖皮质激素组,各50例。纳入标准:①均处于妊娠晚期。②均符合血小板减少症诊断标准[2]。③均无妊娠高血压。④均未合并引发早产、新生儿窒息等妊娠并发症。⑤孕周均≥29周。排除标准:①妊娠早中期。②有药物过敏史。2组孕妇年龄、孕周、产次、胎数比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组孕妇一般资料比较(n=50)
1.2 方法
1.2.1 治疗方法 糖皮质激素组:给予孕妇静脉滴注10 mg甲泼尼龙注射液(浙江仙琚制药股份有限公司,国药准字H20103294,规格:20 mg×2支)+250 mL质量分数为0.9%氯化钠注射液,每日1次,1周后口服甲泼尼龙片(浙江仙琚制药股份有限公司,国药准字H20103294,规格:4 mg×24片),每日1次,每次1片。免疫球蛋白组:给予孕妇肌内注射0.02 mL免疫球蛋白(四川远大蜀阳药业有限责任公司,国药准字S20083007,规格:1 mL,每瓶100 IU),每日1次。2组均在产后结束治疗。
1.2.2 疗效评定标准 显效:治疗后孕妇的血小板计数提升至100×109L-1以上,未出血;有效:治疗后孕妇的血小板计数提升至(90~100)×109L-1,未出血;无效:治疗后孕妇的血小板计数未提升或降低,有出血[3]。
1.2.3 观察指标 随访1个月观察:①达有效血小板计数时间。②不良反应(恶心、呕吐及头晕)发生情况。③孕期并发症(子痫、高血压及胎儿窘迫)发生情况。④妊娠结局(流产、早产及足月产)。

2 结果
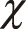

表2 2组临床疗效比较[ n=50,n(%)]
2.2 2组孕妇达有效血小板计数时间比较 免疫球蛋白组孕妇达有效血小板计数时间为(8.5±1.7)d,短于糖皮质激素组(11.4±3.0)d,差异有统计学意义(t=4.30,P=0.035)。
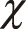

表3 2组孕妇不良反应发生情况比较[ n=50,n(%)]
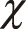

表4 2组孕期并发症发生情况比较[ n=50,n(%)]
2.5 2组妊娠结局比较 免疫球蛋白组孕妇的流产率、早产率低于糖皮质激素组,足月产率高于糖皮质激素组,差异有统计学意义(P<0.05)。见表5。

表5 2组妊娠结局比较[ n=50,n(%)]
3 讨论
溶血性尿毒症、弥漫性血管内溶血、重度子痫前期、妊娠高血压、脾功能亢进、再生障碍性贫血等疾病均会引发妊娠合并血小板减少症[4]。妊娠晚期孕妇合并血小板减少症随时可能临产,治疗时间有限,需要短时间内提升血小板数量,如果孕妇的血小板计数在100×109L-1以下,可能会出现出血情况;手术、分娩时血小板计数在50×109L-1以下,合并低蛋白血症、严重贫血者应给予人血白蛋白、血小板等成分输血治疗[5];如果血小板计数在30×109L-1以下,应给予免疫球蛋白、地塞米松、甲泼尼松等糖皮质激素治疗[6]。相关医学研究[7-8]表明,在晚期妊娠合并血小板减少症的治疗中,糖皮质激素、免疫球蛋白均有效,但免疫球蛋白疗效更佳。
本研究结果显示,免疫球蛋白组总有效率高于糖皮质激素组,孕妇达有效血小板计数时间短于糖皮质激素组,不良反应发生率、孕期并发症发生率、孕妇流产率、早产率均低于糖皮质激素组,足月产率高于糖皮质激素组,说明晚期妊娠合并血小板减少症分娩免疫球蛋白较糖皮质激素更能有效提升临床疗效,缩短孕妇达有效血小板计数时间,降低孕妇不良反应发生率、孕期并发症发生率、孕妇流产率及早产率,提升孕妇足月产率。糖皮质激素可抑制单核巨噬系统的吞噬作用,延长血小板寿命,同时可改善毛细血管脆性及刺激骨髓造血[9]。但是临床应用不良反应较多,而免疫球蛋白可抑制自身抗体产生,减少或避免单核巨噬系统对血小板的吞噬和破坏,促进血小板数量的增加,有效改善孕妇妊娠结局[10]。
综上所述,免疫球蛋白治疗晚期妊娠合并血小板减少症的临床效果优于糖皮质激素,可有效减少孕妇不良反应的发生。
