前臂环形跨关节与不跨关节两种人工血管动静脉内瘘的临床特点
2021-03-10范亚生王杰林丽娜
范亚生,王杰,林丽娜
(阳江市人民医院显微外科,广东 阳江 529500)
目前医疗机构中血液透析患者的数量增多,透析年限也正逐年延长,再加上一些患者在血管上存在不足,人工血管动静脉内瘘AVG的应用率显著提升[1]。依照肾脏病预后质量倡议中有关内容,可制定血管的选择次序为:前臂环形、上臂直型或曲线型、上臂环形。这种构建次序适用于肱动脉,但面对肘关节以下静脉时,并不适用,而跨肘关节的前臂环形AVG也能进行人工血管的构建,可这种方式对血管通畅性的影响,以及实施难度、并发症等问题,也是临床上非常重视的问题[2]。基于此,本研究以回顾性分析对比的方式研究跨关节与不跨关节两种方式的前臂环形AVG效果,以期为上述问题的处理提供建议,现报道如下。
1 资料和方法
1.1 临床资料 选取本院在2016年3月至2019年9月接收的构建前臂环形AVG的26例患者为研究对象,分别选用跨关节(跨肘关节组,n=13)与不跨关节(非跨肘关节组,n=13)两种方式对人工血管动静脉内瘘进行构建。跨关节13例患者中,男8例,女5例;年龄23~68岁,平均年龄(43.52±9.63)岁。不跨关节组男7 例,女6 例;年龄25~70 岁,平均年龄(45.85±9.52)岁。两组临床资料比较差异无统计学意义。纳入标准:慢性肾脏病(CKD)肾小球滤过率(GFR)<15 mL/(min×1.73 m2)],终末期肾脏病(ESRD)肾衰竭患者,须行前臂动静脉内瘘手术患者。排除标准:①有肿瘤或其他影响患者预期寿命的疾病;②有相关药物依赖患者,如吸毒、精神病患者;③心脏功较差,左心室射血分数<30%的患者;④不能自行保护内瘘患者。
1.2 方法 术前评估患者一般资料、血管彩超结果以及合并症情况等。根据患者血管的实际情况判断患者来制定跨关节或不跨关节的治疗方式:若前臂正中静脉、头静脉直径、肘部肱静脉其中一个条件允许,患者可以接受前臂不跨关节环形AVG 治疗;若上述3 个静脉存在局限性,且肘上贵要静脉>3.0 mm,则选择跨肘关节治疗。无论是跨关节还是不跨关节的治疗方式,均应采取臂丛神经阻滞和局部麻醉辅助的方式[3]。且手术主刀医师始终为1名,制定手术计划后,在彩超引导下,观察流入道和流出道血管的具体情况,检测前臂实际长度。不跨肘关节组患者在前臂左右侧成撵,构建宽度适中的内瘘走形。跨肘关节组患者根据血管情况,构建正“6”和反“6”型。肘部稍稍弯曲,于肘横纹侧边位置以走行线对其完成标记,避免人工血管横穿肘横纹,最终汇集前臂左右端,进而构建宽度适中的内瘘走形线[4]。在进行随访调查的过程中,采取彩超检查,若患者血管管径<1/2 四周血管管径,且存在下述几种现象:内瘘血流量<500 mL/min;和治疗方案中血流量存在严重不符的现象;透析静脉压增高明显,穿刺困难极大;透析充分性减小,即患者不能通过透析治疗达到并维持较好的临床状态,需行经皮腔内血管成形术PTA完成治疗[5]。人工血管血栓患者接受经血管鞘震荡抽吸取栓与球囊扩张治疗。
1.3 观察指标 一期通畅率:为经造影或多普勒超声检测无≥50%的再狭窄患者,统计后的通畅率。二期通畅率:指血管重建手术后发生闭塞经过处理又恢复通畅的患者,统计后的通畅率。此外应保证AVG通畅比率正常。
1.4 统计学方法 采用SPSS 22.0 统计软件进行数据信息的收集及处理,计量资料的表示方式是“±s”。以t检验、非参数检验的方式分别进行正态分布计量资料、非正态分布计量资料的组间对比分析,并且以单因素方差、多组秩和检验的方式进行多组间比较。以kaplan-meier 绘制生存曲线,以 Graphad Prism7 处理图形 ,以 log-rank 与 Gehan-Breslow-Wilcoxon test 完成对比分析,计数资料以[n(%)]表示,比较采用χ2检验。本研究所运用的检验方法都进行双侧检验,若P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者临床情况比较 非跨肘关节组术前透析年龄明显短于跨肘关节组,左右内瘘发生率明显高于跨肘关节,差异有统计学意义(P<0.05)。两组糖尿病、冠心病、高血压及围术期并发症发生率比较差异无统计学意义,见表1。
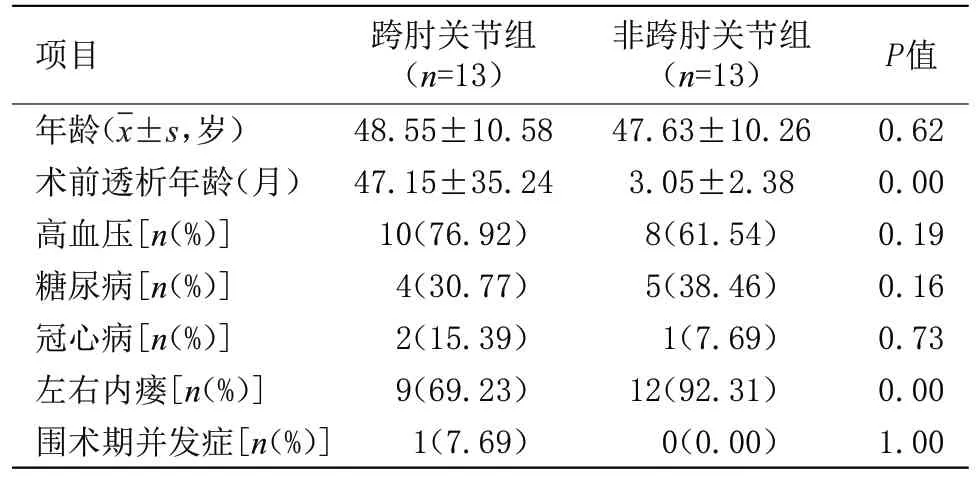
表1 两组患者临床情况比较
2.2 两组一期和二期通畅率比较 本研究的随访时长为12~41个月,平均时长(18.2±6.5)个月,不跨关节组1年一期通畅率为60.22%,跨肘关节前臂环形AVG 是48.73%,差异无统计学意义。不跨关节组1年二期通畅率为97.78%,跨肘关节组1年二期通畅率为100.0%,差异无统计学意义。
3 讨论
前臂环形AVG能使上臂静脉充盈,从而保证透析患者透析时充足的血流量,达到理想的透析效果,使透析治疗的实施更便捷,护理工作也易开展,这对透析血管通路的构建非常重要。一般来说,前臂环形AVG 流入道是肘部肱动脉,而流出道血管包括肱静脉、肘正中静脉、头静脉,进而完成不跨关节前臂环形AVG的构建[6]。
若患者由于病情的原因需长期接受透析的临床治疗,或患病同侧曾经接受过通路手术治疗的患者,都应采取构建前臂环形AVG 治疗方式[7]。本研究结果表明,跨关节组治疗前透析龄显著较长。根据患者的既往手术史,非跨关节组基本上在手术前并未接受建瘘手术,而跨关节组50%的患者是因为前臂自体动静脉内瘘丧失原本的功能之后,才接受建瘘治疗。
此外,非跨肘关节组1 年内二期、一期通畅率分别为100.00%、58.62%,高于跨肘关节组的98.18%、47.62%。表明两种方式在通畅率上存在一定的差异。分析原因主要是因为手术理念的优化,相关材料的改善,并且由于患者自我保护观念的强化等。
跨关节的前臂环形AVG在治疗过程中要多次开展PTA干预措施,进而使得二期通畅率始终保持在较优状态[8]。PTA是临床上首选的通路狭窄治疗措施。但是仅采取PTA 的方式,不能得到较好的一期通畅率,应反复采取其余干预手段。血液透析通路狭窄是PTA介入干预治疗的重点与难点,可采取高压球囊、药涂球囊、切割球囊等方式改善这个问题[9]。
在开展跨肘关节前臂AVG 治疗时,应注意以下几点:建立跨关节AVG 时,皮下隧道应由肘关节左右侧穿行,而不能由肘横纹下方横穿,这就能够减小由于关节弯曲导致人工血管出现打折或被压闭的概率,进而使得患者关节的正常活动不会因跨关节AVG治疗而被影响[10]。在跨肘关节AVG手术实施方案时,正“6”模式在和贵要静脉连接时便捷性更高,可是静脉支皮下走形还是主要借助内侧来完成的,进而会影响穿刺[11]。反“6”模式在实施时应控制人工血管和贵要静脉连接的角度,若是出现垂直连接的现象,血流非常容易对静脉壁产生冲击,因此导致流出道狭窄的现象[12]。
综上所述,若静脉流出道存在问题,应以肘上贵要静脉为流出道,并借此完成前臂环形跨关节AVG 的构建,运用多种通路,延长患者非导管透析龄,改善预后。
