人群体质量指数与甲状腺结节患病率及其恶性风险分层的相关性
2021-03-05孙荣欣郑召辉张强张媛媛赵冬
孙荣欣,郑召辉,张强,张媛媛,赵冬
(首都医科大学附属北京潞河医院内分泌代谢与免疫性疾病中心,北京市糖尿病防治重点实验室,北京 101149)
甲状腺结节是指发生在甲状腺内的肿块,可随吞咽动作而上下移动,当结节较大时,会引起气管、喉返神经、颈深部大静脉等压迫症状。甲状腺结节病因复杂,发病率高,人群发病率高达20%~50%,可单发或多发,其中多发较多见,且绝大多数(90%~95%)为良性[1]。近些年随着甲状腺筛查水平提高和超声技术的运用,甲状腺结节的检出率明显提高,并且依据美国甲状腺协会(American Thyroid Association,ATA)标准进行良恶性风险评估时,发现高恶性风险分层的甲状腺结节也愈发多见,进而加强甲状腺筛查对预防和及时诊治甲状腺结节具有重要意义。目前已有报道对甲状腺结节的患病风险进行探究,但甲状腺结节复杂的流行病学特点,使相关结论存在较大差异[2-3]。近些年,代谢综合征及其组分与甲状腺的紧密关系引起重视,加上随着饮食习惯改变、生活节奏加快、工作学习压力增加等影响,使得人群超重和肥胖现象愈发常见,体质量指数(body mass index,BMI)和甲状腺结节患病及恶性风险分层的关系已成为研究热点[4]。据此,本研究对2 248名体检人群进行分析,重点探讨BMI与甲状腺结节患病率及超声恶性风险分层的相关性。
1 资料和方法
1.1 一般资料
横断面调查分析2016年3月至2020年5月在首都医科大学附属北京潞河医院体检中心接受健康体检的2 248名体检者资料。其中,男性占47.78%(1 074/2 248),女性占52.22%(1 174/2 248);年龄19~75岁,平均(43.70±11.08)岁;BMI(17.82~31.20)kg/m2,平均(23.70±2.57)kg/m2。入选标准:年龄范围18~75岁,均于晨起空腹状态下接受体格检查、生化检查和甲状腺超声等检查项目,体检资料均保留完整。排除标准:(1)相关资料不全;(2)既往甲状腺手术、甲状腺癌放化疗史;(3)肢体残疾,影响BMI正常测量者;(4)合并严重器质性病变、严重自身免疫性疾病、酒精药物依赖史或吸毒史,或来院体检时处于妊娠哺乳期。本研究获得医院伦理委员会批准。
1.2 方法
1.2.1常规检查 收集体检者性别、年龄、血压、身高和体质量等体格检查资料,其中舒张压(diastolic blood pressure,DBP)、收缩压(spontaneous bacterial peritonitis,SBP)在静息状态下电子血压计测量右肱动脉获得。BMI计算公式=体质量(kg)/身高(m)2。依据《中国成人超重和肥胖症预防控制指南(节录)》[5]中BMI分类标准,BMI≤18.5 kg/m2、18.5~23.9 kg/m2、≥24.0 kg/m2依次归类为低体质量、正常体质量、体质量偏重(超重或肥胖)。相关生化检查:抽取空腹静脉血5 mL,检测空腹血糖(fasting plasma glucose,FPG)、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、低密度脂蛋白-胆固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白-胆固醇(high density lipoprotein cholesterol,HDL-C)以及游离三碘甲状腺原氨酸(free 3,5,3′-triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺素(thyrotropin,TSH)等指标水平。
1.2.2 甲状腺超声检查 仪器采用德国西门子ACUSON S2000彩色多普勒超声诊断仪,高频线阵探头,探头频率7~10 MHz,于颈前区进行甲状腺多切面扫查,观察甲状腺大小、形态和内部回声(是否均匀)情况,仔细观察有无结节。发现结节者进一步观察结节位置、形态、纵横比、大小边界和内部回声情况,多发结节者测量最大结节的长度径,借助彩色多普勒血流图(color doppler flow imaging,CDFI)观察结节内部有无血流信号等。依据甲状腺超声检查,统计2 248体检者的甲状腺结节患病率,并将其分为甲状腺结节组和无结节组。
1.2.3 甲状腺结节ATA恶性风险分层 依据ATA标准,对检出结节进行恶性风险分层:(1)高度可疑恶性(恶性风险70%~90%):实性低回声,或囊实性结节中的实性成分为低回声,具有下列≥1项超声特征:边缘不规则(毛刺、浸润性或小分叶)、纵横比>1、微钙化、边缘钙化中断且低回声突出钙化外、甲状腺被膜外侵犯;(2)除高度可疑恶性外,还包括中度怀疑恶性(恶性风险10~20%)、低度怀疑恶性(5%~10%)、极低度可疑(恶性风险<3%)、良性(恶性风险<1%)等恶性风险分层。为便于统计比较,将甲状腺结节检出者分为高恶性风险组(70%~90%)、中度恶性风险组(10%~20%)和低恶性风险组(<10%)。
1.3 统计学分析
2 结果
2.1 甲状腺结节组和无结节组的一般资料比较
2 248名体检者有705例检出甲状腺结节,患病率为31.36%(705/2 248)。705例甲状腺结节患者共检出1278个结节,其中单发结节281例,占39.86%(281/705),多发结节424例,占60.14%(424/705)。602例患者结节直径<1.0 cm,占85.39%(602/705),103例患者结节直径≥1.0 cm,占14.61%(103/705)。甲状腺结节组的DBP、TC、LDL-C、HDL-C、TSH与无结节组均无统计学差异(P>0.05),但甲状腺结节组的性别构成、年龄、BMI、SBP、FPG、TG、FT3、FT4与无结节组显著相关(P<0.05)。见表1。
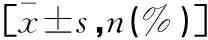
表1 甲状腺结节组和无结节组的一般资料比较
2.2 不同BMI与甲状腺结节患病率及ATA恶性风险分层的关系
依据BMI中国分类标准,同时为便于统计比较,将2 248名体检者分成低质量组(≤18.5 kg/m2)、正常质量组(18.5~23.9 kg/m2)和超重肥胖组(≥24.0 kg/m2)。甲状腺结节患病率随BMI升高也随之升高,不同BMI亚组之间的患病率存在着统计学差异(χ2=7.248,P<0.05)。甲状腺ATA恶性风险分层比较,超重肥胖组的高恶性风险比重最高,为6.12%,其次为正常质量组(3.77%)、低质量组(3.38%),不同BMI分组甲状腺结节的恶性分层构成之间存在着统计学差异(χ2=11.597,P<0.05)。见表2。
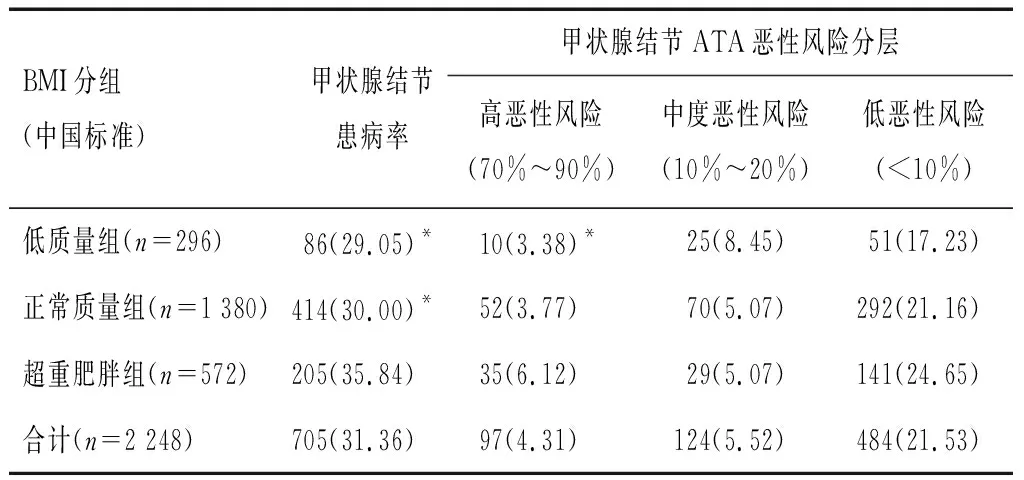
表2 不同BMI与甲状腺结节患病率及ATA恶性风险分层的关系[n(%)]
2.3 甲状腺结节患者ATA高恶性风险分层的危险因素分析
将705例甲状腺结节患者作为研究对象,并将其分为高恶性风险分层组(n=97)和非高恶性风险分层组(n=608)便于统计比较。单因素分析显示,两组在性别、SBP、DBP、TC、TG、LDL-C、HDL-C、FT3、FT4方面均无统计学差异(P>0.05),但高恶性风险分层组在年龄、BMI、FPG、TSH方面与非高恶性风险分层组显著相关(P<0.05),见表3。将甲状腺结节的良恶性风险分层为因变量Y,高风险恶性分层=1,非高风险恶性分层=0,将两组上述有统计学差异的因素如年龄、BMI、FPG、TSH为自变量X,作多因素Logistic回归分析,结果显示:超重肥胖(OR=3.078、95% CI=1.397~6.038、P<0.05)、高水平FPG(OR=2.327、95% CI=1.791~3.958、P<0.05)是高恶性风险的甲状腺结节的独立危险因素,年龄、TSH与结节恶性分层无明显的相关性(P>0.05)。
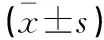
表3 甲状腺结节高/非高恶性风险分层的相关指标比较
3 讨论
高分辨率超声技术的广泛应用以及人们健康筛查意识的提高,使得体检人群的甲状腺结节检出率明显增加,本研究2248名体检者检出率为31.36%(705/2 248),基本接近于文献报道[6-7]水平。但甲状腺结节病因复杂,其患病风险以及良恶性风险的影响因素仍未完全明确。既往报道[8]指出,性别、年龄均是甲状腺结节发生的影响因素,并且随着年龄增加,甲状腺结节患病率逐渐升高,女性患病率约高于男性,这与本研究的结论一致。同时本研究还显示,甲状腺结节组BMI、SBP、FPG、TG、FT3、FT4与无结节显著相关,其中BMI、SBP、FPG、TG均为代谢综合征相关组分,而且相关报道[9]也表示中心性肥胖、高血压、糖脂代谢紊乱作为代谢综合征的主要特征,可通过多种作用途径促进甲状腺结节发生,引起甲状腺功能减退。因此,对肥胖超重者、高血压或糖脂代谢异常者,建议定期进行甲状腺超声检查。
BMI是评估体质量有无超重的常用方法,本研究发现甲状腺结节患病率随BMI升高而升高,BMI与甲状腺结节患病率呈正相关,超重肥胖人群的甲状腺结节患病率明显提高,与已有报道[10]吻合。人体BMI增加会刺激内分泌系统释放脂肪因素,维持局部和内分泌系统的代谢平衡,但代谢过程中通过一系列途径促进垂体分泌促甲状腺激素,且在超重肥胖人群表现尤为明显,胰岛素抵抗程度较高,进而促进甲状腺结节形成,严重时甚至进展为甲状腺癌[11-12]。本研究依据ATA标准进行相关探讨,发现超重肥胖组的高恶性风险结节检出率明显高于低质量组和正常体质量组,提示着超重肥胖可能还会增加甲状腺癌的患病风险,因此,对此类人群应重点进行甲状腺筛查和随访,以及时发现结节并评估良恶性程度[13]。但目前BMI与甲状腺结节良恶性风险的相关性报道较少,且现有报道的结论存在着显著差异,可能是由于不同地区人群和样本量存在差异。本研究单因素分析还显示,高恶性风险分层组在年龄、BMI、FPG、TSH方面与非高恶性风险分层组比较,差异有统计学意义,表明年龄越低,甲状腺高恶性风险结节的可能性越高,这与老年人甲状腺癌检出率较年轻人偏低的临床现象相符[14]。TSH可促进甲状腺滤泡上皮细胞增生增殖甚至进展恶化,TSH水平越高,甲状腺结节为恶性的风险性增加。Logistic分析显示超重肥胖和高水平FPG是甲状腺结节为高恶性风险的独立危险因素(OR=3.078、2.327),也印证了BMI和甲状腺结节恶性风险分层紧密相关,可据此进行预防和风险评估。
甲状腺结节发生及恶性风险分层的影响因素复杂,本研究仅对性别、年龄、BMI、血压、糖脂代谢等进行探讨,未考虑从事职业、合并基础疾病、腰臀比、饮食习惯等相关指标[15],存在一定局限性,后续进一步研究其相关性。但BMI与甲状腺结节患病率和恶性风险分层紧密相关,超重肥胖会增加结节的恶性风险,对此类高危人群应重点筛查和积极控制BMI,做好甲状腺结节相关疾病的预防和早期诊疗工作。
