LRRK2、PPBP基因在非小细胞肺癌组织中的表达及其与预后的相关性分析
2021-03-05杨凯杨明苏学会温辉单娜牛春密
杨凯,杨明,苏学会,温辉,单娜,牛春密
(1.秦皇岛市第二医院呼吸科;2.秦皇岛市第一医院呼吸科,河北 秦皇岛 066000)
原发性肺癌是全世界发病率和死亡率最高的恶性肿瘤之一,占癌症相关死亡人数的18%,经相关文献[1]预测,至2025年,我国每年肺癌发病率将超过100万,成为世界第一肺癌大国。随着各种综合治疗手段的持续更新,肺癌的临床治疗效果较以往有所提升,但总体预后仍欠佳,5年生存率仅10%左右[2]。非小细胞肺癌(non-small cell lung cancer,NSCLC)是肺癌最常见的病理形态,约占80%,其肿瘤标志物有糖类抗原125、鳞状上皮细胞癌抗原、癌胚抗原等,但仍有99%的肿瘤标志物未得到完整的临床验证,并且目前还未有研究报道过任何一种敏感性和特异性均很高的肺癌肿瘤标志物[3]。进一步筛选出灵敏度和特异性高的新型标志物,可快速检测出患者的病理状态,为及早治疗、治愈奠定基础,提高患者的生存率和生存质量,以达到降低肺癌病死率的最终目标。本研究通过本院临床病理资料的回顾性分析,以期找到1~2个NSCLC的新型预后标志物,为临床上肺癌的诊断和治疗提供较精准的依据。
1 资料与方法
1.1 一般资料
收集秦皇岛市第二医院100例NSCLC临床样本数据。纳入标准:(1)参照NSCLC的相关诊断标准[4];(2)首次确诊;(3)经X线、细胞学或组织病理学证实为NSCLC;(4)预计生存时间>3个月;(5)入院前未接受过相关治疗;(6)无其他重要脏器功能障碍。排除标准:(1)合并脑转移;(2)病灶无法测量者;(3)妊娠期或哺乳期女性;(4)先前有或继发性恶性肿瘤;(5)曾接受过免疫治疗或放化疗;(6)有精神病史;(7)合并血液系统疾病。所有患者中,男性53例,女性47例;年龄31~75岁,平均(58.94±12.06)岁;病理类型:肺腺癌64例,肺鳞癌36例;肿瘤结转移分类(tumor node metastasis classification,TNM分期):Ⅰ期12例,Ⅱ期15例,Ⅲ期42例,Ⅳ期31例;淋巴结转移:无28例,有72例。本研究获得病人及家属知情同意,且符合《世界医学协会赫尔辛基宣言》相关要求。
1.2 方法
1.2.1 标本采集及处理 获取每例病人的正常癌旁组织及癌组织标本,经石蜡包埋、切片(厚度<5 mm,长度<10 mm)、固定、漂洗、脱水、透明、透蜡、包埋、整修、切片(厚度4 mm)。
1.2.2 固定化蛋白质印迹法 分别用RIPA组织裂解液裂解癌旁组织和癌组织,提取组织总蛋白,使用蛋白定量试剂盒检测组织提取液的蛋白浓度,每例标本取50 μg蛋白进行电泳,经10%聚丙烯凝胶电泳分离后,电转移至聚偏氟乙烯(polyvinylidene fluoride,PVDF)膜上,封闭后,加一抗(兔抗人LRRK2多克隆抗体,英国Abcam公司;兔抗人PPBP多克隆抗体,台湾abnova公司)二抗(辣根过氧化物酶结合羊抗兔多克隆抗体)进行杂交,ECL化学发光试剂盒(由上海贝博生物科技公司提供)检测杂交信号,发光显影于感光胶片上。
1.2.3 免疫组织化学法 待检组织切片置于30 ℃恒温箱中烤20 min或在室温下放置1 h,二甲苯中浸泡10 min,更换1次二甲苯再浸泡10 min,磷酸盐缓冲溶液(phosphate buffer salin,PBS)冲洗3次,5 min/次,3% H2O2(80%甲醇)滴在组织芯片(tissue microarray,TMA)上,室温下静置10 min,PBS冲洗3次,5 min/次,在水浴锅中加入枸橼酸钠缓冲液(pH=6.0),加热到95 ℃时放入切片,再加热12 min左右,PBS冲洗3次,5 min/次,滴加山羊血清封闭液进行封闭,室温静置20 min后甩去多余液体;按检测目的蛋白的不同,在不同切片分别滴加各类山羊抗兔一抗50 μL,室温静置1 h,或4 ℃过夜;加入PBS替代一抗作为阴性对照,阳性对照选取预实验中的阳性切片;检测时需在37 ℃复温45 min;PBS冲洗3次,2 min/次;滴加抗山羊生物素标记二抗45~50 μL,室温静置1 h;二抗中加入0.05% tween-20以增加细胞通透性;PBS冲洗3次,5 min/次;在显微镜下操作,二氨基联苯胺(3,3’-diaminobenzidine,DAB)显色5~10 min;PBS或自来水流动冲洗10 min;苏木精-伊红染色法(hematoxylin-eosin staining,HE染色)复染2 min;盐酸酒精分化、氨水反蓝15 s;流动自来水冲洗10~15 min;脱水、透明后,中性树胶封片待检、保存;显微镜下观察,拍照。
1.3 收集临床资料及条带测定
收集患者的年龄、性别、肿瘤直径、TNM分期、病理类型、淋巴结转移、分化程度、术后生存状态等。条带测定:应用SLICPS2000型裂隙灯图像分析测定条带吸光度(optical density,OD),以OD值表示LRRK2、PPBP蛋白的相对表达量,以此来反映两个蛋白的表达差异。
1.4 统计学分析
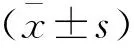
2 结果
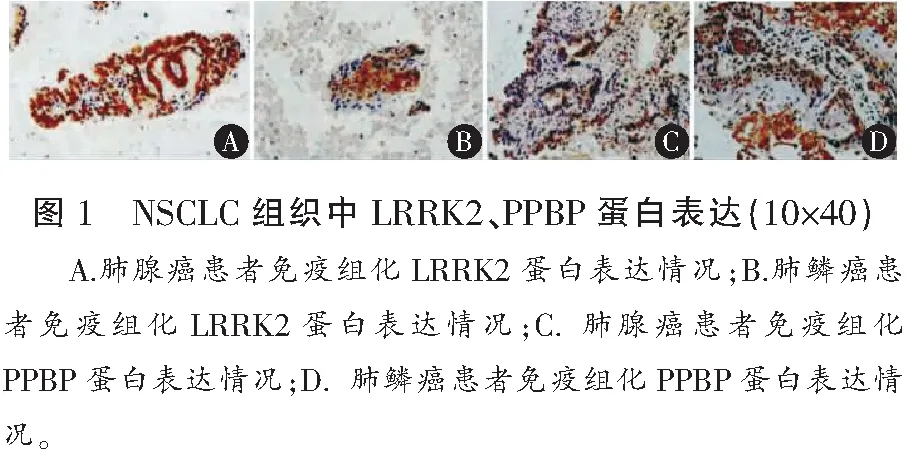
2.1 NSCLC组织与癌旁组织中LRRK2、PPBP蛋白的表达
NSCLC组织中LRRK2蛋白低于癌旁组织(P<0.05),PPBP蛋白的相对表达量均高于癌旁组织(P<0.05)。见表1、图1。
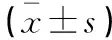
表1 NSCLC组织与癌旁组织中LRRK2、PPBP蛋白的表达差异
2.2 LRRK2蛋白表达与NSCLC患者临床病理特征的关系
LRRK2蛋白在不同分化程度及不同TNM分期NSCLC癌组织中的相对表达量差异有统计学意义(P<0.05),而LRRK2蛋白在癌组织中的表达量与NSCLC患者肿瘤直径、病理类型、淋巴结转移无关(P>0.05)。见表2。
2.3 PPBP蛋白表达与NSCLC患者临床病理特征的关系
PPBP蛋白在是否淋巴结转移及不同TNM分期NSCLC患者癌组织中的相对表达量差异有统计学意义(P<0.05),而LRRK2蛋白在癌组织中的表达量与NSCLC患者肿瘤直径、病理类型、分化程度无关(P>0.05)。见表3。
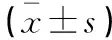
表2 LRRK2蛋白表达与NSCLC患者临床病理特征的关系
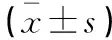
表3 PPBP蛋白表达与NSCLC患者临床病理特征的关系
2.4 影响NSCLC患者预后的多因素Cox回归分析
随访1年,1年生存率为84.00%(84/100),以患者预后为因变量,年龄、性别、肿瘤直径、病理类型、淋巴结转移、分化程度、TNM分期、LRRK2、PPBP蛋白为自变量,进行多因素Cox回归分析。结果显示,TNM分期(OR=2.855)、LRRK2(OR=0.217)、PPBP蛋白(OR=2.812)是影响NSCLC患者预后的独立危险因素(P<0.05)。见表4。
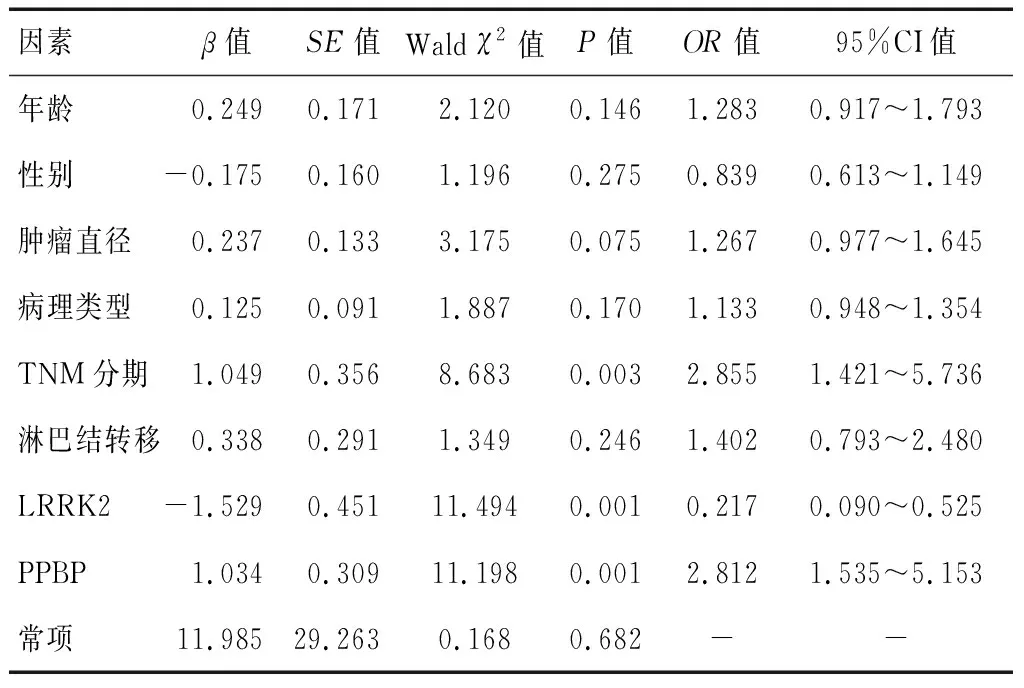
表4 影响NSCLC患者预后的多因素Cox回归分析
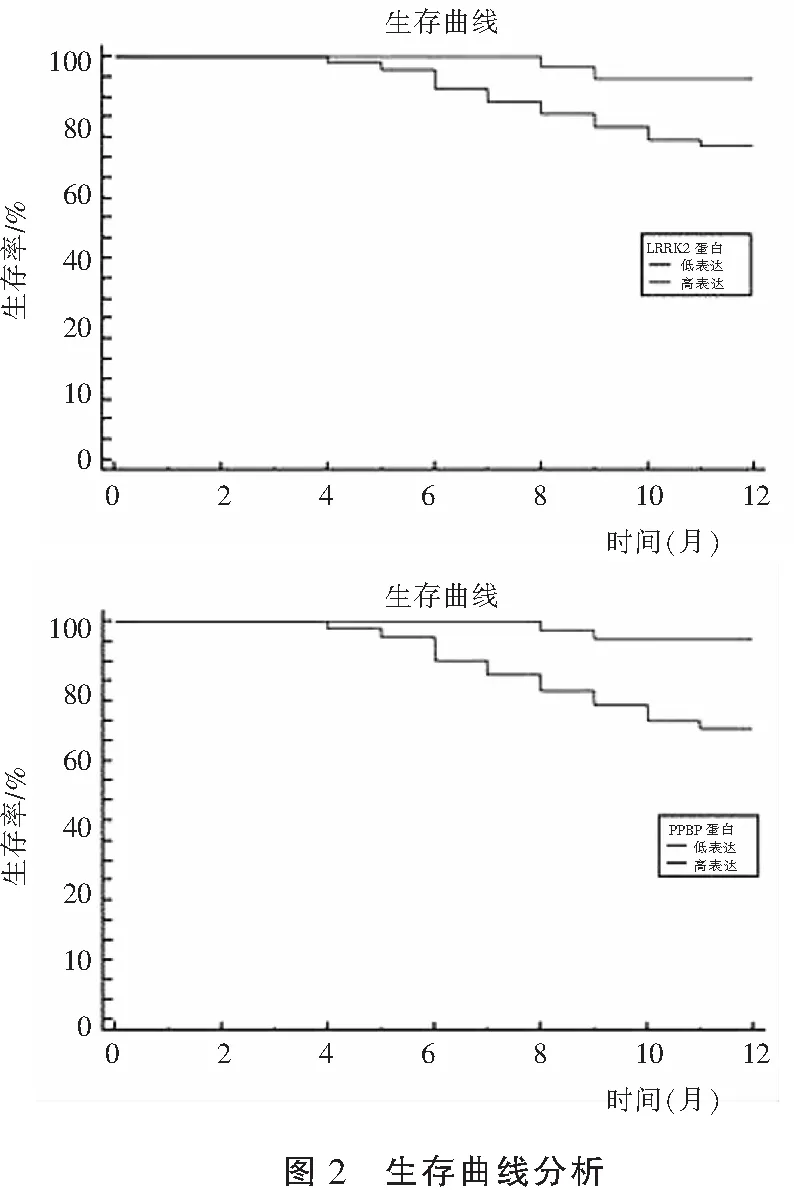
2.5 LRRK2、PPBP蛋白表达量与NSCLC患者1年生存率的关系
生存分析显示,LRRK2低表达组1年的生存率高于LRRK2高表达组(χ2=4.848,P=0.028),PPBP高表达组1年的生存率高于PPBP低表达组(χ2=9.641,P=0.002)。见图2。
3 讨论
自人类全基因组计划开始以来,利用基因技术寻找疾病发展中的生物标记物得到了快速发展和普及[5]。研究的生物数据主要包括基因组学数据、转录组学数据、蛋白组学数据、表观基因组学数据、代谢组学数据[6]。这些数据为研究工作带来了极大的便利,它们主要储存于数据库:癌症基因组图谱(the cancer genome atlas,TCGA)和人类肿瘤相关的基因表达汇编(gene expression omnibus,GEO)[7]。通过TCGA计划,已经成功绘制了卵巢癌、结直肠癌、胶质母细胞瘤等癌症的特定基因组变化图谱[8-9]。本研究通过分析120例临床样本数据,发现肺癌病人癌旁组织与肿瘤组织中表达具有显著差异的14个基因,分别为IL6、COL1A1、GNG11、LRRK2、TOP2A、CDH5、CXCR2、CAV1、PPBP、TIMP1、CD36、THBS2、CXCL2和MMP1。其中,NSCLC组织中LRRK2蛋白低于癌旁组织,而PPBP蛋白的相对表达量均高于癌旁组织,LRRK2蛋白在不同分化程度、PPBP蛋白在是否淋巴结转移、及两者在不同TNM分期NSCLC患者癌组织中的相对表达量、均具有统计学差异。故本研究着重探讨LRRK2、PPBP两个基因的差异表达对NSCLC患者预后的影响。
Lebovitz等[10]证实NSCLC肺癌中调节自噬的基因组和转录组改变的基因表达显著减少,且一组肺癌细胞系中LRRK2蛋白的表达也减少或缺失,但LRRK2在癌症中的的病理作用及其对自噬状态和致瘤性的影响尚未深入研究[11]。LRRK2激酶结构域可以刺激帕金森病细胞系的自噬,并且众多肿瘤是利用提高的自噬能力来维持代谢压力和化疗[12]。因此,探讨肺癌中致病性LRRK2介导的自噬作用,可为使用自噬抑制剂治疗肺癌的临床策略提供一定的参考[13]。本研究显示LRRK2蛋白低表达或缺失可能影响NSCLC患者预后。
PPBP属于CXC趋化因子亚家族,能有效促进血管生成、肿瘤的发生和转移。PPBP在多种癌症细胞中表达增高,并且在癌组织中的表达较癌旁组织高,然其具体作用机制尚未清楚[14]。Paola等[15]指出,PPBP能提高对NSCLC患者DNA诊断的准确性,尤其对早期肿瘤的诊断。多数肿瘤可自分泌CXC趋化因子,CACL2、CACL3、CXCL9、CXCL10、CXCL11也已被证实可影响各种肿瘤的发生及发展,NSCLC患者体内多种CXC趋化因子高表达[16-17]。PPBP蛋白同属于CXC趋化因子亚家族,其高表达可能也会导致NSCLC患者预后不良。
综上,LRRK2、PPBP基因在非小细胞肺癌组织中明显高表达,表达量与患者TNM分期、肿瘤分化程度、淋巴结转移及患者预后有关,但其具体作用机制仍需作进一步的基础研究。
