乌梅丸加减治疗寒热错杂型功能性腹痛的临床效果
2021-02-28李宏张晓莲
李宏,张晓莲
作者单位:646105 四川省泸县第二人民医院
功能性腹痛在临床上又称为慢性、特发性腹痛,是一种与患者自身胃肠道功能无关或联系不大的反复性、持续性腹部疼痛,发病后患者会出现全身不适,影响到身体健康,还降低了生活质量[1]。临床中采取西医治疗功能性腹痛,虽然能够缓解患者的症状,获得一定的治疗效果,但是,彻底根治的难度极大,患者复发的可能性极高[2]。近年来,随着祖国传统医学理论在临床上的普及与广泛使用,中药治疗各类疾病的效果日益凸显,中医学理论指出,功能性腹痛属于寒热错杂型,治疗原则为疏肝健脾、平调寒热、益气温中,乌梅丸能够对正气虚弱、胃热肠寒、寒热错杂的蛔厥、久痢久泄等实施治疗,其功效主要包括了安蛔止痛、扶正固肠止泻。现代药理学指出,乌梅丸对动物炎性肠黏膜上皮细胞具有明显的修复作用[3]。为观察乌梅丸对此病的治疗效果,本研究选取医院中医内科门诊治疗的寒热错杂型功能性腹痛患者40 例分组治疗,分别给予西医疗法与中医疗法,现将不同疗法取得的疗效报道如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月1 日-2020 年1 月1 日泸县第二人民医院中医内科门诊治疗的寒热错杂型功能性腹痛患者40 例为对象,根据随机数字表法分为甲组和乙组,每组20 例。甲组中男10 例,女10 例;年龄18~65(35.00 ±5.80) 岁;病程4 个月~4 年,平均(2.00 ±1.05) 年。乙组男11 例,女9 例;年龄20~50(35.00 ±5.85) 岁;病程4 个月~5 年,平均(2.00 ±1.10) 年。2 组患者一般资料比较差异无统计学意义(P>0.05),可进行对比。本研究经医院医学伦理委员会审核批准,患者均知晓研究内容并签署知情同意书。
1.2 诊断标准
1.2.1 中医诊断标准:(1) 主症:腹泻便秘交作;便下黏冻或是夹泡沫;便前腹痛,得便即宽;舌暗红,苔白腻;脉弦细或是弦滑。(2) 次症:腹胀肠鸣;口苦;肛门下坠;排便不爽。证型明确:具有两大主证加上两大次证,或是第一项主证加上三大次证。
1.2.2 西医诊断标准:患者最少在6 个月中,出现有关的表现与症状,且持续>3 个月,症状与表现的频率每周出现≥2 d。近3 个月中,每个月中≥3 d 出现多次发作的腹痛或是不适感,且伴随有粪便性状发生变化、排便总频率发生变化、在排便后症状与表现改善中的两项或是超出两项以上变化。在以下各项表现与症状可支持诊断:(1) 异常性排便总频率:每周<3 次排便或每天>3 次排便;(2) 异常性粪便性状:块状便或硬便,松散便或稀水便;(3) 排便较为费力;(4) 排便具有急迫感或排便有不尽感;(5) 排出部分黏液;(6) 出现腹胀。
1.3 纳入及排除标准[4]
1.3.1 纳入标准:患者入院后均确诊为功能性腹痛,存在复发性腹痛,排便后改善或发作时存在排便频率变化、粪便性状变化;患者符合中医学理论中的寒热错杂证诊断标准,即腹泻与便秘交作、便下黏冻、便前腹痛、得便即宽等主症,同时伴随肛门下坠感、腹胀肠鸣、口苦等次症;患者意识清晰,语言能力与理解能力均正常,可积极配合临床治疗。
1.3.2 排除标准:(1) 伴胃食管反流及其他消化系统疾病者;(2) 伴心、肺、脑及肝肾功能障碍者;(3) 伴抑郁、躁狂及精神分裂等精神类疾病者;(4) 伴自身免疫性疾病者;(5) 妊娠期及哺乳期女性;(6) 对本研究相关药物有过敏史者;(7) 中途退出研究者。
1.4 治疗方法 甲组采取西医疗法,给予盐酸多塞平片(山东仁和堂药业有限公司生产,国药准字H37020797) 25 mg 口服,每天3 次,持续治疗14 d。乙组采取中医疗法,给予乌梅丸加减内服治疗,药物组方包括:乌梅、党参(气虚者可改用人参20 g) 各30 g,细辛、黄连、干姜(阴血不足者可使用炮姜) 各10 g,肉桂15 g,当归、制附子各20 g,川黄柏24 g,川椒3 g。若患者腹痛严重可添加芍药30 g、木香10 g;若患者腹胀便秘严重,则添加白术15 g、枳实9~15 g;若患者食欲不佳则添加砂仁、豆蔻各9 g;若患者食积严重,则添加焦三仙15 g;若患者存在反酸与嗳气,则添加海螵蛸与厚朴各10 g。上述中药均以清水浸泡后煎煮,留汁450 ml,每天分3 次温服,每次服用150 ml,每天1 剂,持续内服14 d。
1.5 指标观察 (1) 中医症状评分:比较2 组患者治疗前后腹痛、嗳气及腹胀症状评分,每项分为4 个评分等级:0 分为无症状,1 分为轻度,2 分为中等,3 分为严重,评分越高说明患者的中医症状越严重;(2)2 组患者治疗前后的生活质量情况,参照QOL 评分标准进行评价,分值越高说明生活质量越高;(3) 不良反应总发生率,不良反应包括头痛头晕、腹痛、胃肠不适等。
1.6 疗效评定标准[5]结合患者治疗前后的临床症状改善情况及中医症状评分对本次疗效进行评价。痊愈:治疗后,患者肠胃不适、腹痛、腹胀、腹泻等症状彻底消失,且中医症状评分较治疗前降低≥90%,治疗后60 d 内未复发;有效:治疗后,患者肠胃不适、腹痛、腹胀、腹泻等症状有显著改善,且中医症状评分较治疗前降低70%~89%,治疗后60 d 内容偶有腹痛发作,但持续时间与严重程度均较轻;好转:治疗后,患者肠胃不适、腹痛、腹胀、腹泻等症状有所缓解,且中医症状评分较治疗前降低30%~69%,治疗后60 d 内存在复发,但程度较轻;无效:治疗后,患者肠胃不适、腹痛、腹胀、腹泻等症状未改善或者加重,症状评分较治疗前降低<30%,且治疗后依然反复发作。总有效率=(痊愈+有效+好转)/总例数×100%。
1.7 统计学方法 采用SPSS 21.0 软件对数据进行统计分析。计量资料以表示,组间比较应用t检验;计数资料以频数/率(%) 表示,组间比较应用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 中医症状评分比较 治疗前,2 组患者腹痛、嗳气及腹胀评分比较差异无统计学意义(P>0.05) ;治疗14 d 后,2 组腹痛、嗳气及腹胀评分均较治疗前降低,且乙组低于甲组,差异有统计学意义(P<0.01) 。见表1。
表1 2 组患者治疗前后中医症状评分比较 (,分)
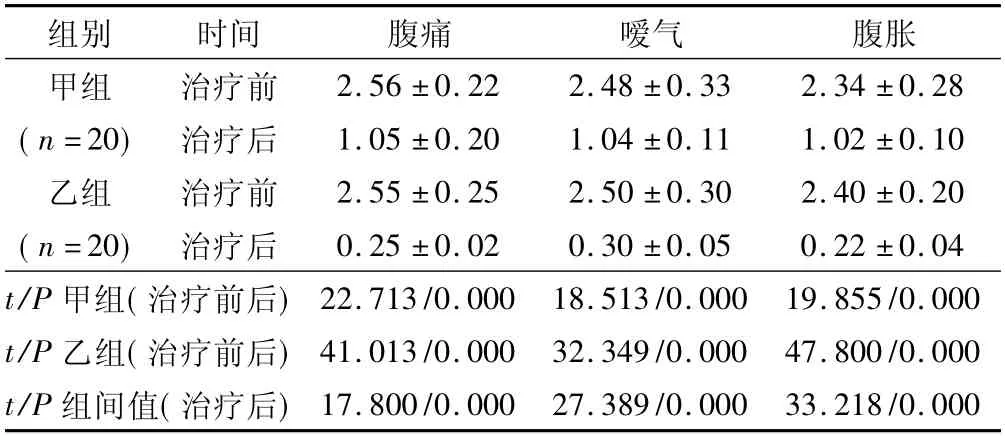
表1 2 组患者治疗前后中医症状评分比较 (,分)
2.2 生活质量评分比较 治疗前,2 组患者生活质量QOL 评分比较差异无统计学意义(P>0.05) ;治疗14 d 后,2 组QOL评分均较治疗前升高,且乙组高于甲组,差异有统计学意义(P<0.01) 。见表2。
表2 2 组患者治疗前后生活质量QOL 评分比较 (,分)
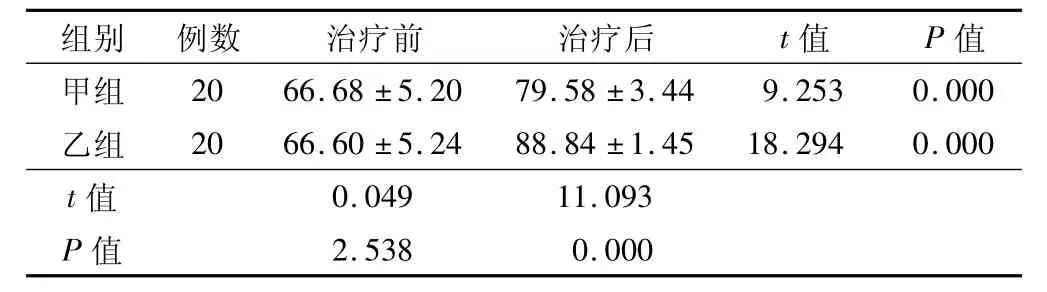
表2 2 组患者治疗前后生活质量QOL 评分比较 (,分)
2.3 治疗效果比较 治疗14 d,乙组总有效率为95.00%,高于甲组的70.00%,差异有统计学意义(χ2=4.329,P=0.038) 。见表3。
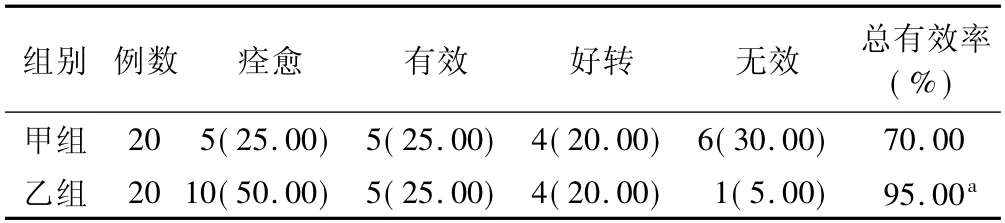
表3 2 组患者治疗效果比较 [例(%) ]
2.4 不良反应比较 乙组患者不良反应总发生率为15.00%,低于甲组的45.00%,差异有统计学意义(χ2=4.286,P=0.038) 。见表4。

表4 2 组患者不良反应发生情况比较 [例(%) ]
3 讨论
作为中医内科临床上多发疾病与常见疾病,功能性腹痛的发病率呈逐年上升趋势,该病属于“肠—脑互动”异常,是一种中枢性疼痛,当患者受到自身免疫能力、机体内脏的敏感性及动力学等异常影响时,其中枢神经对于肠道功能的调节也会减弱,进而导致患者中枢神经产生异常的胃肠功能错觉而引发腹痛[6]。患者在疼痛状态下又会加重此种胃肠功能错觉,疼痛感就更为明显,影响到机体健康、降低了生活质量[7]。因此,医疗疗法中大多运用抗抑郁的药物治疗,虽然具有一定的疗效,但是药物靶点较为单一,且长时间服药还会引起不良反应[8]。随着近年来中医经方的研究与拓展,中医治疗功能性腹痛的价值也日益凸显[9]。
中医理论认为,功能性腹痛患者的病因主要是腹部脏器与经脉遭受寒邪侵袭所致,而寒热错杂型就是其最为常见的一种中医分型,患者会同时表现出热证、寒证,从而出现阴阳失衡、寒热交错的症状,故,中医治疗需要遵循退热、驱寒、止痛等原则[10]。本研究结果显示,治疗14 d 后,2 组腹痛、嗳气及腹胀评分均较治疗前降低,且乙组低于甲组;2 组生活质量QOL 评分均较治疗前升高,且乙组高于甲组;治疗期间,乙组腹痛发作次数为(1.00 ±0.50) 次,少于甲组的(4.00 ±1.00) 次;乙组总有效率为95.00%,高于甲组的70.00%;乙组患者不良反应总发生率为15.00%,低于甲组的45.00%。充分说明乌梅丸加减治疗寒热错杂型功能性腹痛患者能够减少腹痛发作的次数,减轻临床症状,提高生活质量,不良反应发生率低,获得良好的疗效。究其原因,即:乌梅丸来源于《伤寒论》,其主要为乌梅,能够发挥出生津及养肝泻肝之功效[11]。人参能够补脾益肺,现代药学提示,其能强化造血功能与免疫功能。另外,细辛能够温肺化饮、祛风散寒及通窍止痛[12]。肉桂具备补阳与通脉止痛的功效。当归具备调经止痛与补血和血之功效。制附子能够补火助阳与回阳救逆。川黄柏则能够泻火燥湿与清热解毒[13]。黄连能够泻火解毒与清热燥湿。川椒能够除湿止痛与温中散寒,同时,又具备健胃的功效。最后,干姜能够治疗呕吐泄泻与脘腹冷痛[14]。诸药共奏驱热祛寒、清热解毒、健脾益气及通络止痛等功效[15]。
综上所述,寒热错杂型功能性腹痛患者采用乌梅丸加减治疗效果显著,可减少腹痛发作的次数,减轻患者的症状,提高日常生活质量,获得较高的治疗有效率,且不良反应率低,值得推广应用。
