生殖免疫性抗体检测对不孕不育的诊断价值研究
2021-02-26姜波
姜波
(内蒙古赤峰市妇产医院,内蒙古 赤峰 024000)
0 引言
不孕不育症属于临床中十分多见的一类疾病,由于现在人们的生活压力升高,生活方式出现转变,不孕不育症的发病几率逐年升高,不孕不育症的出现原因和患者输卵管堵塞、心理压力升高、细菌感染、免疫功能降低以及宫颈病变密切相关,其中最为多见的因素为宫颈病变。文献资料表明,生殖免疫抗体属于不孕不育症的主要免疫因素,此类抗体体能通过多个途径对生殖过程造成干扰,其中包含降低精子和卵细胞结合、抑制胚胎着床以及下降精子活性[1]。抗精子抗体、抗卵巢抗体、抗心磷脂抗体和抗子宫抗体和不孕不育症的出现密切相关,大量研究证实,抗精子抗体、抗卵巢抗体、抗心磷脂抗体和抗子宫抗体属于引发不孕不育症出现的主要因素,本文选取2018年10月至2019年10月接诊的不孕不育患者80例作为本次研究对象,对于生殖免疫性抗体检测在不孕不育中的诊断价值进行探讨。
1 资料与方法
1.1 一般资料。选取2018年10月至2019年10月接诊的不孕不育患者80例作为本次研究对象,利用随机数字表法对所选不孕不育患者加以分组,给予其中40例不孕不育患者宫腔镜检查,将其纳入对照组,给予剩余40例不孕不育患者生殖免疫性抗体检测,将其纳入研究组;对照组40例不孕不育患者中年龄23-40岁,平均(29.14±4.52)岁,病程时间3-10年,平均(5.04±1.19)年;研究组40例不孕不育患者中年龄24-42岁,平均(30.41±4.78)岁,病程时间3-9年,平均(5.13±1.23)年;两组不孕不育患者基本资料比较不具备统计学意义。
1.2 方法。给予对照组40例不孕不育患者宫腔镜检查:在不孕不育患者月经结束3-7天之后为其开展宫腔镜检查,对于膨宫压力、液体流速以及电切功率等各项参数进行调整,完善各项检查前准备工作,患者保持膀胱截石位,对于外阴与阴道进行常规清洁和消毒,注射利多卡因开展局部浸润麻醉,通过宫腔钳对宫颈进行扩张,慢慢放置宫腔镜,对于患者宫腔的充盈情况进行观察,转动宫腔镜检查宫腔形态,明确是否产生病变,同时鉴别病变类型,选取部分组织开展病理检查。给予研究组40例不孕不育患者生殖免疫性抗体检测:检查之前患者保持禁饮与禁食8小时,采集不孕不育患者清晨静脉血3 mL,对于血样标本开展离心操作分离血清,通过全自动免疫分析仪和配套抗心磷脂抗体检测试剂盒、抗精子自身抗体检测试剂盒、抗卵巢抗体检测试剂盒和抗子宫内膜抗体检测试剂盒完成酶联免疫法检测,获得不孕不育患者生殖免疫自身抗体检测结果[2]。
1.3 观察指标。记录研究组不孕不育患者抗精子抗体、抗卵巢抗体、抗心磷脂抗体和抗子宫抗体阳性检出率。对比两组不孕不育患者接受不同检测方式之后的疾病诊断结果。
1.4 统计学计算。本研究计算出的各项数据结果利用SPSS 16.0软件施行处理,其中计量资料全部采取(±s)表示。统计处理采取χ2与t检验。将统计学值P<0.05看作差异具有统计学意义。
2 结果
研究组40例不孕不育患者中抗心磷脂抗体阳性检出率为15.0%,抗卵巢抗体阳性检出率为20.0%,抗精子自身抗体阳性检出率为10.0%,抗子宫内膜抗体阳性检出率为12.0%;研究组40例不孕不育患者中确诊38例,确诊率为95.0%,误诊1例,误诊率为2.5%,漏诊1例,漏诊率为2.5%,对照组40例不孕不育患者中确诊32例,确诊率为80.0%,误诊4例,误诊率为10.0%,漏诊4例,漏诊率为10.0%,两组不孕不育患者接受不同检测方法之后的疾病检出率、漏诊率以及误诊率对比具备统计学意义(P<0.05),见表1。
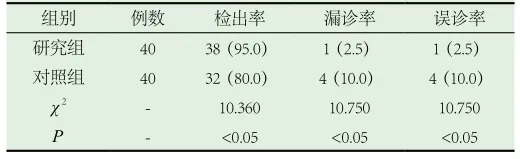
表1 两组不孕不育患者的疾病检出率、漏诊率以及误诊率对比[n(%)]
3 讨论
不孕不育作为一类病因非常复杂的常见生殖系统疾病,女性患者中输卵管和卵巢等生殖系统器官组织病变属于引发不孕不育的重要因素,患者具有排卵功能障碍,导致无法正常受孕,除去生殖系统器官组织病变,机体免疫因素也能够导致不孕不育的出现。临床治疗不孕不育疾病期间,能够利用影像学以及宫腔镜等方式进行检查,诊断卵巢炎、输卵管狭窄以及输卵管炎等疾病,能够作为不孕不育症的诊断依据,但是通常忽视免疫学因素在不孕不育症中的影响因素[3]。为了显著提升不孕不育症的临床诊断准确性,配合生殖免疫性抗体检测,依照抗精子抗体、抗卵巢抗体、抗心磷脂抗体和抗子宫抗体等免疫抗体阳性反应,对于不孕不育症进行判断,女性患者中抗精子自身抗体的大量出现,会阻碍到卵子和精子良好结合,引发患者不能够正常受孕。出血以及生殖感染的出现会导致抗精子自身抗体升高。遭受卵巢损伤以及炎症等病变影响,抗卵巢抗体以及抗心磷脂抗体出现异常变化,开展生殖免疫自身抗体检测能够显像为阳性反应[4]。当女性人群的抗心磷脂抗体检测结果表现为阳性,出现自然流产的几率升高,抗卵巢抗体检测结果表现为阳性,可以直接反应人体免疫系统过度应答,对于抗子宫内膜抗体检测期间,能够将阳性结果作为子宫内膜损伤以及炎症提示,同时评估流产风险,由此可见,不孕不育症的出现和患者机体中的抗精子抗体、抗卵巢抗体、抗心磷脂抗体和抗子宫抗体等生殖免疫自身抗体密切相关[5]。通过本文对比研究资料可见,给予其中40例不孕不育患者宫腔镜检查,将其纳入对照组,给予剩余40例不孕不育患者生殖免疫性抗体检测,将其纳入研究组,对比两组不孕不育患者接受不同检测方法的临床诊断结果,结果表明,两组不孕不育患者接受不同检测方法之后的疾病检出率、漏诊率以及误诊率对比具备统计学意义。文献资料表明,我们国家孕龄女性中产生不孕症的几率为6.87%,引发不孕不育产生的因素很多,大概超出一半患者是因为盆腔炎性疾病所引发,女性第一次产生盆腔感染之后,出现不孕不育的风险大概在21%左右,与此同时盆腔感染的发病次数越多,产生不孕不育的风险越高,当盆腔感染出现3次之后,引发不孕不育的风险升高到60%,此类现象主要是因为盆腔炎性疾病出现期间,输卵管伞端和狭窄位置出现闭锁和粘连,导致不孕不育症状的出现。临床中比较多见的盆腔炎症包含输卵管炎与输卵管卵巢炎,通常在存在月经的女性和性活跃期女性中比较多发,文献资料显示,我们国家盆腔炎性疾病患者不断升高,因为盆腔炎性疾病早期欠缺典型表现症状,因此无法及早获得诊断,疾病进一步发展会引发各类严重后果,其中女性不孕不育症状最严重。盆腔炎性疾病影响到女性输卵管和子宫功能状态,尤其是倘若患者产生慢性盆腔炎,那么会对输卵管造成阻塞和僵化,直接影响到女性卵子疏松和精子运行,引发不孕不育症的出现。输卵管炎具体指的是因为细菌,包含沙眼衣原体、淋病奈瑟菌以及结核分枝杆菌等所导致,由于感染传播途径不同导致病理变化存在差异,引发输卵管黏膜炎、输卵管周围炎、输卵管卵巢积脓、输卵管积脓以及输卵管间质炎等,长期受到炎症刺激,能够导致输卵管伞端闭锁,输卵管黏膜遭受破坏,造成输卵管完全阻塞或是积水,引发输卵管功能与结构产生破坏,进而产生不孕症。在我们国家,不孕症的出现几率大概在7%-10%之间,不孕症的主要原因包含男方因素、女方因素和不明因素,女性因素中最多见的为输卵管阻塞,在总体致病因素中占据30%-50%。目前关于输卵管炎性不孕症的临床治疗,西医治疗方式很多,其中包含药物通液、输卵管介入再造术、宫腔注射药物,通过腹腔镜开展输卵管吻合术、伞端成形术、造口术以及分粘术等,能够快速改善患者输卵管功能,但是对患者造成的创伤性比较大,手术之后出现复发风险高,导致单纯西医治疗无法获取满意的治疗效果。腹腔镜治疗作为微创手术,在治疗输卵管炎性不孕症中可以全面掌握阻塞位置以及粘连情况,属于目前临床用于评价输卵管通畅的金标准,但是腹腔镜手术无法即刻恢复患者盆腔器官由于慢性炎症刺激以及长时间粘连引发的功能障碍,并且无法根除潜在深部感染灶和管腔内病灶,手术期间由于对组织产生剥离、电灼以及牵拉等操作,会导致感染扩散或是粘连复发。中医对于输卵管炎性不孕症的治疗通过辨证论治方式,有效弥补西医治疗的不足,获取了较为满意的治疗效果,中医治疗输卵管炎性不孕症的方式很多,其中包含穴位注射、中药内服、穴位针灸、中药外敷以及灌肠等。中西医结合治疗输卵管炎性不孕症,不但可以充分发挥中医学优势,还可以与现代医疗技术良好结合,治疗效果更好,目前获得了临床医生与患者的高度认可。
综上所述,对于不孕不育患者提供生殖免疫自身抗体检测进行诊断,具有较高的诊断价值,可以为临床治疗提供可靠的参考。
