局灶性亚急性肉芽肿性甲状腺炎与甲状腺乳头状癌超声及术中特征鉴别研究
2021-02-22温雅刘静静刘利平闫晓慧李晓宇辛雨薇毕研静
温雅,刘静静,刘利平,闫晓慧,李晓宇,辛雨薇,毕研静
亚急性肉芽肿性甲状腺炎是由De Quervain最先提出,为自限性甲状腺疾病,多发于成年女性,通常表现为颈部疼痛或压痛,发病前数周多有病毒性呼吸道感染史[1]。通常亚急性肉芽肿性甲状腺炎超声表现为片状低回声,边界不清,无占位效应,探头加压有压痛,可以明确诊断。颈部无疼痛表现、实验室检查未见异常、声像图表现为局灶性低回声的亚急性肉芽肿性甲状腺炎与甲状腺乳头状癌(papillary thyroid carcinoma,PTC)表现类似,临床有被误诊并手术切除的可能[2]。本文回顾整理因误诊而经手术病理证实的局灶性亚急性肉芽肿性甲状腺炎(focal subacute granulomatous thyroiditis,FSGT)的患者资料,将结节的超声表现及术中所见与PTC对比分析,旨在提高超声医师对无痛性FSGT的鉴别诊断能力。
1 资料与方法
1.1 研究对象 回顾性分析2013年1月—2019年7月在山西医科大学第一医院就诊并经术后病理确诊的FSGT患者,共18例23个结节,其中男6例,女12例;年龄38~71岁,平均年龄(45.6±12.5)岁;结节大小1.1~8.0 cm,平均结节大小(2.4±1.2)cm;5例进行超声造影及弹性成像检查。连续性选取2017年2月—2019年10月在本院经手术病理确诊的PTC患者,共63例70个结节,其中男8例,女55例;年龄24~74岁,平均年龄(47.2±10.8)岁;结节大小1.0~5.3 cm,平均结节大小(1.5±0.9)cm。纳入标准:(1)FSGT和PTC患者均行超声检查并经手术病理确诊;(2)FSGT和PTC患者结节最大径≥1.0 cm。排除标准:超声未测量术中所示目标结节。
1.2 仪器与方法
1.2.1 常规超声检查 使用GE LOGIQ E9彩色超声诊断仪,频率6~15 MHz。检查时患者取仰卧位,充分暴露颈部,观察并记录甲状腺结节的特征:(1)部位;(2)数量;(3)大小;(4)回声;(5)结节内部结构;(6)回声均匀性;(7)边缘;(8)血流信号分级:Adler 0级为内部及周边均无血流信号,Adler Ⅰ级为内部及周边有点状或<3条线状血流信号,Adler Ⅱ级为内部及周边有短棒状或>3支条状血流信号,Adler Ⅲ级为周边有半环状至环状血流信号[3];(9)纵横比是否>1;(10)点状强回声:直径<1 mm的小点状强回声。
1.2.2 超声造影检查 使用GE LOGIQ E9彩色超声诊断仪,高频线阵探头,频率3~9 MHz,采用低机械指数实时超声造影模式,经肘静脉团注SonoVue超声造影剂微气泡悬液1.5 ml/次,随后团注5 ml 0.9%氯化钠溶液,观察结节与周围腺体的相对增强水平、均匀度、增强方向。以30 s为界分为增强早期与晚期。
1.2.3 超声弹性成像 采用GE LOGIQ E9彩色超声诊断仪的应变式弹性成像技术,对压力指标完全绿色的冻结图像评分。1分:结节及周围均为绿色;2分:结节主要为绿色;3分:病灶区为杂乱的蓝绿色相间或以蓝色为主;4分:蓝色区域覆盖>90%。其中1~2分为良性病变,3~4分为恶性病变[4]。
1.2.4 术中记录 (1)术中结节粘连或侵犯包膜、周围组织情况;(2)术中结节质地情况;(3)结节与周围甲状腺腺体的关系。
1.3 统计学方法 采用SPSS 22.0软件进行统计学分析,计量资料以(±s)表示;计数资料以相对数表示,采用χ2检验或Fisher's确切概率法进行比较。以P<0.05为差异有统计学意义。
2 结果
2.1 FSGT与PTC结节的超声特征
2.1.1 FSGT的超声特征 FSGT患者的23个结节均为实性局灶性低回声,边缘不规则;10个(43.5%)位于左侧叶,13个(56.5%)位于右侧叶;11个(47.8%)回声不均匀;血流信号分级:Adler 0级3个(13.0%),AdlerⅠ级16个(69.6%),AdlerⅡ级4个(17.4%);4个(17.4%)纵横比>1;6个(26.1%)出现点状强回声,其中5个(21.7%)为1~2个点状强回声,1个(4.3%)为多发点状强回声。超声造影检查显示,增强早期4个结节呈低增强,1个结节呈等增强,增强晚期均为低增强。超声弹性成像显示,3个结节弹性评分为3分,2个结节弹性评分为4分(见表1)。FSGT超声特征见图1。
2.1.2 PTC的超声特征 PTC患者70个实性结节边缘不规则;38个(54.3%)位于左侧叶,32个(45.7%)位于右侧叶;62个(88.6%)低回声,8个(11.4%)等回声;46个(65.7%)回声不均匀;血流信号分级:Adler 0级10个(14.3%),AdlerⅠ级49个(70.0%),AdlerⅡ级9个(12.9%),AdlerⅢ级2个(2.9%);29个(41.4%)纵横比>1;38个(54.3%)出现1~2个点状强回声,27个(38.6%)为多发点状强回声。PTC超声特征见图2。

表1 5例FSGT患者结节超声造影及超声弹性成像表现Table 1 The CEUS and elastography exam performance of five FSGT cases
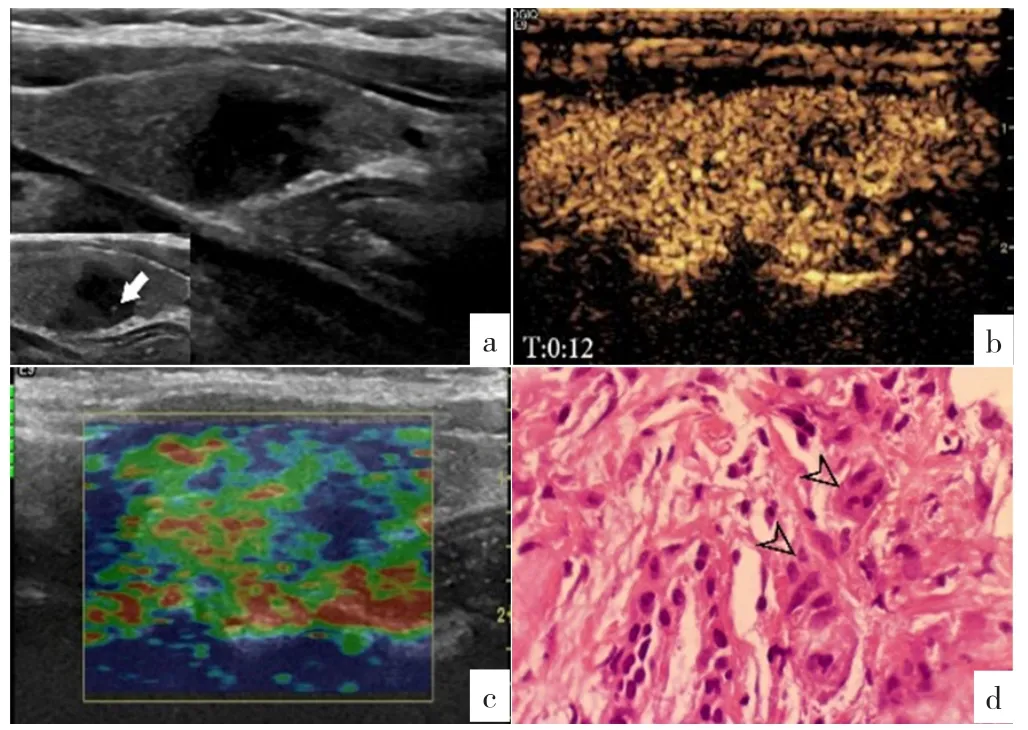
图1 1例47岁女性FSGT患者的结节超声特征Figure 1 Ultrasonographic features of a 47-year-old female with FSGT
2.2 FSGT与PTC患者结节超声特征比较 FSGT和PTC患者结节回声、回声均匀性、血流信号分级比较,差异均无统计学意义(P>0.05);FSGT患者结节纵横比≤1所占比例高于PTC患者,点状强回声所占比例低于PTC患者,差异均有统计学意义(P<0.05,见表2)。
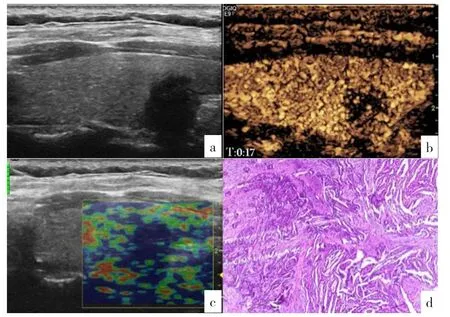
图2 1例53岁女性PTC患者的结节超声特征Figure 2 Ultrasonographic features of a 53-year-old female with PTC
2.3 FSGT与PTC患者结节的术中记录 FSGT患者结节有8个(34.8%)粘连包膜,其中1个(4.3%)与周围结构粘连,1个(4.3%)与气管粘连并包绕喉返神经;19个(82.6%)结节质地硬,4个(17.4%)质地韧;15个(65.2%)结节与周围甲状腺腺体边界欠清,4个(17.4%)边界不清。PTC患者结节有16个(22.9%)侵犯包膜;66个(94.3%)结节质地硬;22个(31.4%)结节与周围腺体边界欠清,48个(68.6%)边界不清。
FSGT与PTC患者结节粘连或侵犯包膜所占比例、术中质地比较,差异无统计学意义(P>0.05);FSGT患者结节与周围甲状腺腺体边界清所占比例高于PTC患者,差异有统计学意义(P=0.003,见表3)。
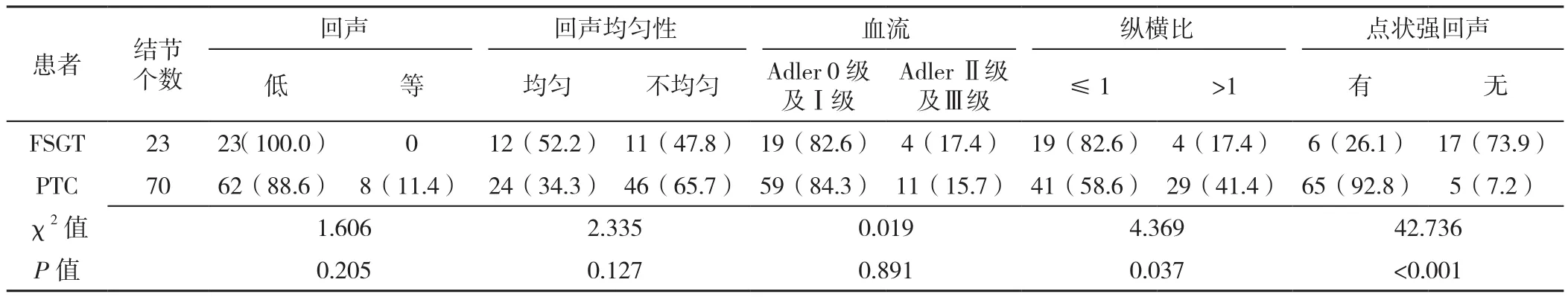
表2 FSGT和PTC患者超声特征比较〔n(%)〕Table 2 Comparison of ultrasonographic features between FSGT and PTC patients
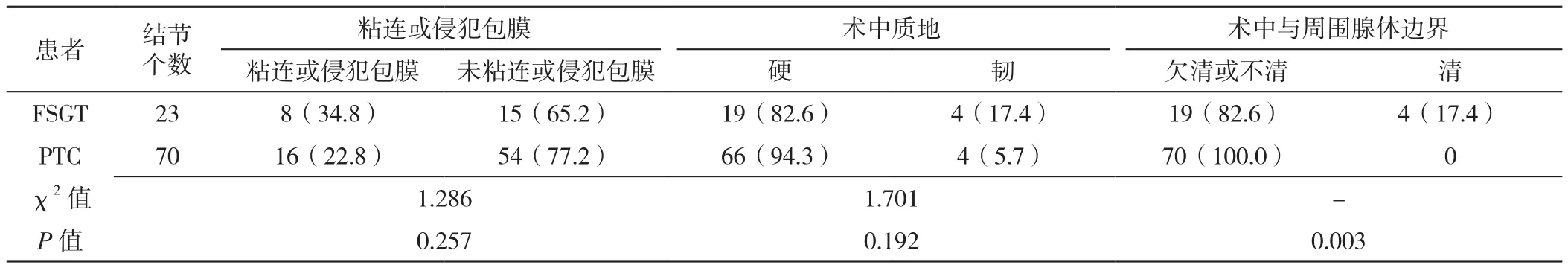
表3 FSGT与PTC患者结节术中记录指标比较〔n(%)〕Table 3 Comparison of intraoperative parameters between FSGT and PTC patients
3 讨论
超声成像常为甲状腺结节的首选检查,但亚急性肉芽肿性甲状腺炎与PTC患者的声像图表现有所重叠。STASIAK等[5]的研究数据表明亚急性肉芽肿性甲状腺炎结节超声表现为低回声,78.3%的结节回声不均匀,本研究中FSGT的灰阶超声表现与之相符,低回声表现与FSGT病理基础为滤泡破坏脱落,大量炎细胞浸润,纤维组织增生有关[2]。炎症无方向浸润周围腺体,可出现边缘不规则的声像图表现,FSGT虽呈局灶性,但没有具体的边界,似延续至周围甲状腺腺体。PTC侵袭突破正常组织而直立性生长,故纵横比>1多见[6],FSGT为病毒侵犯引起甲状腺滤泡破坏,炎细胞浸润的改变,并没有癌细胞的生长方式,故多为纵横比≤1。PARK等[7]研究中超声测得的亚急性肉芽肿性甲状腺炎结节纵横比为0.8~2.2。AZER等[8]报道了2例不典型亚急性肉芽肿性甲状腺炎,超声表现均为低回声,边界不清,并且结节内有点状强回声。本研究中FSGT患者6个(26.1%)结节出现点状强回声,与PTC患者结节声像图中点状强回声为砂粒体钙化[9]不同的是,随着亚急性肉芽肿性甲状腺炎病变的进展,病灶内的大量炎性细胞逐渐被多核巨细胞或纤维组织机化取代,FSGT的点状强回声可能为纤维组织断端或由于异物巨细胞包绕破坏的滤泡导致局部血供受阻坏死而形成的钙化。STASIAK等[5]报道中有1例经细胞学证实的微钙化。本研究发现FSGT患者结节的点状强回声不仅出现率较PTC低且以1~2个点状强回声常见。
亚急性肉芽肿性甲状腺炎患者超声显示淋巴结增大的比例可达59.3%[10],本研究超声发现有5例FSGT患者(27.8%)患侧颈部淋巴结增大,1例(5.6%)患侧颈部淋巴结皮质增厚,2例(11.1%)患侧颈部淋巴结内有少许点状强回声,以上声像图显示的异常淋巴结术后病理均为反应增生性淋巴结。声像图中的点状强回声与甲状腺癌转移淋巴结内的微钙化形成的点状强回声难以区分而造成误诊,但回顾性分析发现FSGT患者的淋巴结结构存在,未出现淋巴门消失、囊性变等转移淋巴结的征象,FSGT致患侧颈部淋巴结发生免疫反应性增生,长时间持续的炎性刺激形成纤维化或钙化可能表现为点状强回声[11]。
徐细洁等[12]报道亚急性肉芽肿性甲状腺炎结节有5例低增强,1例等增强,本研究FSGT患者结节4个增强早期呈低增强,1个呈等增强,5个增强晚期均为低增强,可能为局灶性纤维增生、间质纤维化致使微血管减少或受压区呈低增强,另外炎细胞浸润、肉芽肿形成的区域可有造影剂进入。FSGT向心性低增强、不均匀灌注的增强模式与PTC相似而造成误诊,故当甲状腺结节出现超声造影低增强、弹性评分高等恶性征象时,应考虑不能除外FSGT,结合细针穿刺活检和临床综合判断以避免患者不必要的手术。
AZER等[8]报道中,1例亚急性肉芽肿性甲状腺炎术中探查发现结节质硬,与颈前带状肌轻微粘连。亚急性肉芽肿性甲状腺炎易粘连周围结构[13],本研究FSGT与PTC患者结节在粘连或侵犯包膜方面无明显差异,术中观察FSGT患者甚至有1例出现包绕喉返神经的现象,但FSGT本质为炎性病变,可以很容易地从粘连中分离出来[13],故相较于侵袭性肿瘤PTC,FSGT相对在术中与周围甲状腺腺体边界清。
亚急性肉芽肿性甲状腺炎间质纤维化,异物巨细胞肉芽肿形成;PTC病理可见乳头状结构,间质内存在砂粒体,故两者质地均较硬,本研究术中观察结果与之相符。且两者病理切面均有描述为灰白色的结节,FSGT患者结节灰白色可为上皮样细胞和多核巨细胞吞噬破坏的滤泡结构而形成的非干酪样肉芽肿[13],故即使在术中外科医师仅凭借肉眼观察也难以区分。
当甲状腺结节声像图为局灶性低回声、边缘不规则、内有少许点状强回声、超声造影低增强、弹性评分高等恶性征象时,应综合分析以除外FSGT的可能,细针穿刺活检在术前的鉴别诊断中很有必要,可减少误诊而避免不必要的手术。
作者贡献:温雅参与论文资料分析、论文撰写;刘静静、李晓宇提供论文撰写意见;闫晓慧、辛雨薇、毕研静参与病例的收集及数据探讨分析;刘利平负责论文的选题、文章修改及审校工作。
本文无利益冲突。
