米非司酮对子宫肌瘤患者的疗效
2021-01-22郭利平贺小立
郭利平,贺小立
(新乡市第二人民医院 a.妇产科;b.儿科,河南 新乡 453000)
子宫肌瘤在妇科肿瘤中较为常见,由平滑肌细胞增殖形成,好发于育龄期妇女,患者通常有月经量大、经期延长或周期变短等月经异常症状,耻区有明显的包块压迫症状等[1],病情严重者可引发不孕、恶性病变等。由于子宫肌瘤发病原因复杂,机制尚未完全阐明,无特效治疗方法,目前治疗子宫肌瘤的方式主要包括手术、药物、介入等,过去常采用手术切除治疗,但开腹创伤大,患者术后并发症多,随着外科技术的发展,腹腔镜下微创手术近年来在临床上得到广泛应用,相对开腹手术具有较多优势,但仍存在一定局限性,如对较大肌瘤切除效果有限、对多发性肌瘤手术操作不便等[2]。高强度聚焦超声消融术是目前真正实现无创治疗的技术,通过聚集超声波于病灶,使病灶组织发生变性坏死,从而达到治疗目的,但其对较大肌瘤治疗效果欠佳,术后需使用相关药物提高疗效。米非司酮具有较好的抗孕激素、抗糖皮质激素等作用,是目前治疗子宫肌瘤最具前景的药物[3]。故本研究探讨米非司酮对子宫肌瘤患者的疗效。
1 资料与方法
1.1 一般资料选取2018年7月至2019年9月就诊于新乡市第二人民医院妇科的102例子宫肌瘤患者,按照治疗方法将患者分为对照组和联合组,各51例。对照组:年龄28~49岁,平均(38.42±4.71)岁;子宫肌瘤直径2~5 cm,平均(3.22±0.65)cm。联合组:年龄30~47岁,平均(38.69±4.33)岁;子宫肌瘤直径1.5~4.6 cm,平均(3.14±0.71)cm。两组患者年龄、子宫肌瘤直径比较,差异无统计学意义(P>0.05)。
1.2 入选标准(1)纳入标准:①经量增加、经期延长或周期变短、痛经明显等月经异常,按压下腹可触及明显包块,子宫增大且质硬,经阴道超声检查确诊为子宫肌瘤;②彩超检查测定子宫肌瘤直径不超过5 cm;③治疗前6个月内未服用过激素类药物;④彩超等检查提示无子宫内膜恶性病变或宫颈管恶性病变。(2)排除标准:①合并有其他严重的肝、肾、心脑血管疾病、内分泌系统疾病或血液系统疾病;②有严重的药物过敏史;③妊娠期、哺乳期或已绝经。④近期有生育意愿。
1.3 治疗方法两组患者入院后均接受常规对症治疗,包括彩超检查测定子宫肌瘤大小,进行肿瘤标志物检测排除肿瘤恶性病变,通过B超扫描确定肌瘤部位及大小后设置治疗参数,给予两组患者高强度聚焦超声消融术治疗。联合组在常规治疗的基础上加服米非司酮(湖北葛店人福药业有限责任公司,国药准字H20083780),从月经来潮的第3天开始口服,每日1次,每次10 mg,晚餐后至少间隔2 h后服用,连续服用3个月。
1.4 观察指标
1.4.1临床疗效 治疗结束后对患者进行超声复查,并根据结果结合患者临床症状判定疗效。患者月经基本恢复正常,肌瘤缩小超过50%为显效;月经情况有改善,肌瘤缩小超过30%为有效;月经情况无改善且肌瘤缩小不明显为无效。治疗总有效率为显效率和有效率之和。
1.4.2性激素和细胞因子 分别于治疗前后抽取患者晨起静脉血,分离血清后测定患者血清白细胞介素-2(interleukin-2,IL-2)和肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、卵泡刺激素(follicle stimulating hormone,FSH)、孕激素(progesterone,P)以及雌二醇(estradiol,E2)水平。
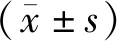
2 结果
2.1 临床疗效治疗后,对照组显效18例,有效30例,无效3例;联合组显效33例,有效17例,无效1例。联合组治疗总有效率[98.04%(50/51)]较对照组[94.12%(48/51)]高(P<0.05)。
2.2 性激素和细胞因子治疗前,两组血清IL-2、TNF-α、FSH、P、E2水平比较,差异无统计学意义(P>0.05);与治疗前相比,两组血清IL-2水平升高,TNF-α、FSH、P、E2水平降低,且联合组治疗后血清IL-2水平高于对照组,TNF-α、FSH、P、E2水平低于对照组(P<0.05)。见表1。

表1 两组患者治疗前后血清性激素和细胞因子水平比较
3 讨论
子宫肌瘤是较常见的妇科肿瘤,子宫肌瘤常表现为腹痛、经期延长、月经增多、继发性贫血等,育龄期女性常因不孕而就诊。既往治疗子宫肌瘤常采用手术切除子宫,但随着手术技术的发展和对子宫肌瘤发病机制研究的深入,临床上目前以微创、无创和药物为主要治疗方法。随着研究的深入,发现子宫肌瘤局部的孕激素受体及mRNA相较于其他肌组织较高,发病可能与雌孕激素异常有关,是一类激素依赖性疾病[4],患者体内雌孕激素长期处于较高水平,刺激肌组织受体,使其水平升高,引起表皮、血管内皮等生长因子样蛋白增加,导致肌瘤细胞异常增殖,子宫增大[5],当患者绝经后,子宫肌瘤会发生萎缩甚至消失,也在一定程度上提示子宫肌瘤的发生与体内性激素水平密切相关[6]。药物治疗通过调节患者体内性激素水平来缩小子宫肌瘤,从而改善患者病情,常用药物有米非司酮、促性腺激素释放激素激动剂等,促性腺激素释放激素激动剂如戈那瑞林和亮丙瑞林,能够降低雌激素水平,但价格高昂,短期用药停药后子宫肌瘤易复发,长期用药又易引起绝经期综合征。米非司酮是一类人工合成的、具有较好抗雌孕激素作用的甾体激素,在一定剂量的米非司酮作用下,机体内的雌孕激素和对应受体结合的过程被竞争性拮抗,导致雌孕激素水平降低,患者下丘脑-垂体-肾上腺轴的功能发生减退,雌孕激素进一步降低,抑制子宫肌瘤增殖。米非司酮可与孕酮结合,抑制孕酮和孕酮受体结合,降低子宫肌瘤的生长速度,从而发挥较好的抑制子宫肌瘤的作用[7]。
本研究结果显示,联合组治疗总有效率高于对照组,说明米非司酮对子宫肌瘤患者具有较好的临床效果。IL-2可增强机体巨噬细胞功能,活化淋巴细胞,调节机体的免疫应答,TNF-α是机体存在炎症反应时产生的细胞因子,治疗后联合组血清中IL-2水平高于对照组,TNF-α水平低于对照组,说明米非司酮能够调节体内炎症因子水平,发挥抑制肌瘤生长的作用。本研究还发现,联合组FSH、P、E2水平低于对照组,说明米非司酮可降低雌孕激素水平,抑制高水平的雌孕激素作用于子宫平滑肌细胞造成的异常增殖突变,缓解患者临床症状,与李婷等[8]研究结果一致。本研究也存在不足,未对米非司酮的使用剂量进行探讨,下一步研究可观察不同剂量米非司酮的应用效果,为临床药物剂量的选择提供依据。
综上所述,米非司酮对子宫肌瘤患者疗效较好,可降低血清性激素水平,改善细胞因子水平,值得临床推广应用。
