鼻内镜手术出血相关因素分析
2021-01-20张建刘雅洁张钦鑫王欢欢史雅文殷敏
张建 刘雅洁 张钦鑫 王欢欢 史雅文 殷敏
经鼻内镜手术目前是治疗鼻窦炎、鼻息肉、鼻腔鼻窦肿瘤等疾病的重要手术,内镜下可以更全面地观察病变、更精准地进行操作。但另一方面,鼻内镜手术也带来了一些手术并发症,其中出血最为常见。尤其是术中黏膜出血,还可以导致术野不清,无法准确辨别重要组织,从而引起严重并发症。为了更好地了解影响手术出血的因素,从而尽可能减少出血风险,我们对48例鼻内镜手术的术中出血及相关因素进行了分析,报道如下。
资料与方法
1 一般资料
连续选取2019年9月~2020年1月在南京医科大学第一附属医院耳鼻咽喉科行鼻内镜手术48例,其中男性33例,女性15例,年龄22~60岁。
纳入标准:①年龄22~60岁;②诊断为慢性鼻窦炎、慢性鼻窦炎伴鼻息肉、慢性鼻窦炎伴鼻中隔偏曲、复发性鼻窦炎等需要鼻内镜手术者。排除标准:①伴有凝血功能障碍,②服用阿司匹林等抗凝药物,③未经控制的高血压、糖尿病、哮喘等。
所有病人在全麻下行常规鼻内镜鼻窦手术,术中监测动脉血压,并根据需要采取控制性降压,手术均由三位高年资主任医师完成。
2 观察指标
术前观察指标包括:①术前鼻内镜及CT评分。鼻内镜检查根据Lund-Kennedy评分[1],记录鼻息肉、黏膜水肿以及鼻漏程度。单侧0~6分,总分0~12分。CT检查依据Lund-Mackay评分[2],记录各组鼻窦及窦口鼻道复合体病变程度。每侧0~12分,总分0~24分。②合并变应性鼻炎患者根据症状严重程度,分为轻度和中重度,即变态反应评分分别计1分和2分,无则计为0分[3]。③凝血功能、血常规、血气分析、术前血压。
术中观察指标包括:①手术量的计分。鼻中隔计1分,每侧上颌窦、前组筛窦、后组筛窦、额窦、蝶窦各计1分,息肉局限于中鼻道内则计1分,突出中鼻道外再计1分。单侧0~7分,总分0~15分。②手术时间(分钟)。③术中动态血压。④术中出血量。术前更换吸引器瓶,以便计算吸引出液体总量。术中记录冲洗用生理盐水量,精确到毫升。术中收集棉片,术后称重换算为出血量,精确到毫升。术中出血量=吸引器中液体量+带血棉片数量-术中冲洗用生理盐水量。
术后观察指标包括:术后即刻血气分析、次日血常规。
3 统计学分析
应用SPSS 17.0软件进行统计,用单因素分析法分析临床资料,计量资料采用±s进行表示,组间比较采用独立样本t检验。计数资料采取例数百分比比较,采用χ2检验,P<0.05为差异有统计学意义,预测对出血量有影响的因素采用单因素和多因素Logistic回归分析。
结果
1 一般情况
本文研究对象共48例,诊断为鼻窦炎23例,鼻窦炎伴息肉16例,鼻窦炎伴鼻中隔偏曲6例,复发性鼻窦炎3例。根据术中出血量的多少分为两组,大于150ml者为A组,共13例。出血量小于、等于150ml者为B组,共35例。两组患者性别、年龄、诊断构成上无统计学差异(P>0.05,表1)。

表1 两组患者一般资料比较(例,%)
2 术中出血的影响因素比较
对两组患者手术出血因素进行比较发现,这些因素主要存在于四个方面(表2)。首先是患者个体性体质差异,比如术前血压、变态反应与嗜酸细胞(109/L)。其次是术中血压控制情况,包括术中收缩压与舒张压。第三是病变范围,表现在CT评分、鼻内镜评分与手术量。第四是手术时间。而凝血功能、血气分析、红细胞(1012/L)、血红蛋白(g/L)结果等对出血无显著影响。

表2 两组患者出血因素比较(例,%)
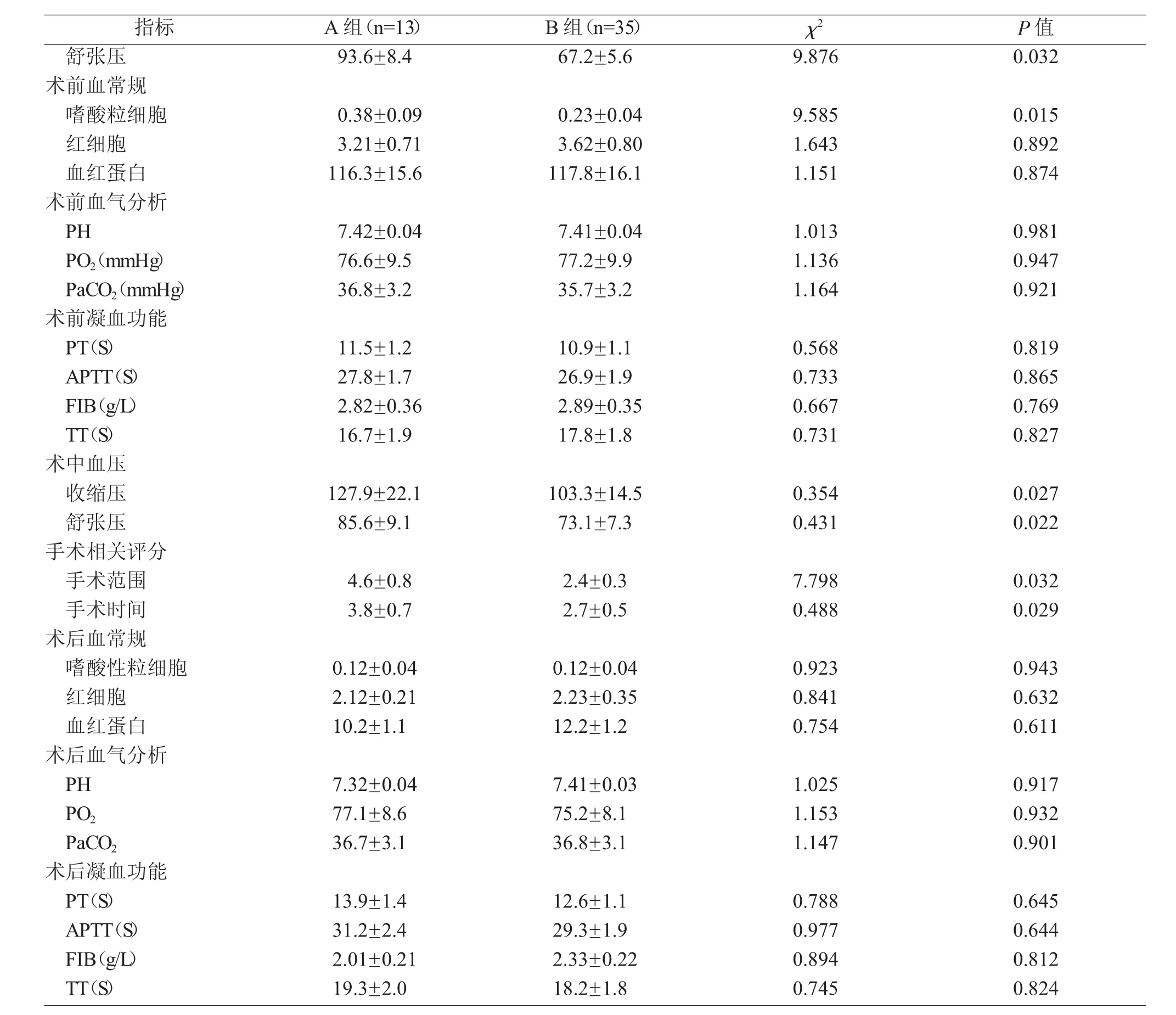
0.0 3 2术前血常规嗜酸粒细胞 0.3 8±0.0 9 0.2 3±0.0 4 9.5 8 5 0.0 1 5红细胞 3.2 1±0.7 1 3.6 2±0.8 0 1.6 4 3 0.8 9 2血红蛋白 1 1 6.3±1 5.6 1 1 7.8±1 6.1 1.1 5 1 0.8 7 4术前血气分析P H 7.4 2±0.0 4 7.4 1±0.0 4 1.0 1 3 0.9 8 1 P O 2(m m H g)7 6.6±9.5 7 7.2±9.9 1.1 3 6 0.9 4 7 P a C O 2(m m H g)3 6.8±3.2 3 5.7±3.2 1.1 6 4 0.9 2 1术前凝血功能P T(S) 1 1.5±1.2 1 0.9±1.1 0.5 6 8 0.8 1 9 A P T T(S) 2 7.8±1.7 2 6.9±1.9 0.7 3 3 0.8 6 5 F I B(g/L) 2.8 2±0.3 6 2.8 9±0.3 5 0.6 6 7 0.7 6 9 T T(S) 1 6.7±1.9 1 7.8±1.8 0.7 3 1 0.8 2 7术中血压收缩压 1 2 7.9±2 2.1 1 0 3.3±1 4.5 0.3 5 4 0.0 2 7舒张压 8 5.6±9.1 7 3.1±7.3 0.4 3 1 0.0 2 2手术相关评分手术范围 4.6±0.8 2.4±0.3 7.7 9 8 0.0 3 2手术时间 3.8±0.7 2.7±0.5 0.4 8 8 0.0 2 9术后血常规嗜酸性粒细胞 0.1 2±0.0 4 0.1 2±0.0 4 0.9 2 3 0.9 4 3红细胞 2.1 2±0.2 1 2.2 3±0.3 5 0.8 4 1 0.6 3 2血红蛋白 1 0.2±1.1 1 2.2±1.2 0.7 5 4 0.6 1 1术后血气分析P H 7.3 2±0.0 4 7.4 1±0.0 3 1.0 2 5 0.9 1 7 P O 2 7 7.1±8.6 7 5.2±8.1 1.1 5 3 0.9 3 2 P a C O 2 3 6.7±3.1 3 6.8±3.1 1.1 4 7 0.9 0 1术后凝血功能P T(S) 1 3.9±1.4 1 2.6±1.1 0.7 8 8 0.6 4 5指标 A组(n=1 3) B组(n=3 5) χ 2舒张压 9 3.6±8.4 6 7.2±5.6 9.8 7 6 P值A P T T(S) 3 1.2±2.4 2 9.3±1.9 0.9 7 7 0.6 4 4 F I B(g/L) 2.0 1±0.2 1 2.3 3±0.2 2 0.8 9 4 0.8 1 2 T T(S) 1 9.3±2.0 1 8.2±1.8 0.7 4 5 0.8 2 4
3 Logistic回归分析
出血量作为因变量,以上述有统计学差异的因素作为协变量,以Enter法纳入Logistic回归模型进行统计学分析(表3)。结果显示ESS术前血压、术中血压、变态反应评分、术前嗜酸性粒细胞、手术时长、手术量评分、术前鼻内镜评分、术前CT评分是影响鼻内镜手术出血量的重要因素。
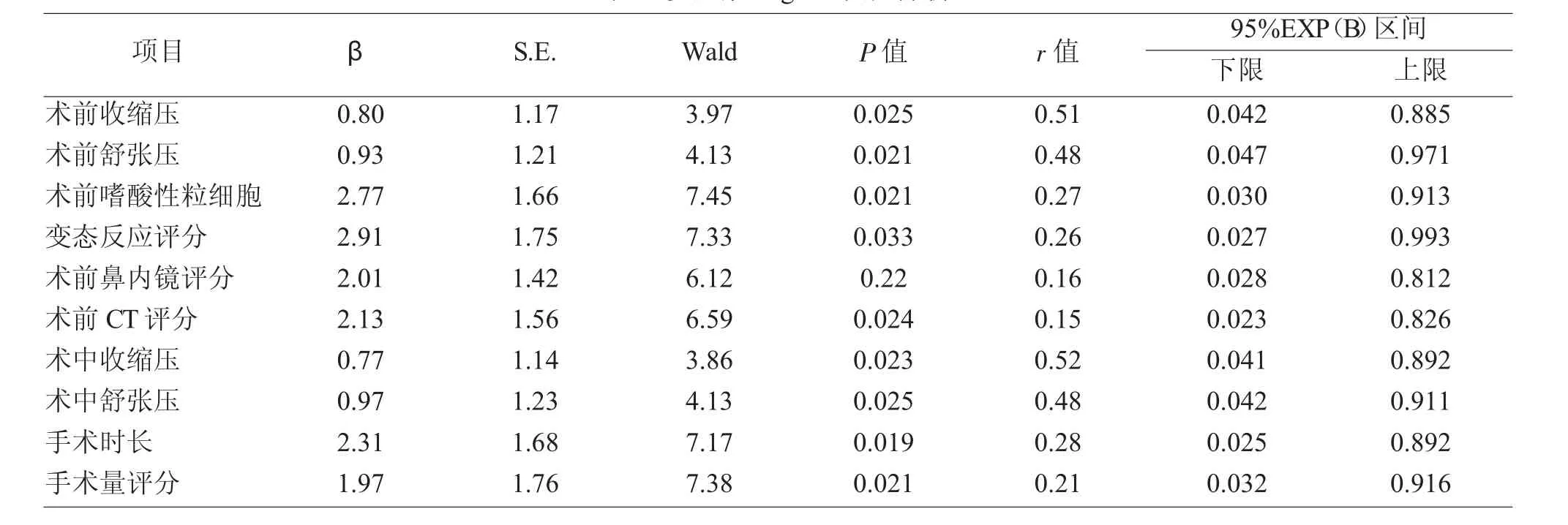
表3 多因素Logistic回归分析
讨论
鼻部血供来自颈内和颈外动脉两个系统,血管网相互沟通,血供十分丰富[3]。经鼻内镜鼻腔鼻窦手术拓宽了手术视野,可以更好地切除病变,减少手术创伤。但另一方面,术中出血也给手术带来了相应风险。因此了解影响术中出血的因素,对手术及预后非常重要。
为探讨影响鼻内镜手术出血因素,我们在实验中根据术中出血量的多少分为两组:出血量>150ml(A组),A组为出血量多组,共13例;出血量≤150ml(B组),B组为出血量少组,共35例。研究项目包括年龄、性别、疾病种类、术前血压、鼻内镜评分、CT评分、变态反应评分、血常规、血气分析、凝血功能、手术量评分、术者因素、术中血压、手术时长、术后血常规、术后血气分析、术后凝血功能。结果:两组患者的主刀医生均为高年资主任医师,两组患者年龄、性别、血常规(红细胞和血红蛋白)、血气分析、凝血功能差异均无统计学意义,P>0.05;术前血压、鼻内镜评分、CT评分、变态反应评分、嗜酸性粒细胞、手术量评分,差异有统计学意义,P<0.05;术后血常规、术后血气分析、术后凝血功能差异均无统计学意义,P>0.05;术中血压、手术时长差异有统计学意义,P<0.05;Logistic回归分析显示术前血压、鼻内镜评分、CT评分、变态反应评分、术前嗜酸性粒细胞、手术量评分、术中血压、手术时长是影响鼻内镜手术出血量的相关因素,术后两组嗜酸性粒细胞比较差异无统计学意义,P>0.05,可能与A组出血量多,嗜酸性粒细胞数量下降有关。
我们的研究发现,影响出血的因素主要在于以下几个因素,包括术前术中血压、变态反应状态及病变范围。
术前与术中的血压是影响出血最重要的因素,并与术中出血量直接相关,其相关系数达到0.5。这一相关体现在术前血压水平上,尤其对于高血压患者,一方面术前必须将血压控制在良好状态,另一方面也影响术中控制性降压效果。
术中控制性降压的目的是减少术中出血、改善手术视野。采取控制性降压减少术中出血[4,5]是安全有效的[6,7],对于鼻内镜手术的顺利进行发挥了重要作用[8]。霍苗等[9]将ESS病人分为两组,降压幅度分别为基础血压的20%和25%,研究发现25%组出血量明显少于20%组,有研究认为减低心输出量能提供更佳的手术视野[10,11],但是过度低的心输出量会减少脑、心、肾等重要脏器血供。其研究结果显示[12]术中维持平均动脉压(MAP)控制在 60~70mmHg,可望较好控制出血。而控制在麻醉前70%左右,则有利于术后恢复。术前血压水平一方面是鼻黏膜血管的基础状态,同时影响术中控制性降压的实施。而ESS术中出血主要是鼻黏膜毛细血管的出血,与平均动脉血压、静脉压和毛细血管血流量直接相关[13]。
慢性鼻窦炎往往同时伴有变应性鼻炎,变态反应的状态直接关系到手术出血。Berrettin等[14]对40例AR患者CT扫描发现67.5%的患者有鼻窦黏膜改变,与非变应性鼻窦炎比较,变应性鼻窦炎鼻窦CT改变更严重[15],术前炎症情况严重,导致术中出血多。组织学上黏膜毛细血管增生、黏膜水肿,都是导致出血量增加原因,而炎症介质、炎性因子和细胞因子如白三烯、白介素、血小板激活因子、前列腺素、5-羟色胺、组胺等导致局部的血管扩张、血流量和血流速度增加,也是出血量增加的分子生物学机制。
鼻窦炎的病因与Th1/Th2免疫失衡有关,嗜酸性粒细胞增多型慢性鼻窦炎伴鼻息肉(ECRSwNP)Th2细胞计数增加[16],研究表明ECRSwNP有逐渐成为我国鼻窦炎主要亚型的趋势[17,18]。因嗜酸性粒细胞浸润导致鼻腔、鼻窦黏膜的损伤[19],进一步导致术中出血增加。其可能机制是嗜酸性粒细胞在黏膜中被激活后,释放毒性递质致上皮细胞凋亡脱落和组织水肿,鼻腔纤毛数量减少[20,21],上皮损伤可募集Th2并极化T细胞,嗜酸性粒细胞还可产生IL-5,趋化及活化自身,IL-5受体表达增加后又能加强嗜酸性粒细胞生物学活性,对组织浸润程度增加。另一方面,嗜酸性粒细胞浸润程度影响患者的病变范围,术前鼻内镜和CT评分高,ECRSwNP通常又需要行扩大手术[22]。这些综合因素作用下,ECRSwNP患者术中出血可能较多[23]。
手术时间长短是病变范围、性质、术者熟练程度、围手术期准备等各方面综合影响的结果。在本研究中,术者为高年资主任医师,因熟练程度造成的差异应该不大。针对每一个病例,为了尽可能减少术中出血,围手术期应该做好充分准备,包括充分控制好鼻黏膜过敏和炎症状态、控制血压、血糖、注意调整抗凝药物,等等。而对每一个术者,也必须尽可能做到规范熟练。如此,可望减少术中出血。
本研究尚存在一些不足,主要在于样本量较少,未能对鼻黏膜状态、术者熟练程度、术中控制性降压程度等进行分类和评估。但作为一个初步研究,我们的结果反应了一定趋势。希望今后组织多中心的更大样本的临床研究,进一步探讨影响鼻内镜术中出血的相关因素。
综上所述,术前血压、术中血压、变态反应评分、术前嗜酸性粒细胞、手术时长、手术量评分、术前鼻内镜评分、术前CT评分是影响鼻内镜手术出血量的重要因素。良好的围手术期准备,规范而熟练的术中操作,是控制术中出血的重要因素。
