IgG4 相关自身免疫性胰腺炎继发糖尿病一例
2021-01-20梅滨宁王金委俞碧君陈盈婷
梅滨宁 王 妥 王金委 俞碧君 陈 平 陈盈婷
自身免疫性胰腺炎(autoimmune pancreatitis,AIP)是一种罕见的胰腺炎,临床主要表现为伴有或不伴有胰腺肿块的梗阻性黄疸,组织学表现为淋巴浆细胞浸润、组织纤维化形成,对类固醇激素反应敏感[1]。目前主要分为1 型和2 型两种亚型,1 型是淋巴浆细胞性硬化性胰腺炎,是IgG4 相关性疾病(immunoglobulin G4-related disease),2 型是特发性导管中心型胰腺炎,与IgG4 无关[1]。本文回顾性分析1 例IgG4 相关AIP 继发糖尿病患者的临床资料及相关文献,旨在提高对该病的诊治水平。
1 临床资料
1.1 一般资料 患者,男,67 岁。因“发现血糖升高8个月,体质量下降20 天”入院。患者8 个月前体检时发现空腹葡萄糖6.92mmol/L,餐后2h 血糖13.2mmol/L,糖化血红蛋白8.0%,无口干、多饮、多尿、黄疸等,未予重视及诊治,未监测血糖。近20 天来出现体质量下降约4kg,测随机血糖30.8mmol/L。患者15 年前曾因“急性胰腺炎伴胆管梗阻”行“经内镜逆行胰胆管造影(ERCP)支架植入术”,1 年后取出支架,平素偶有腹胀不适。有嗜酒史,1 斤黄酒/天,未戒酒。父亲死于“食道癌”。否认糖尿病、胰腺炎、胰腺肿瘤家族史。
1.2 入院检查 入院查体:体温36.3℃,脉搏77 次/分,呼吸18 次/分,血压123/60mmHg(1mmHg=0.133kPa),体质指数(BMI)19.25kg/m2,甲状腺未及肿大,心肺查体无殊,腹软,无压痛,肝脾肋下未触及,腹部未触及包块,双下肢无浮肿,足背动脉搏动正常。实验室及特殊检查:尿葡萄糖(+),尿酮体(-);糖化血红蛋白(HbA1c)12.7%;馒头餐试验(100g 面粉):葡萄糖(0-0.5-1-2-3h):3.98-9.71-12.82-18.98-16.95mmol/L,胰岛素水平(0-0.5-1-2-3h):68.00-73.00-81.00-106.00-88.00pmol/L,C 肽水平(0-0.5-1-2-3h):0.51-1.00-1.11-2.80-3.35ng/mL;甲状腺功能+抗体:三碘甲腺原氨酸(T3)1.22nmol/L,甲状腺素(T4)73.46nmol/L,促甲状腺激素(TSH)2.29mIU/L,游离T3 3.46pmol/L,游离T4 11.27pmol/L,甲状腺球蛋白抗体3.93IU/mL,甲状腺过氧化物酶抗体0.85IU/mL。抗谷氨酸脱羧酶抗体(GAD)<2.50IU/mL,胰岛素自身抗体(IAA)阴性,抗胰岛细胞抗体(ICA)阴性。甲状腺B 超:甲状腺切面大小正常,包膜完整,右侧叶甲状腺可见多个偏低回声结节,界限清,大者约11mm×5mm,余甲状腺实质回声中等,光点分布均匀,彩色多普勒血流显像(CDFI):甲状腺内部未见异常血流信号。肌电图:右下肢神经源性改变(累及腰椎第4、5节水平为主)。血常规、肝肾功能、癌胚抗原(CEA)、甲胎蛋白(AFP)、糖类抗原199(CA199)均未见明显异常。胃镜:慢性浅表性胃炎伴糜烂,胃底溃疡,十二指肠球部霜斑样溃疡。上腹部CT 平扫+增强(图1):胰头(钩突区)见片状等密度影,内见小片状高密度影,增强扫描病灶强化弱于正常胰腺组织,CT 值约77HU,胰管略扩张,后腹膜见肿大淋巴结。初步考虑“胰头占位性病变,胰头癌伴胰管扩张可能大”,未手术治疗。随后治疗中查IgG4 27.30g/L,抗核抗体阳性(1:320),RO 抗体(52KD)弱阳性,人类白细胞抗原-B27(HLA-B27)阴性,B 细胞(CD19+)5.60%,CD19绝对计数106.40×106/L,CD4 44.2%,CD8 36.00%,免疫球蛋白G 25.00g/L,补体C3 0.59g/L,补体C4 0.09g/L,查磁共振胰胆管造影(MRCP)提示胰头团块状异常信号伴点状低信号,胰腺体尾部萎缩、胰管扩张。查上腹部MR 平扫+增强(图2):胰腺头颈部及钩突区见T2WI 稍低信号肿块影,同反相位信号强度大致相等,强化程度与胰腺实质大致相等,胰腺体尾部主胰管扩张,门静脉受侵、狭窄。
1.3 诊断及治疗 诊断:IgG4 相关性疾病AIP、2 型糖尿病。治疗上予艾拉莫德25mg 1 天1 次,甲泼尼龙片24mg 1 天1 次抑制免疫,门冬胰岛素早4U 中3U 晚4U+甘精胰岛素4U 睡前皮下注射控制血糖等治疗。
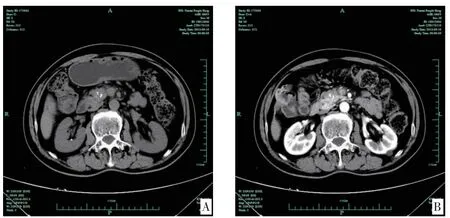
图1 上腹部CT 平扫+增强
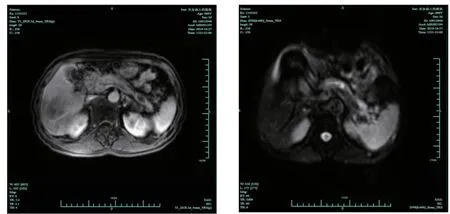
图2 上腹部磁共振+弥散加权成像
2 讨论
IgG4 相关性疾病是一种慢性炎症伴纤维化疾病,可累及全身多个器官,如胰腺、肝胆系统、中枢、唾液腺等[2]。Deshpande 等[3]指出诊断IgG4 相关性疾病主要依赖其组织三大病理学特征:大量淋巴浆细胞浸润、纤维化(特征性的形态为席纹状)、闭塞性静脉炎。美国、欧洲IgG4-RD 风湿分类标准[4]要点包括:(1)单发或多个器官出现弥漫性/局限性肿胀或肿块的临床表现;(2)血清IgG4 浓度≥1.35g/L;(3)组织病理学检查:①明显的淋巴细胞、浆细胞浸润和纤维化;②IgG4 阳性浆细胞浸润:IgG4 阳性/IgG4 阳性细胞>40%,且IgG4 阳性浆细胞>10 个/高倍视野(HPF)。确诊:(1)+(2)+(3);很可能诊断:(1)+(3);可能诊断:(1)+(2)。
本例患者为老年男性,既往有嗜酒史,数年前曾有急性胰腺炎伴胆管梗阻病史,15 年来有反复腹胀,无腹痛、黄疸表现。入院后查CA199 正常,腹部CT 平扫见钩突区片状等密度影,内见小片状高密度影,增强CT 见病灶强化弱于正常胰腺组织,胰管略扩张,后腹膜见肿大淋巴结,MRCP 见胰腺体尾部萎缩、胰管扩张。上述病史及检查易误诊胰腺癌,应注意鉴别诊断。AIP 是最早被发现的IgG4 疾病之一,主要出现在中老年男性群体[5];影像学表现为弥漫性胰腺肿大伴环绕胰腺周围晕圈样延迟强化[6],“腊肠样”改变,MRCP 可见胰管弥漫性或节段性狭窄。而胰腺癌诊断[7]需结合危险因素评估、诊断方法的选择综合评估[腹部不适、消瘦、黄疸等临床表现,肿瘤相关抗原升高(CA199 诊断胰腺炎敏感性79%~81%、特异性82%~90%)],影像学检查、组织病理学诊断等综合评估。
本例患者因“发现血糖升高8 个月,体质量下降20 天”入院。老年慢性起病,查HbA1c 高,尿糖阳性,尿酮体阴性,查馒头餐提示胰岛β 细胞分泌胰岛素功能相对不足且高峰延后,GAD、IAA、ICA 均阴性,1型糖尿病诊断依据不足。结合患者既往胰腺炎病史,及本次IgG4 相关性疾病AIP,考虑继发性可能大,不完全排除IgG4 相关性疾病AIP 合并2 型糖尿病可能。可根据后期治疗情况再次评估。
激素治疗AIP 的短期预后肯定[8]。根据2016 年AIP 治疗的国际共识,目前对于所有未经治疗或处于活动期的AIP 患者,一线用药是类固醇激素,推荐波尼松龙诱导治疗的起始剂量为0.6~1.0mg·kg-1·d-1,所必需的最小剂量为每天20mg,服用2~4 周后逐渐减量,疗程应维持12 周;同时,该疾患易复发,累积复发率在1、2、3 年时分别为56%、76%、92%[9]。该患者目前治疗上予艾拉莫德、甲泼尼龙片、胰岛素皮下注射治疗,可随访后续病情变化。
综上所述,临床医师需提高对该疾病的认识,重视临床表现、IgG4 水平、肿瘤标志物、影像学等检查,可行肿块穿刺病理及治疗缓解情况综合判断,以免误诊、漏诊。
