经颅直流电刺激治疗颅脑损伤导致认知功能障碍患者的效果
2021-01-19李俊宏
李俊宏
颅脑损伤(traumatic brain injury,TBI)的死亡率较高,不同国家不同地区之间的发病率均不相同,且重型TBI患者的死亡率高达50%,即使患者康复后,因颅脑损伤导致的慢性神经功能障碍是影响患者生活质量的主要原因[1]。部分患者可表现为精神和行为异常,对信息的接收、加工处理能力及推理等高级认知功能受损[2]。针对此类患者,如何恢复患者认知功能是认知神经科学中研究的热点。经颅直流电刺激(transcranial direct current stimulation,tDCS)是为一种非侵入性脑刺激技术,通过刺激大脑皮质有助于患者认知功能恢复[3]。现以126例患者为研究对象进行相关试验,评估tDCS对TBI所致的认知功能障碍改善的疗效,结果如下。
1 资料与方法
1.1 一般资料
选取2018年7月-2020年5月本院收治的126例颅脑损伤后认知功能障碍的患者为研究对象。纳入标准:(1)TBI相关认知功能障碍[4]:有明确的TBI史,且经影像学检查确诊,脑白质形态发生变化,常表现为记忆和注意力障碍,MMSE评分<17分。(2)年龄18~65岁;(3)经临床检查提示有认知障碍;(4)入组时生命体征平稳,可进行相关治疗;(5)无心脏起搏器、心脑血管支架等影响tDCS疗效;(6)未发生TBI前认知功能良好,具备初中及以上的教育背景。排除标准:(1)合并其他精神系统疾病或脑血管疾病;(2)因TBI导致严重瘫痪、语言或视听障碍,无法配合相关检查;(3)合并严重内科疾病,无法进行相关运动训练。采用数字随机法将研究对象分为观察组(n=63)和对照组(n=63)。观察组男37例,女26例;年龄19~65岁,平均(45.8±5.7)岁;颅脑损伤原因:车祸27例,高空坠落伤21例,跌倒伤9例,砸伤6例;闭合性颅脑损伤20例,开放性颅脑损伤43例;硬膜外血肿20例,硬膜下血肿27例,脑内血肿16例;病程20 d~3个月,平均(2.6±0.5)个月。对照组男41例,女22例;年龄20~65岁,平均(43.5±7.6)岁;颅脑损伤原因:车祸30例,高空坠落伤22例,跌倒伤6例,砸伤5例;闭合性颅脑损伤18例,开放性颅脑损伤45例;硬膜外血肿18例,硬膜下血肿28例,脑内血肿17例;病程23 d~3个月,平均(2.6±0.8)个月。两组基础资料比较差异无统计学意义(P>0.05),有可比性。患者及其家属均签署相关知情同意书;本研究经伦理委员会批准。
1.2 方法
患者均通过常规脑细胞和脑神经保护,脑氧自由基清除等治疗手段来积极改善脑血流动力学。
对照组给予计算机辅助康复训练,本研究中采用的是“六六脑”软件系统(南京智精灵教育科技有限公司研发,脑功能认知障碍诊治系统软件v1.0版),以一对一方式对患者进行认知功能方面(包括记忆力、注意力和执行力等)的训练,训练时间:30 min/d,5次/周,周期为2个月。
观察组在对照基础上联合tDCS,具体内容如下:采用经颅直流电刺激治疗仪(德国Neuroconn公司,Neuroconn型),将刺激电极阳极置于右小脑枕骨隆突下2 cm,右侧乳突后1 cm,阴极置于右颊肌处。治疗前用生理盐水湿润刺激部位,连续治疗20 min,1次/d,每周治疗5 d。共治疗2个月。
1.3 观察指标及评价标准
干预前后采用简易智力精神状态量表(mini-mental state examination,MMSE)评价认知功能;采用韦氏成人智力量表-数字广度测验量表(Wechsler adult intelligence scale-digit span test,WAIS-DST)评价注意力;连线测试(trail making test,TMT)评价执行力。
MMSE量表包括记忆力、注意力、定向力、视空间能力、执行力及语言等10个项目,满分为30分,评分越高认知功能越好[5]。
WAID-DST量表包括顺背和倒背,顺背至少从3位数开始,逐行念给被试者听。先进行测试1,如失败则进行同序列的测试2,如测试2失败,测评结束。通过的数字位数为最高分数。如被检查者未通过测试1中的4位数,继续进行测试2的4位数,如测试2中的4位数同样失败,则得分为3分,如通过则继续测试1中的5位数,以此完成测试,最多到10位结束,总分0~10分;倒背最少从2位数开始,最多到10位数结束,总分0~10分。总分(顺背分+倒背分)评估注意力,总分 0~20 分[6]。
TMT分为A、B两部分,主要记录完成测试所用的时间,耗时越长执行能力越差[7]。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,组间比较采用LSD-t检验,组内比较采用SNK-q检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组干预前后MMSE评分对比
干预后,两组MMSE评分均升高,观察组MMSE评分显著高于对照组(P<0.05),见表1。
表1 两组干预前后MMSE评分对比 [分,(±s)]
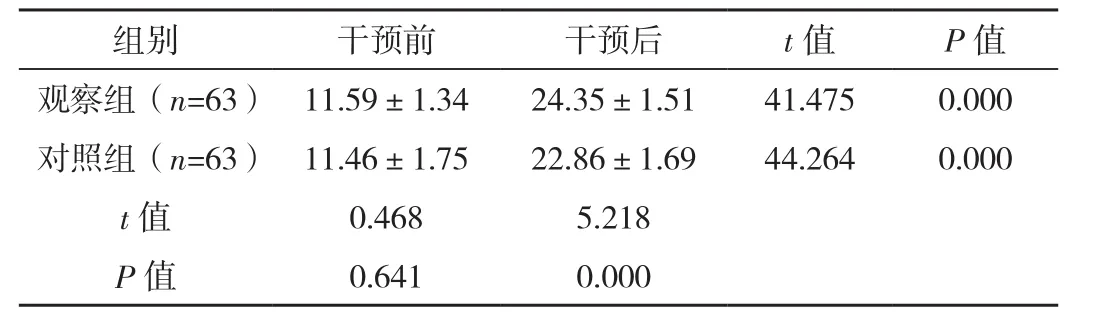
表1 两组干预前后MMSE评分对比 [分,(±s)]
组别 干预前 干预后 t值 P值观察组(n=63) 11.59±1.34 24.35±1.51 41.475 0.000对照组(n=63) 11.46±1.75 22.86±1.69 44.264 0.000 t值 0.468 5.218 P值 0.641 0.000
2.2 两组干预前后WAIS-DST评分、TMT测试时间比较
干预后,观察组WAIS-DST评分高于对照组(P<0.05);TMT测试时间短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组干预前后WAIS-DST评分、TMT测试时间比较 (±s)

表2 两组干预前后WAIS-DST评分、TMT测试时间比较 (±s)
干预前 干预后 t值 P值 干预前 干预后 t值 P值观察组(n=63) 5.78±0.62 14.38±2.55 26.011 0.000 192.24±10.36 134.73±8.52 35.438 0.000对照组(n=63) 5.86±0.74 11.95±1.94 23.280 0.000 188.39±11.54 165.35±10.77 11.585 0.000 t值 0.658 6.019 1.970 17.826 P值 0.512 0.000 0.051 0.000组别 WAIS-DST(分)TMT(s)
3 讨论
TBI的治疗是一个全球性问题,其治疗难度不仅在于病情复杂、解剖复杂,还在于术后患者可能仍然遗留一些神经功能方面的损伤,如认知障碍或行动上的残障等[8]。相关动物研究模型显示,轻度TBI可导致患者合并神经生理性损伤,如患者同时受到其他刺激即可导致颅内持续性的神经生理损伤变化,术后康复期还需积极予以神经功能训练[9]。
TBI损伤后引起认知功能障碍的原因在于颅脑损伤后直接中断了突触间的传递,以致神经递质系统紊乱,轴索弥漫性损伤,导致轴突拉伸,线粒体肿胀,最终诱发认知障碍[10-11]。基于此,本研究采用的tDCS的主要作用机制是影响静息膜电位和突触内环境,可调控局部脑血流动力学[12]。本研究中观察组采用的tDCS阳极刺激,主要在于改善患者的注意力及执行能力,并给予基础的脑神经、脑细胞营养治疗和计算机训练,结果显示干预2个月后观察组的MMSE评分明显升高,且观察组的WAISDST评分升高,出现该结果分析原因可能是tDCS阳极刺激右侧患者小脑,伪刺激情况下只是让患者产生与真刺激时相似的主观感受,尚未形成真实的电流刺激[13-14]。在予以阳极刺激后右侧小脑可扩大学习效应,而人体的小脑主要负责认知的分离现象[15]。恰好可解释本研究中观察组的WAIS-DST评分中升高,且升高幅度高于对照组。当然,可能与tDCS阳极刺激改变突触神经递质水平,加强小脑皮质神经元兴奋性而产生上述结果。
综上所述,针对TBI后认知功能障碍患者可采用tDCS阳极刺激辅助治疗,可改善患者在言语工作记忆上能力和执行能力,有助于患者恢复健康。
