乳腺癌最大弹性模量值、病灶大小及分子分型间的相关性研究*
2021-01-19邓敏君钟娜吴佳偿
邓敏君 钟娜 吴佳偿
剪切波弹性成像(share-wave elastrography,SWE)技术是近年来超声医学成像研究的热点,其能够获得组织内部结构的定量信息,而肿物的硬度又是肿瘤病理进程的体现[1-2]。癌性相关间质是乳腺癌的重要组成部分,也决定其主要表型。间质内的胶原含量决定了肿瘤的硬度,同时也与乳腺癌的进展和侵袭性密切相关。本文通过对浸润性导管癌进行超声剪切波弹性成像及免疫组化检查,分析探讨其最大弹性模量值与分子分型的相关性,看是否能为临床术前确定治疗方案提供一种简单可行的科学方法。
1 资料与方法
1.1 一般资料
回顾性分析2017年10月-2019年6月在广东省第二中医院符合以下标准的患者。纳入标准:(1)经手术病理证实为乳腺浸润性导管癌;(2)具有完整的乳腺超声检查资料;(3)具有完整的免疫组化资料。排除标准:超声检查前进行过穿刺或新辅助化疗。共65例患者纳入研究,均为女性,年龄30~93岁;切除肿块最大直径为6.0~98.0 mm。
1.2 仪器与方法
使用 SuperSonic Imagine公司的 Aixplorer超声诊断仪,SL15-4线阵探头,探头频率5~14 MHz。首先用灰阶超声对双侧乳腺进行扫查,确定病灶后测量肿块最大切面的大小,并用SWE模式,双幅实时观察二维图与弹性图,探头不施压,弹性成像取样框尽量包含整个乳腺病灶及病灶边缘,嘱患者屏气,静置数秒,待图像稳定后采集图像。获取有效图像后,用测量中的Q-boxTM Ratio键描绘病灶的最大范围,得到病灶的最大弹性模量值并记录。
1.3 乳腺癌分子分型标准
根据2013年St.Gallen会议专家组达成的共识,Luminal A型:雌激素受体(ER)/孕激素受体(PR)≥20%,人表皮生长因子受体(HER-2)(-),Ki67 低表达;Luminal B 型:HER-2阴性:ER/PR(+),HER-2(-),Ki67高表达;HER-2阳性:ER/PR(+),HER-2(+),任何状态的Ki67;HER-2过表达型:HER-2(+),ER(-)或PR(-),Ki67高表达;基底样型:ER(-),PR(-),HER-2(-)。
1.4 统计学处理
采用SPSS 19.0软件进行统计学分析。计数资料行χ2或校正χ2检验或Fisher确切概率法检验,计量资料采用(±s)表示,t检验;关系研究采用相关性分析。P<0.05为差异有统计学意义。
2 结果
2.1 65个病灶免疫组化检查结果
Luminal A 型 5例( 图 1);Luminal B 型 40例( 图 2);HER-2过表达型10例(图3);基底样型10例(图4)。
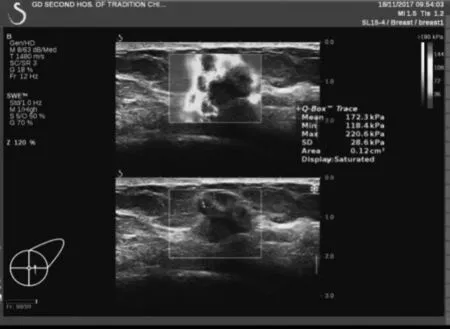
图1 Luminal A型

图2 Luminal B型
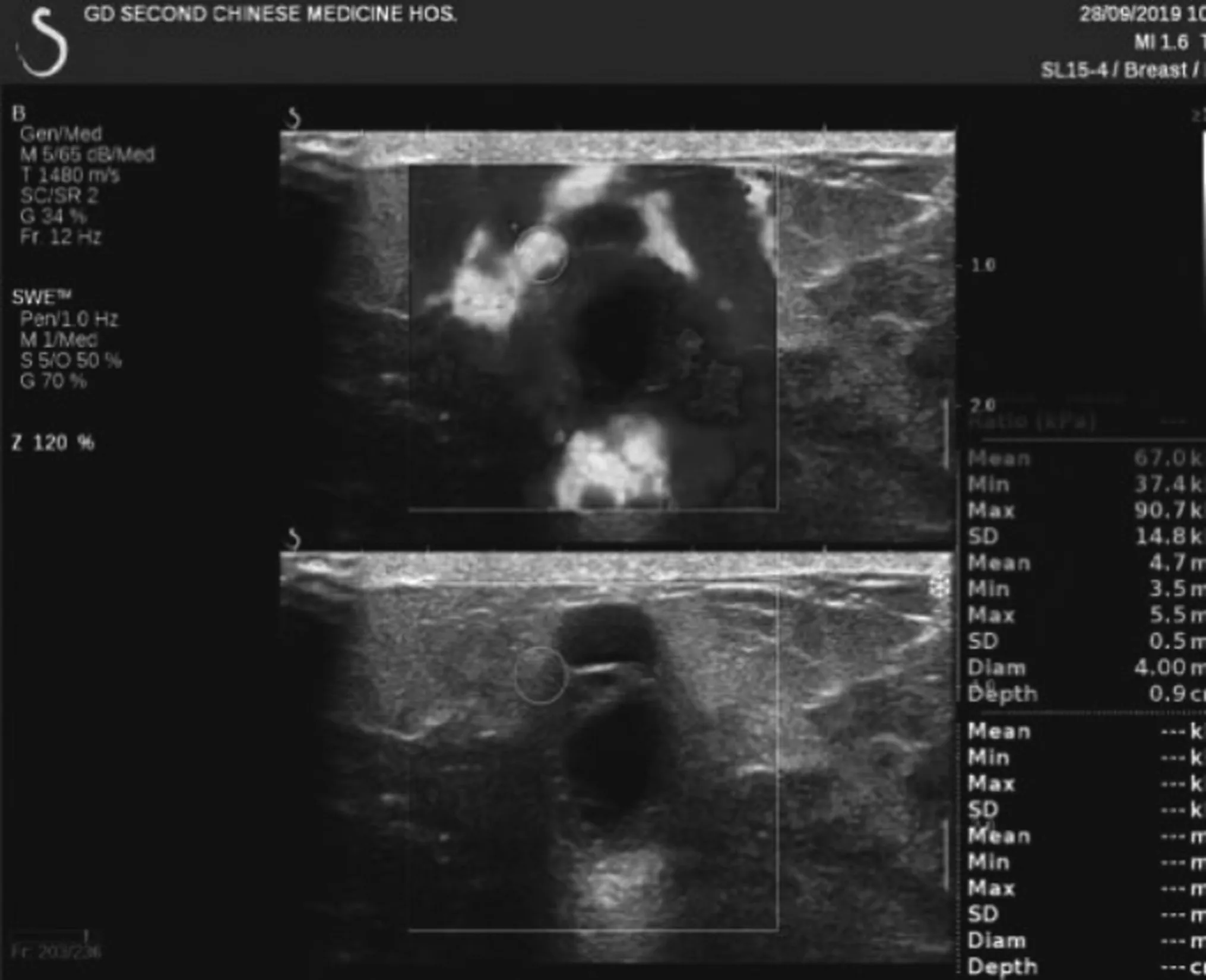
图3 HER-2过表达型
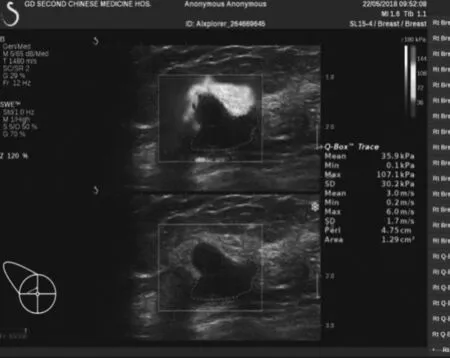
图4 基底样型
2.2 病灶最大弹性模量值与病灶大小、分子分型对应情况
各分子分型中的最大弹性模量值≤100 kPa与>100 kPa比较,差异无统计学意义(P>0.05)。病灶最大弹性模量值与病灶的分子分型差异无统计学意义(r=0.124,P>0.05),见表1。
非基底样型病灶中,>20 mm的病灶最大弹性模量值为(153.6±6.5)kPa,≤20 mm 的病灶为(86.9±4.2)kPa,差异有统计学意义(t=44.614,P=0.000)。>20 mm的病灶最大弹性模量值>100 kPa的比例多于≤20 mm的病灶,差异有统计学意义(P<0.05)。非基底样型的病灶最大弹性模量值与病灶的大小的差异有统计学意义(r=0.562,P<0.05),见表2。
基底样型病灶中,>20 mm、≤20 mm的病灶最大弹性模量值为(149.6±3.6)、(143.8±4.1)kPa。因病例少,不能进行统计学计算。不同病灶大小的基底样型最大弹性模量值比较,差异无统计学意义(P>0.05)。基底样型的病灶最大弹性模量值与病灶的大小差异无统计学意义(r=0.121,P>0.05),见表 3。

表1 各分子分型最大弹性模量值分布情况 例

表2 非基底样型病灶大小与最大弹性模量值分布情况

表3 基底样型病灶大小与最大弹性模量值分布情况
3 讨论
乳腺癌是我国女性最常见的恶性肿瘤,而乳腺癌中又以浸润性导管癌占绝大多数,本研究中所收集的病例均为浸润性导管癌。乳腺大多数恶性肿瘤由坚硬的病变组织组成,肿瘤间质有致密的纤维组织增生,癌细胞在纤维间质内呈浸润性生长,与周围组织粘连,使活动性减低,弹性减少,硬度增加明显。实时剪切波弹性成像(SWE)是一项超声弹性成像新技术。它可以定量评价组织的软硬度,能够获取组织的弹性绝对值。最大弹性模量值(Emax)是SWE的主要参数,当组织硬度增加时Emax水平上升[3]。
既往研究表明,不论是乳腺良性肿瘤,还是恶性肿瘤,病灶的大小均可影响其弹性值;病灶大小与乳腺癌最大弹性模量值有显著相关性,均呈正相关[4-6]。本研究Luminal A型、Luminal B型、HER-2过表达型、基底样型最大弹性模量值>100 kPa的病灶占总病例数的60%;占各自病例数的40%、55%、60%、90%。以最大弹性模量值100 kPa、以病灶最大经线20 mm作为临界值进行分析,显示非基底样型(Luminal A型、Luminal B型、HER-2过表达型)最大弹性模量值>100 kPa的病灶占较大病灶(>20 mm)75.8%,最大弹性模量值>100 kPa的病灶占较小病灶(≤20 mm)30.8%;基底样型(三阴型)最大弹性模量值>100 kPa的病灶占较大病灶(>20 mm)100%,最大弹性模量值>100 kPa的病灶占较小病灶(≤20 mm)83.3%。可见非基底样型的病灶最大弹性模量值与病灶的大小呈正相关,而基底样型的病灶最大弹性模量值则与病灶的大小没有相关性。
浸润性导管癌具有不同组织亚型及高度异质性的特点,导致其临床表现、治疗及预后存在一定的差异[7-9]。在乳腺癌分子分型中,基底样型(三阴型)乳腺癌的生物学特征不同于其他类型的乳腺癌,具有更强的侵袭性,复发转移率高,患者生存率低[10-11]。在本研究中基底样型乳腺癌不论病灶的大小其最大弹性模量值均较高,这可能是因为基底样型病灶组织学分级高,其内部纤维化程度较高所致。Ki-67蛋白是一种与增殖细胞相关的核抗原,可较好地反映细胞的增殖活性,其表达与恶性肿瘤的发展、转移及预后有关。
本研究显示不能通过最大弹性模量值的检测来预测乳腺癌的分子分型。可能是因为浸润性导管癌在分子水平上是具有高度异质性及激素依赖性,其肿物的囊性变、钙化、纤维化等均可引起剪切波弹性模量值改变,而且本研究样本量还少,在以后工作中还需要进一步总结。
