ICU综合治疗对急性重症胰腺炎预后的临床观察
2021-01-10刘启富
【摘要】目的:分析ICU综合治疗对急性重症胰腺炎预后的影响。方法:抽取2018年1月至2020年5月ICU住院治疗的72例急性重症胰腺炎患者,以Excel表格随机分组法纳入综合组与常规组(n=36)。常规组患者实施常规治疗,综合组患者在此基础上接受ICU综合治疗,对比两组患者症状缓解率及并发症发生率。结果:综合组患者症状缓解率为97.22,常规组患者症状缓解率为83.33,综合组患者症状缓解情况要明显好于常规组(P<0.05);在禁食时间、住院时间方面,综合组患者均要好于常规组(P<0.05);综合组患者中有1例出现急性呼吸窘迫综合征,并发症概率为2.78,常规组患者中有3例出现急性呼吸窘迫综合征,1例出现肾功能不全,1例胰性脑病,并发症概率为13.89%,综合组并发症发生概率要明显高于常规组(P<0.05)。结论:ICU综合治疗急性重症胰腺炎的效果较好,患者并发症发生率较低,症状恢复速度更快。
【关键词】ICU综合治疗;急性重症胰腺炎;急腹症
[中图分类号]R576 [文献标识码]A [文章编号]2096-5249(2021)09-0048-02
重症急性胰腺炎为急性胰腺炎的特殊类型,患者的病情多比较严重,病情进展速度较快,并发症发生率较高,死亡率较高。如果不及时就诊,或者是救治无效,部分病例在患病早期会出现死亡症状,且治疗后具有恢复速度较慢或者迁延难愈的情况,诱发诸多并发症,致使病患死亡[1]。最近几年,ICU各类综合抢救方式得到广泛应用,在一定程度上提升了临床治疗效果。下文抽取2018年1月至2020年5月ICU住院治疗的72例急性重症胰腺炎病例,基于其ICU综合救治的效果讨论。
1 资料与方法
1.1 一般资料 从我院随机抽取2018年1月~2020年5月收治的ICU住院治疗急性重症胰腺炎患者72例,分为综合组(n=36)与常规组(n=36)。患者均符合中华医学会制定的《症状急性胰腺炎临床诊断标准》,腹部CT检查确诊。在综合组中,男性患者有20例,女性患者有16例,年龄段在28~56岁之间,平均年龄为(48.95±4.53)岁;在常规组中,男性患者有20例,女性患者有16例,年龄段在28~56岁之间,平均年龄为(48.57±4.74)岁。两组患者基本资料无显著差异(P>0.05),可比。
1.2 方法 常规组实施常规救治,首先是内科治疗,心电监护、禁饮禁食,胃肠减压,解除病患痉挛症状,保持身体的水电解质均衡。使用抗菌药物且实施营养支持干预,使用PPP控制胃酸分泌。其次,内镜辅助下行oddi括约肌切开术治疗。给与中医中药调节治疗。最后实施外科手术治疗,改善腹腔功能状态。
综合组,实施ICU综合治疗,常规治疗的同时实施血液净化治疗。在病患床旁实施持续静脉血液滤过处理。选取股静脉,颈内静脉双腔留置导管。血滤前应用肝素盐水全面冲洗处理,浸泡管道。应用稀释法,血流量保持在150~250ml/min之间,置换液流量4~61/h。置换液主要是由0.9%生理盐水2000ml、500ml注射用水、25%硫酸镁3ml、10%葡萄糖酸钙20ml、15%氯化钾配置5ml组合而成,5%碳酸氢钠125ml/h泵入处理。治疗期间基于病患状态合理调整超滤量,持续治疗10~15h/d。根据病患的基线APTT、体重值,适当应用普通肝素抗凝治疗,血滤初期间隔2h则记录病患凝血时间、血气值等1次,且适当调整泵人剂量。基于高出血倾向的病例,则需要予以无肝素血液净化治疗,且治疗期间每间隔30~60min,使用100~200ml生理盐水冲洗管路、滤器1次。
1.3 评价标准 显效表示患者治疗后实验室尿淀粉酶、血常规指标恢复正常,呕吐及腹胀等症状消失;好转表示患者实验室指标、血常规恢复正常,腹部有轻微阳性体征,症状改善;无效代表未满足上述指标[2]。症状缓解率=显效率+好转率。
1.4 统计学处理 SSPS 20.0统计数值,t计算计量数值,x2计算计数数据,P<0.05有统计学意义。
2 结果
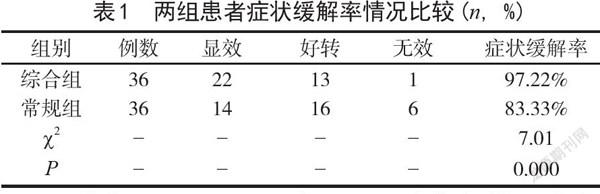
2.1 症状缓解率情况比较 综合组患者症状缓解情况要明显好于常规组(P<0.05),详见表1。
表1 两组患者症状缓解率情况比较(n,%)
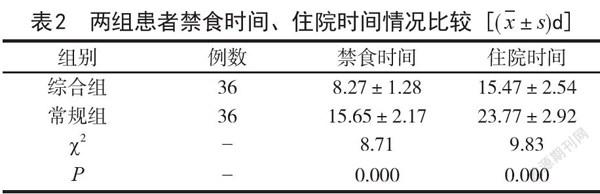
2.2 禁食時间、住院时间情况比较 在禁食时间、住院时间方面,综合组患者均要好于常规组(P<0.05),详见表2。
表2 两组患者禁食时间、住院时间情况比较[(x±s)d]
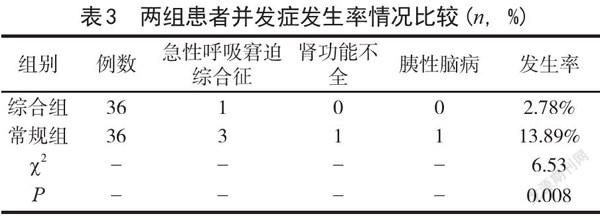
2.3 并发症发生率情况比较 综合组并发症发生概率要明显高于常规组(P<0.05)。详见表3。
表3 两组患者并发症发生率情况比较(n,%)
3 讨论
急性重症胰腺炎是严重的消化系统危重症,病例胰腺损伤,胰蛋白酶出现活化反应,致使炎症反应的发生,对血管张力产生影响。胰蛋白酶在置入血液之后,可对多种细胞产生影响,释放出大量的血管活性物质,容易进一步加重患者病情。随着患者病情的发展,会诱发各类全身毒副反应,比如休克化脓性感染、多脏器官功能衰竭等,增加患者的死亡率[3]。急性胰腺炎患者发病后,其病情严重程度与患者炎症状态密切相关[4]。快速清除患者过多促炎细胞因子,预防细胞因子连锁反应,能够预防患者病情加重。在急性重症胰腺炎治疗中,利用ICU综合治疗,可以根据患者实际情况,开展针对性治疗,对患者病情进行快速控制。ICU中各类人力资源、物力资源及技术能够融合,为急性重症胰腺炎患者提供全面性、专业化的临床治疗。根据相关报道中提出,持续血液静脉治疗可有效控制身体炎症反应,预防脏器官持续损伤症状的发生,避免受到并发症的影响,致使患者全身多器官功能衰竭,提高抢救的有效率[5]。基于临床应用的情况而言,持续血液净化救治具有以下几点优势:第一,充分利用高分子材料滤器强大吸附作用和对流作用,可以对体内循环中的内毒素、细胞因子、炎性介质进行大量、缓慢、有效、持续清除;第二,通过清除肺间质水肿,可提升肺部气体流动的能力,病患的循环能力得以调整,细胞炎症得以改善,且还可以有效改善患者组织的氧利用,减少急性呼吸窘迫综合征死亡概率;第三,可调节血流动力指标,减轻病例身体液体负荷状态,保持身体中内环境的均衡性;第四,可改善代谢、营养支持状态,增强氧代谢能力,促进组织灌流,预防并发症出现,对病患存活率的提升可产生重要影响[6]。
通常情况下为重症急性胰腺炎病例实施ICU综合救治,需要注意如下事项:第一,对液体进行及时补充,想要有效改善患者体内内环境与血液循环等指标,纠正电解质紊乱、酸碱失衡的症状。第二,应用新鲜蛋白、血浆,促进血液循环,使血浆胶体渗透压提升。第三,快速提供氧气,提升血氧浓度,特别是针对联合呼吸窘迫综合征的病例,则需要实施呼吸机辅助治疗。第四,合理应用抗霉性物质药物,控制酶性物质分泌。首选药物可以利用奥曲肽,以防对全身脏器造成损害,对重要器官发挥保护作用。第五,合理使用质子泵抑制剂、H2受体拮抗剂等,控制病例消化道出血病症,控制胰酶的分泌。应用抗生素规范治疗,避免感染症状的发生。第六,若病患腹腔渗液严重,则需要及时予以腹腔灌洗治疗,且穿刺引流处理,缓解病患的腹胀症状。在ICU综合救治2w后,基于病患渗出液情况等,借助阴道B超放置导管,实施腹腔引流处理。与此同时进行理疗,促进坏死液的吸收,进而实现治疗目的[7]。
综合上述内容,ICU综合治疗急性重症胰腺炎的效果较好,患者并发症发生率较低,症状恢复速度更快,建议临床推广。
参考文献
[1]李甜甜.ICU综合护理干预对急性重症胰腺炎预后的临床效果分析[J].临床医药文献电子杂志,2020,7(47):83+85.
[2]吳春娟.ICU综合护理干预对急性重症胰腺炎预后的临床效果分析[J].实用临床护理学电子杂志,2019,4(43):151-152.
[3]张海滨.重症急性胰腺炎ICU治疗及临床预后分析[J].中外医疗,2019,38(20):1-3.
[4]吴丹.ICU综合治疗对急性重症胰腺炎预后的临床观察[J].中国冶金工业医学杂志,2019,36(02):154-155.
[5]杨丽平,江宇云,梁阳娣,等.ICI优质护理对行床旁血液滤过急性重症胰腺炎患者并发症发生率的影响分析[J].医学理论与实践,2018,31(24):3750-3752.
[6]常德,魏向颖,王健,等.重症急性胰腺炎患者ICU综合治疗的临床疗效及预后效果[J].临床医药文献电子杂志,2016,3(39):7723-7723.
[7]胡建雄,李黎洪,翁凤香.对急性重症胰腺炎行ICU综合方案治疗效果观察[J].中国急救医学,2017,37(z2):49-50.
作者简介:刘启富(1983.09-),男,汉族,贵州 兴义 人,本科学历,主治医师,主要从事临床急危重症救治工作。
