以心功能不全为首发表现的弥漫大B细胞淋巴瘤一例
2021-01-09王芦萍覃桂珍周芙玲魏永长
王芦萍 覃桂珍 周芙玲 魏永长
患者,男,68岁,因“胸闷1周”于2018年4月18日入院。患者入院前1周无明显诱因出现活动后胸闷气促不适,无心慌、胸前压榨感,无头昏、头痛,休息后症状可缓解,为进一步诊治至我院血液科就诊。患者精神、睡眠差,饮食一般,大小便正常,体重无明显下降。既往史:高血压病20余年(血压最高达180/100 mmHg,平时控制可)、冠心病5年,无糖尿病病史,胆囊切除术后20余年,无外伤及输血史,否认肝炎、结核等传染病史和冶游史,无过敏史及不良嗜好。体格检查:T 36.5 ℃,P 78次/分,R 21次/分,Bp 107/65 mmHg。神志清楚,查体合作。皮肤巩膜无黄染,无浅表淋巴结肿大。心前区无明显隆起,心界无明显扩大,左肺呼吸音清,未闻及干湿性啰音,右下肺呼吸音浊,可闻及湿啰音,心率78次/分,房颤律(脉搏短促,心律绝对不齐),心脏未闻及明显杂音。腹软,肝脾肋下未触及,肝、肾区无叩痛,移动性浊音阴性,肠鸣音正常。右侧下腹部有压痛,可扪及一大小约为5 cm×5 cm的包块,考虑腹股沟疝气,双下肢轻度凹陷性水肿。入院辅助检查:白蛋白28.5 g/L(35.0~51.0 g/L,括号内为正常参考值范围,以下相同),乳酸脱氢酶324 U/L(109~245 U/L),甲胎蛋白6.75 ng/ml(0~25.00 ng/ml),糖类抗原1258.74 U/ml(0~20.90 U/ml);血常规、心肌酶、高敏肌钙蛋白、肝肾功能及胸腔积液肿瘤标志物均无异常。排除艾滋病、乙型病毒性肝炎、丙型病毒性肝炎及梅毒等传染病。心电图检查示:房颤,部分导联T波改变。超声心动图检查示:双心房扩大伴心包腔少量积液,心尖四腔切面右心房内可见一大小为46 mm×23 mm稍强回声光团。胸部CT及心脏MRI检查示:右心房、右侧心缘旁肿块合并右侧胸腔积液,结合病史,考虑淋巴瘤,见图1。为进一步明确肿瘤性质,行正电子发射计算机断层扫描(PET/CT)检查示:右心房及纵隔软组织肿块,代谢异常增高。胸腔积液生化检查示:恶性淋巴瘤可能。初步诊断为右心房及纵隔恶性淋巴瘤,需通过手术或活检取病理组织检查进一步确诊。多学科会诊后告知存在手术风险,患者及家属拒绝行手术治疗,遂在CT引导下行胸部纵隔穿刺活检,穿刺活检枪进入胸壁约30 mm,取得灰白色条状物固定送病检。病理检查结果示:非霍奇金淋巴瘤(高级别B细胞性淋巴瘤),见图2。免疫组化检测结果示:肿瘤细胞呈BCL-2(+/-)、BCL6(+)、CD10(+)、CD20(+)、CD21(-)、CD23(-)、CD3(-)、CD30(-)、CD5(-)、C-myc(+++,80%),、Ki-67(阳性率约为100%),、MUM1(-)、P53(+++,20%)、EBER(原位杂交)(+)、CyclinD1(-)、PAX5(+)、CK(-)、CD138(-)。诊断:EB病毒(EBV)阳性的弥漫大B细胞淋巴瘤。结合相关检查结果最终诊断为纵隔/心脏弥漫大B细胞淋巴瘤。予患者胸腔积液引流、强心利尿及补白蛋白等对症支持治疗,期间症状稍好转。明确诊断后于2018年5月10日开始接受R-EPOCH方案化疗[1],具体方案为:利妥昔单抗600 mg,d1+依托泊苷90 mg,d2~d5+长春地辛1 mg,d2~d5+多柔比星19 mg,d2~d5+环磷酰胺1 400 mg,d6+地塞米松15 mg,d1~d6,每21 d为1个周期。为防止神经损伤给予患者腰椎穿刺+鞘内注射化疗药物(50 mg阿糖胞苷+5 mg地塞米松)。化疗后患者合并严重的骨髓抑制及肺部感染,予以重组人粒细胞(瑞白)+重组人血小板生成素(特比澳)升白细胞及升血小板、美罗培南(贝能)+氟康唑(大扶康)抗感染等对症支持治疗,完成2个疗程治疗后双下肢水肿及活动后气促消失,心功能恢复正常,复查胸部CT及PET/CT均显示肿瘤明显缩小,见图3。采用实体瘤疗效评价标准评估为完全缓解(CR)[2]。继续巩固4个化疗疗程(剂量同前),复查心脏超声、心脏MRI显示肿瘤完全缓解(CR)。连续随访至2019年3月,患者无特殊不适,生存状况良好。
讨 论
淋巴瘤是一种累及全身淋巴结及结外组织的恶性肿瘤,而纵隔/心脏弥漫大B细胞淋巴瘤是一类病变侵犯纵隔/心脏或(和)心包的高侵袭性非霍奇金淋巴瘤,早在16世纪中期国外学者已报道过此类疾病。国外相关病理研究报道,原发性心脏淋巴瘤约占心脏恶性肿瘤的5.6%,一般通过尸检后发现累及心脏淋巴瘤者约1%[3]。该疾病侵犯心脏的部位以右心多见,最常见为右心房,其次为右心室,左心室、左心房也可发生[4]。常见临床表现包括心功能下降、心律失常、心电图异常及充血性心力衰竭,少数患者可出现胸痛、活动后气促等[5-6]。因疾病早期临床症状不明显,大多数患者出现症状才被确诊,导致疾病分期较晚,若不能对此类患者进行及时有效的治疗,将影响其预后,甚至可导致死亡。

图1 患者入院时影像学检查结果:A:胸部CT扫描显示右侧内侧胸腔积液的心脏和纵隔肿瘤;B:心脏MRI扫描显示右心房和纵隔入侵(如箭头所示)
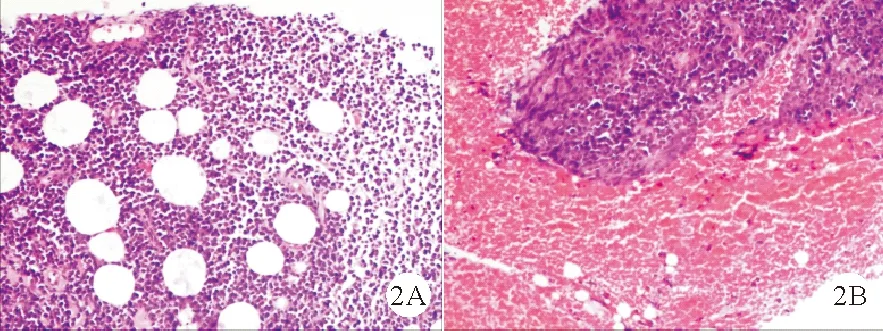
图2 患者纵隔活检病理检查结果:弥漫性片状增殖中等至大的肿瘤细胞,具有不规则的细胞核[苏木素-伊红(HE)染色,A:×40,B:×400]
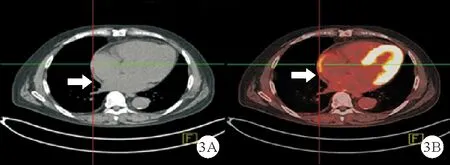
图3 患者化疗后复查影像学检查结果:A:胸部CT扫描显示纵隔和心房肿块明显缩小;B:PET/CT扫描显示右心房及纵隔无明显肿瘤(如箭头所示)
该疾病侵袭性高,发病率较低,患者生存期较短,其发病机制目前尚不明确,有研究认为可能是因免疫功能紊乱或某种病毒感染导致淋巴样组织出现,然后诱发淋巴样组织转化为淋巴瘤,其中包括先天性免疫缺陷、同种异体骨髓或实体器官移植、HIV及EBV感染等各种因素[7]。
临床上可通过超声心动图初步诊断,然后通过取活检组织和(或)手术切除肿块后进行病理检查确诊[8]。影像学成像显示肿瘤通过填充心腔,或渗透至心肌中,并侵入心包引起心包积液。少数还可以侵入心脏附近的大血管,如下腔静脉[9]。胸部CT、超声心动图和(或)心脏MRI可以显示心腔位置,并确定肿瘤大小、入侵程度和位置。肿瘤病变在CT扫描中显示为不均匀致密的病变,且在心脏MRI T1加权像中病变显示低信号。增强扫描呈不均匀强化。PET/CT可根据肿瘤组织对氟脱氧葡萄糖(F-FDG)的摄取程度判断肿瘤是否为恶性,能有效将解剖与功能成像结合,提高疾病诊断的准确性[10]。
用于治疗非霍奇金淋巴瘤的经典方案为CHOP方案[环磷酰胺(CTX)+多柔比星(ADM)+长春新碱(VCR)+泼尼松(PDN)],疗程多为6~8个周期[11]。利妥昔单抗作为CD20抗体,与CHOP方案联合应用治疗弥漫性大B细胞淋巴瘤取得了较好疗效[12]。手术切除肿瘤可显著缓解症状并降低因心血管意外导致死亡的几率,但目前尚无证据表明手术治疗可以延长患者的生存时间[13]。Liu等[14]报道了1例双侧肾脏受累的心脏淋巴瘤病例,患者由于右心室流出道阻塞和三度房室传导阻滞,接受了右心房肿瘤切除和心脏起搏器植入。因心脏淋巴瘤导致心脏阻塞,早期心脏淋巴瘤外科手术可以很大程度改善血液动力学,防止患者猝死,并进行下一步化疗,提高患者生存率[15]。
本例患者为老年男性,以心功能不全为首发表现,行心脏超声检查时发现右心房及纵隔肿物,PET/CT检查显示纵隔/右心房及周围淋巴结高代谢影,考虑为恶性淋巴瘤,根据纵隔组织病理检查结果确诊为弥漫性大B细胞淋巴瘤。但不能确定是从右心房转移至纵隔,还是纵隔向心脏生长。目前PET/CT是疾病早期定性诊断的最有效方法之一,病理检查是确诊的金标准。利妥昔单抗是老年淋巴瘤患者能有效延长生存期及控制疾病进展的最佳治疗选择[16]。该疾病的进一步治疗方案尚需更多病例证实。
综上所述,纵隔/心脏淋巴瘤在临床上较少见,对此类以心功能不全或活动后胸闷气促为首发表现的疾病需引起足够重视,及时对临床症状、活检病理确诊等检查结果进行综合分析,降低此类患者的漏诊率或误诊率,目前最有效的治疗方法为化疗和手术切除,可提高患者的生活质量,最大限度提高患者的生存率[17]。
