淋巴瘤患者的抑郁影响因素及护理干预
2021-01-08李莉武丽华张丽伟宋荔李佳
李莉,武丽华,张丽伟,宋荔,李佳
(山西白求恩医院/同济山西医院肿瘤中心 淋巴肿瘤科,山西 太原)
0 引言
淋巴瘤是一种起源于淋巴造血组织的实体瘤。由于对化疗药物敏感,临床治疗效果较理想。我们在借鉴、继承人们对癌症病人生活质量研究的基础上[1-2],对153 例淋巴瘤病人的抑郁情况进行了调查,并分析了影响病人抑郁情绪的可能因素,针对性地提出了护理对策。
1 对象与方法
1.1 研究对象
选取2017 年1 月至2019 年12 月在我科接受化疗、放疗的153 例淋巴瘤病人为研究对象,所有病例均经病理检查确诊为淋巴瘤。其中男102 例,女51 例,年龄27~75 岁,平均45.8 岁;同时选取我院非肿瘤病人84 例,其中男56 例,女28 例,年龄30~74 岁,平均48.9 岁。所有入选病人意识清楚,既往无精神障碍史,能够读写, 对量表及问卷能够理解,并且知情同意。
1.2 方法
1.2.1 采用Hamilton 抑郁量表(HAMD)
采用HAMD 测量淋巴瘤病人的抑郁情绪。HAMD 的评定标准:<7 分为无抑郁;7~16 分为轻度抑郁;17~23 分为中度抑郁;≥24 分为严重抑郁。
1.2.2 采用自编的淋巴瘤抑郁情绪相关问卷调查
了解淋巴瘤伴有抑郁病人的一般情况。调查表包括:年龄、性别、受教育程度、婚姻状况,对死亡的恐惧、疑病,无价值感,依赖感,缺乏社会支持,经济问题,工作生活方式的改变,客观病情严重程度(Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期),主观病情严重程度感,疼痛、治疗带来的副反应14 个项目。除客观病情严重程度外,其余各项均按五等级记分。自编问卷的前13个项目由病人填写,最后一项客观病情严重程度(由主治医师填写)。
1.3 统计学方法
将实验所得数据采用统计学软件SPSS 18.0 进行分析处理。统计方法包括t检验、方差分析、卡方检验、相关分析、多元逐步回归分析。
2 结果
2.1 一般资料的均衡性检验
用方差分析、卡方检验对一般资料进行均衡性检验,结果两组在年龄、性别、受教育年限、婚姻等方面的比较无统计学意义(P>0.05),淋巴瘤组调查前3 个月内生活事件数目、生活事件紧张总值及负性事件总值均与非肿瘤组无统计学差异(P>0.05),说明两组之间具有可比性。
2.2 两组病人抑郁情绪测量结果
具体见表1。
表1 两组病人抑郁情绪评分(±s)

表1 两组病人抑郁情绪评分(±s)
注:t=15.737,P<0.001。
组别 n HAMD 得分淋巴瘤组 153 12.77±5.74非肿瘤组 84 4.87±1.70
淋 巴 瘤 组153 例 病 人 中,HAMD ≥7 分 为108 例(70.59%);轻 度 抑 郁65 例(42.48%);中 度 抑 郁33 例(21.57%);重度抑郁10 例(6.54%)。非肿瘤组84 例病人中,HAMD ≥7 分有8 例(9.52%),均为轻度抑郁。
2.3 淋巴瘤病人抑郁情绪相关因素分析
为了进一步探索影响淋巴瘤病人抑郁的因素,我们以HAMD 得分为因变量,以淋巴瘤抑郁相关因素问卷的14 个项目得分为自变量,采用逐步回归法作多元回归分析,选入变量的显著水平P<0.01 或P<0.05。结果表明,选入回归方程的因素依次是:对死亡的恐惧、主观感受病情严重程度、无价值感、缺乏社会支持、疼痛与治疗带来的副反应、经济问题。此外,病人的依赖感、工作生活方式的改变、婚姻状况、客观病情严重程度、疑病等因素,分别通过影响病人无价值感、经济问题、缺乏社会支持、主观感受病情严重程度、对死亡的恐惧而间接地影响淋巴瘤病人的情绪。年龄、性别、受教育程度等因素与淋巴瘤抑郁没有明显关系,具体情况详见表2。
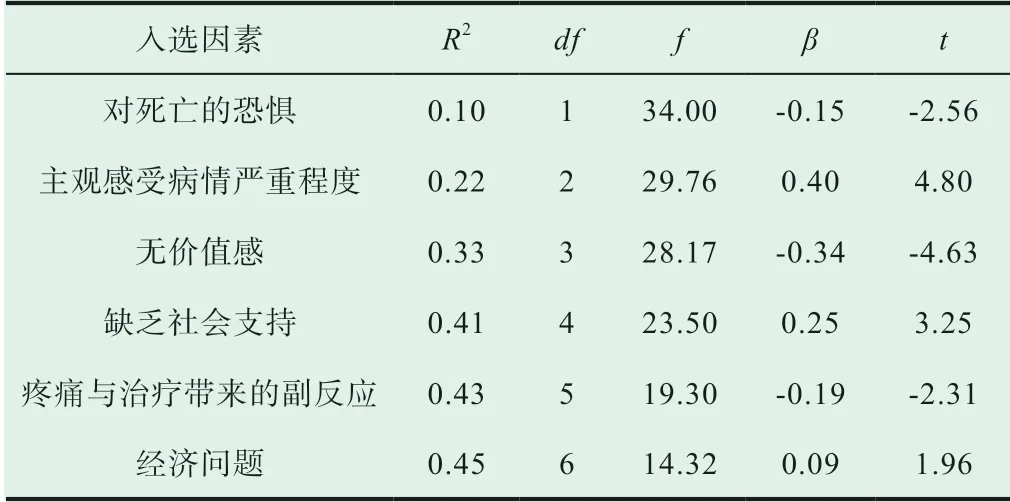
表2 淋巴瘤抑郁影响因素逐步回归分析结果
3 讨论
本研究调查结果显示患淋巴瘤后70.59%的病人有不同程度的抑郁,而非肿瘤住院病人(对照组),其中也包括严重糖尿病、心脏病、中风、高血压等疾病病人,仅9.52% 有轻度抑郁。
淋巴瘤的发病率与死亡率排在所有恶性肿瘤的第11~13位,本病若治疗得法,Ⅰ~Ⅲ期病人中有80%存活期可达到5a 及5a 以上。治愈后的淋巴瘤病人生活能力比严重糖尿病、心脏病等病人要强许多,可以有正常的工作能力。但本调查却显示淋巴瘤病人的心理健康状况远不及非肿瘤病人。面对重大应激事件,人们在情感震荡期和退缩期的主要情绪反应是焦虑、恐惧,而到了平静期主要的情绪反应便转换为抑郁[3]。淋巴瘤抑郁情绪障碍可使淋巴细胞的激活反应受到抑制,血中类固醇浓度增高,后者可抑制巨噬细胞,使其吞噬异物的能力下降,总之抑郁使人体的免疫力下降,促进了肿瘤的生长繁殖。另外,长期、严重的抑郁还会引起内脏器官活动失常。淋巴瘤继发抑郁,抑郁又促进了淋巴瘤的生长繁殖,最终使病人陷入一个不可遏制的恶性循环中[4]。
对淋巴瘤抑郁情绪影响因素的分析结果表明:病人对死亡的恐惧、主观感受病情严重程度、无价值感、缺乏社会支持、疼痛与治疗带来的副反应、经济问题等是影响淋巴瘤抑郁情绪的直接因素,而其他因素则是间接影响因素。这主要是因为患淋巴瘤后,病人内心世界存在着以下几种矛盾:①想死又怕死;②恐惧肿瘤在体内继续生长,恐惧机体旧病复发或再患新的疾病与总在怀疑上述事情已经发生之间的矛盾(疑病);③渴望自己的社会价值继续存在,与希望社会给予他们特殊的关怀与照顾之间的矛盾;④希望独立与要求家庭成员给予更多的照顾之间的矛盾;⑤想得到更多的社会支持与由于性格改变(吝啬、自私、以自我为中心、怨天尤人、挑剔任性、易激惹、要求多、意见多)而使他们变成不受欢迎的人之间的矛盾;⑥治疗费用昂贵与经济承受能力低之间的矛盾;⑦希望享受正常人的生活乐趣与由于疾病不得不改变原有工作生活方式之间的矛盾(社会地位的降低、社会关系的丧失、正常家庭生活的破坏)[5]。这七种矛盾在患淋巴瘤后情感震荡期、退缩期处于激烈对抗中,引起病人强烈的焦虑,随着疾病进入平静期,对抗着的矛盾逐渐趋于统一,统一的结果有两种:积极的与消极的。而70%~80% 的淋巴瘤病人趋向于消极的统一,表现为恐惧死亡、出现疑病心理、感到无社会价值、依赖感强、缺乏社会支持、经济问题严重、失去正常人的生活乐趣、这些必然导致病人继发抑郁情绪障碍。我们研究所选取的对象都是平静期的病人,研究结果与理论一致[6]。
4 护理
4.1 纠正病人对淋巴瘤的不良认知
淋巴瘤对人们造成的心理压力远远超过心肌梗死、中风、高血压等疾病,这主要是人们一直对淋巴瘤抱有偏差认知,即认为淋巴瘤是绝症。随着医学技术的发展,淋巴瘤目前已不再是绝症,早期病人完全可以治愈,即使是晚期,仍然可以减轻痛苦,并延长存活期。医务人员有责任及早对他们进行有关疾病性质、防治知识、研究动态、最新诊疗技术以及发展趋势等方面的教育,以纠正不良认知,降低病人对死亡的恐惧感。
4.2 帮助病人提高生活质量,树立战胜疾病的坚定信念
护士应及早向病人讲解生活质量与疾病转归的辩证关系,使病人明白在科学技术飞速发展的今天,新的抗癌药物或治疗技术不断被发现并应用于临床,在淋巴瘤的治疗上,随时都可能有重大突破,生命每延续一天,都可能获得新的机遇和希望。使病人自觉地调整自己的生活方式,不断提高生活质量。
4.3 鼓励病人尽早回归社会
接受化疗、放疗痊愈后的病人,随着时间的推移,治疗带来的后遗症会逐渐消失,身体逐渐康复,但是恢复期的病人普遍存在着两种偏差认知:①认为患了恶性肿瘤就永远地失去了工作能力,永远需要休养;②为消除与社会的隔离,他们渴望回归社会,回归社会后希望社会给予他们特殊的照顾,即享受正常人的待遇,又尽可能地避免体力与脑力的消耗。结果是要么回避社会;要么回到社会后,遭致人们的排斥,冷眼或被列入“另册”。这样使他们在心理上产生强烈的孤独感,无价值感。医生及主管护士应及时帮助病人纠正这两种偏差认知,适时对病人的身体、心理状况进行评估,根据他们的身体、心理健康状况,建议他们及早重返工作岗位,做一些力所能及的工作。
4.4 帮助病人进行自我人格修养
患淋巴瘤后病人对人际关系的需求格外强烈,渴望得到更多的社会支持,但由于病后病人人格上的改变,人际关系恶化,社会支持渐渐减少。社会支持的缺乏使病人的抑郁情绪日趋加重。因此护士应及时向病人介绍这方面的知识,有计划、有目的地教会病人采用更为积极的情绪宣泄途径;教会病人自我心理调节的方法与技术。
4.5 个别心理治疗
护士对那些患淋巴瘤后工作生活方式较病前有较大变化的病人,在建立良好的治疗关系的基础上,给予现实心理治疗[7],帮助病人正视现实,重新估计自己存在的价值,帮助他们尽快地投入新的工作生活中。
4.6 行为训练
对定期接受化疗、放疗并对治疗带来的副反应极其恐惧的病人进行行为训练。训练方法包括:渐进式肌肉放松、催眠、深呼吸、生物反馈、主动放松和指导性想像等,这些方法不仅能降低病人的焦虑、恐惧情绪,还对病人的血糖、血压、心率等的控制有明显作用。有资料显示以上训练是降低化疗、放疗不良反应的有效手段[8]。
4.7 药物治疗
对伴有严重抑郁、焦虑,不宜进行心理治疗或心理治疗效果差的病人,主要选用抗抑郁、抗焦虑药物治疗;对那些暂时还没有出现抑郁症状、已有轻度抑郁症状或重度抑郁已经得到缓解的病人,采取辅助少量抗抑郁药物配合心理治疗,达到标本兼治的目的[9]。
