小剂量缩宫素静滴辅助多模式分娩镇痛在初产妇中的临床应用效果
2021-01-07王平沈刚银光华
王平,沈刚,银光华
南京市中医药大学江阴附属医院,江苏无锡 214400
分娩对于产妇尤其是初产妇是一个疼痛和漫长的过程,不论在生理上还是在精神上都是很强烈的应激反应。长时间的疼痛和精神紧张会导致子宫的收缩乏力,产程的延长,危及母婴健康[1-2]。随着分娩镇痛方式的不断发展和完善,多模式的分娩镇痛方案应运而生,导乐仪联合连续硬膜外麻醉是无痛分娩最常用最安全有效的镇痛方法之一。多模式的镇痛方案可以有效的加速产程,降低产妇的应激反应[3]。缩宫素是产科常用的诱发子宫规律收缩加速产程的药物,小剂量缩宫素可以兴奋子宫的平滑肌,诱发宫缩而不对胎儿产生不利影响[4-5]。为研究小剂量缩宫素辅助多模式分娩镇痛在初产妇应用的安全性和有效性如何,2019年6月—2020年6月,我们将小剂量缩宫素静滴辅助多模式分娩镇痛应用于60例初产妇中,取得良好效果。现报告如下。
1 资料与方法
1.1 临床资料 选择南京市中医药大学江阴附属医院收治的初产妇120例,年龄(27.3±3.3)岁,孕周(39.6±1.6)周,BMI(24.3±3.3)kg/m2,胎儿双顶径(86.72±2.06)mm。纳入标准:ASAⅠ~Ⅱ级;年龄22~35岁;单胎、头位;具备阴道试产条件;具备缩宫素的应用指征。排除标准:有阴道分娩禁忌;严重妊娠合并症;硬膜外麻醉的禁忌证。所有产妇随机分为观察组和对照组各60例。本研究经医院医学伦理委员会批准,所有产妇均签署知情同意书。
1.2 小剂量缩宫素静滴辅助多模式分娩镇痛应用方法 所有产妇规律宫缩产程开始入产房待产,开放上肢静脉,连接胎心监护仪常规监护生命体征。对照组:连接导乐仪进行分娩镇痛,清洁干燥腰部及手腕粘贴部位皮肤,腰部传导贴于T12~S4的位置,中心点C组在上,D组在下。手部传导贴贴于双手桡神经虎口处及正中神经手腕处,A组贴于左手,B组贴于右手。采用递增和递减的方法增加到产妇手指微颤,根据产妇的耐受程度调节导乐仪频率,将产妇的疼痛感降到最低范围,宫口全开时关闭导乐仪。
当孕妇宫口开至3 cm时,于L2~3椎间隙硬膜外置管,给予试验剂量2%盐酸利多卡因3 mL,无全脊麻反应接0.1%罗哌卡因镇痛泵,泵的模式为:首次剂量10 mL,维持8 mL/h,自控镇痛(PCA)2 mL,PCA的间隔时间为20 min。宫口全开时关闭镇痛泵。观察组:在对照组分娩镇痛的基础上静滴小剂量缩宫素,将2.5 μg缩宫素加入5%的乳酸林格注射液中,以0.5 mL/min静滴,产科医生在分娩过程中根据宫缩情况及胎心变化调节缩宫素滴速,产妇正式临产后,逐渐停止使用,所有产妇均符合顺产的条件,无中转剖宫产病例。
1.3 观察指标和观察方法 两组产妇的镇痛效果采用视觉模拟评分法(VAS),即在一张白纸上画一条线,横线一端是数字0,另一端是数字10,0分为无痛,10分为最痛,由产妇在各个产程做自我评定,分值越高说明产妇疼痛越重,观察并记录产妇在第一、二、三产程VAS评分。在镇痛前、宫口开3 cm时、宫口开全时、胎儿娩出时,分别取产妇外周静脉血各5 mL,采用全自动分析仪AIA-360酶联免疫吸附法检测外周血肾上腺素(NE)、去甲肾上腺素(COR)、血清皮质醇(ADR)、促肾上腺素皮质激素(ACTH)。记录各个产程时间、产后2 h出血量及新生儿娩出时Apgar评分[6]。
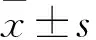
2 结果
2.1 两组不同产程VAS评分比较 不同产程VAS评分比较见表1。

表1 两组不同产程VAS评分比较(分,
2.2 两组不同时点外周血应激反应相关指标比较 不同时点外周血应激反应相关指标比较见表2。

表2 两组不同时点外周血应激反应相关指标比较
2.3 两组不同产程时间及产后2 h出血量、新生儿Apgar评分比较 不同产程时间及产后2 h出血量、新生儿Apgar评分比较见表3。
3 讨论
产妇的分娩的过程是伴随着疼痛和恐惧的过程,初产妇对分娩带着未知的恐惧,产妇的焦虑和恐惧情绪会随着分娩的疼痛而加剧,产妇血浆中应激反应的各种激素随着疼痛及恐惧的加剧而极剧分泌,分泌的激素使产妇对于疼痛的反应更加敏感,形成恶性循环,导致宫缩乏力,从而阻断了产程的进展,增加了剖宫产率[7]。因此,分娩过程中减轻产妇的疼痛至关重要。随着现代医学技术的不断发展,无痛分娩逐渐可以安全有效的应用于产妇。理想的分娩镇痛应该是不影响宫缩,起效快,作用可靠,对产妇、胎儿不良反应小,尽量避免运动阻滞,产妇能够清醒配合分娩。
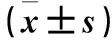
表3 两组不同产程时间及产后2 h出血量、新生儿Apgar评分比较
常规分娩镇痛包括非药物性镇痛和药物性镇痛两大类。以导乐仪为代表的非药物性镇痛研究取得了较为满意的临床效果,镇痛效果虽没有椎管内镇痛效果好,但可以加速产程,减少产后出血,胎儿无宫内窘迫的风险[8]。导乐仪依据神经生物学、神经解剖学及神经病理学原理,通过激活自身内源性阿片肽从大脑至脊髓不同层次上阻滞疼痛信息的传入,也抑制了交感神经活动和对疼痛的应激反应,提高了产妇的阈值,减轻疼痛,可使疼痛剧烈的9级在5 min内降至5级[9-10]。药物性镇痛为代表的连续硬膜外镇痛具有起效快,维持镇痛满足整个产程的需要,有效缩短产程,支持母乳喂养的先进性,还具有无创伤、无电磁辐射、无不良反应,是产科分娩镇痛的最确切方法。研究显示,硬膜外阻滞会抑制宫缩,宫口扩张减慢,容易导致产程延长[11-13]。因此,药物性镇痛给药时机一般在宫口扩张至2~3 cm时。随着产妇对于分娩镇痛的要求越来越高,对于全产程分娩镇痛提出了更高的要求,多模式的分娩镇痛方案应运而生。
缩宫素是临床上常用的增加子宫收缩频率和收缩力的药物,作用于子宫平滑肌,促进宫颈成熟和加快产程进展[14-15]。小剂量缩宫素可以加强妊娠期间子宫体的节律性收缩,收缩的性质和正常分娩相似,促使胎儿顺利娩出,小剂量低浓度静脉滴注缩宫素可以随时调整药物剂量保持生理水平有效宫缩,一旦发生异常随时停药,作用时间短,半衰期1~6 min[16-18]。由于产后子宫收缩乏力,可引起产后出血,预防性应用缩宫素可以显著减少产后出血量[19]。研究显示,外源性的催产素能有效缓解炎性疼痛,初步揭示了外源性催产素可以通过抗炎及减少致痛因子而在周围神经发挥镇痛作用,为临床镇痛提供了新思路[20]。
本研究显示,与对照组比较,观察组第一产程潜伏期、第一产程活跃期、第二产程、第三产程VAS评分低。与对照组比较,观察组宫口开3 cm时、宫口开全时、胎儿娩出时外周血应激反应相关指标水平降低。与对照组比较,观察组第一产程时间、第二产程时间短,产后2 h出血量少。提示小剂量缩宫素静滴辅助多模式分娩镇痛可以减轻初产妇分娩疼痛程度,并促进子宫收缩,减少产后出血,减轻产妇的应激反应,对于新生儿无不利影响。
总之,小剂量缩宫素静滴辅助多模式分娩镇痛在初产妇中的应用效果较好,具有临床推广价值。
