异位妊娠经单孔腹腔镜与多孔腹腔镜手术治疗的效果比较
2021-01-06聂小毳
何 芳 聂小毳
沈阳市妇婴医院妇科四病房,辽宁沈阳 110011
异位妊娠也称作“宫外孕”,是指在子宫之外发生受精卵的着床发育,包括卵巢妊娠、腹腔妊娠、输卵管妊娠等,其中发生最多的是输卵管妊娠[1]。由于缺乏特异性表现,即使在早期有少量阴道出血、腹痛、停经等症状,也常被患者忽视[2],有的患者甚至在破裂或流产出现前没有任何表现,容易被漏诊或误诊,而一旦异位妊娠破裂,患者会有急性发作的反复腹痛并伴有阴道出血,甚至会引起休克,其危害不容忽视[3]。目前对异位妊娠的治疗仍以手术治疗为主,随着微创技术的发展,腹腔镜手术在异位妊娠的治疗中得到越来越多的应用,特别是经脐单孔腹腔镜手术日益受到关注,因其较好的美容效果而受到患者特别是年轻女性的青睐[4]。本研究旨在为临床医生选择合理的治疗方式提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选择2017年3月~2018年3月沈阳市妇婴医院收治的60例异位妊娠患者为研究对象,采用随机数字表法分为观察组和对照组,每组各30例。观察组中,年龄20~40岁,平均(28.5±4.5)岁;体重指数19~29 kg/m2,平均(23.0±1.7)kg/m2;停经时间34~87 d,平均(52.1±8.4)d;孕次1~4次,平均(2.2±0.3)次;妊娠包块3.1~5.1 cm,平均(3.8±1.2)cm。对照组中,年龄21~40岁,平均(28.3±4.4)岁;体重指数20~28 kg/m2,平均(22.9±1.6)kg/m2;停经时间35~88 d,平均(53.2±8.5)d;孕次1~4次,平均(2.2±0.4)次;妊娠包块3.2~5.2 cm,平均(3.9±1.3)cm。两组年龄、体重指数、停经时间、孕次、包块大小等一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①患者及家属签署知情同意书;②均经妇科检查、血人绒毛膜促性腺激素(HCG)或尿HCG 及超声检查确诊。排除标准:①有既往腹部手术史者;②心、肝、肾功能不全者;③合并有盆腔粘连或盆腔炎等其他妇科疾病者;④手术禁忌证。本研究经医院医学伦理委员会审核批准。
1.2 方法
观察组实施经脐单孔腹腔镜手术,对照组实施多孔腹腔镜手术,均术前禁水4 h,禁食8 h,将脐部清洁消毒,并作包括生化、心电图、血尿常规、肝肾功能检查等在内的术前常规检查,择机实施手术。
1.2.1 观察组 患者取膀胱截石位,给予全麻后行气管插管,首先是二氧化碳气腹的建立,在脐中心位置做长约2 cm 的弧形切口,在穿刺引导器上连接三通道转换器并将其置入腹腔镜,然后将穿刺引导器卸下从切口拉出,固定三通道转换器,在其中放入抓钳、双极电凝、腹腔镜,吸出盆腔内的积血,分离粘连组织,抓钳提起输卵管伞端,双极电凝输卵管系膜切断直至输卵管宫角部,行患侧输卵管切除术。如果患者想保留生育功能,行患侧输卵管造口取胚术,用无损伤抓钳拨动输卵管,暴露要切开部位,切口选在输卵管系膜对侧缘,妊娠包块最突出之处,单极沿输卵管长轴纵行切开,将妊娠物取出后根据出血量决定是否缝合输卵管,是否进行电凝止血。给予患者输卵管系膜局部注射甲氨蝶呤以防持续性异位妊娠的发生。
1.2.2 对照组 患者取仰卧位,麻醉方式与观察组相同,消毒铺巾并留置尿管后在脐下缘做一横切口,长约1 cm,建立二氧化碳气腹并维持12 mmHg 的压力,在脐切口作10 mm Trocar 穿刺并将腹腔镜置入,在腹控镜引导下分别于麦氏点及左下腹麦氏点对应点作5、10 mm Trocar 穿刺,操作时注意避开血管,共三个穿刺孔。手术方式具体操作同上。
1.4 观察指标及评价标准
①手术一般情况:包括手术时间(从置入Trocar至结束手术切口缝合的时间)、术中出血量(吸引量-冲洗量)、术后排气时间、住院时间、住院总费用。②术后疼痛与美容满意度:用视觉模拟量表(VAS)于术后第1 天评估患者疼痛程度,得分范围为0~10分,0分表示无疼痛,10分表示难以承受的剧烈疼痛,评分越高说明疼痛越严重;于术后3个月由患者对腹部瘢痕美容满意度进行1~5 分评价,分别代表非常不满意、不满意、一般、满意、非常满意,评分越高说明美容满意度越高。③术后并发症:统计患者术后并发症发生情况,包括切口感染、术后出血、皮下气肿等。
1.5 统计学方法
采用SPSS 20.0 统计软件,计量资料采用均数±标准差(±s)表示,两组计量资料若符合正态分布则用两样本T检验;多组计量资料比较用单因素方差分析;计数资料以百分比(%)表示,组间比较用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术一般情况的比较
观察组手术时间长于对照组,术后排气时间和住院时间短于对照组,差异有统计学意义(P<0.05);两组术中出血量和总费用比较,差异无统计学意义(P>0.05)(表1)。
表1 两组患者手术一般情况的比较(±s)
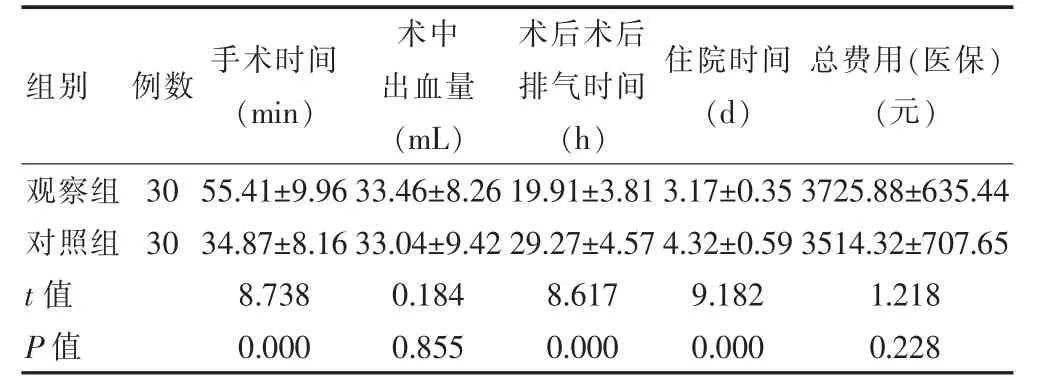
表1 两组患者手术一般情况的比较(±s)
组别例数 手术时间(min)术中出血量(mL)术后术后排气时间(h)住院时间(d)总费用(医保)(元)观察组对照组t值P值30 30 55.41±9.96 34.87±8.16 8.738 0.000 33.46±8.26 33.04±9.42 0.184 0.855 19.91±3.81 29.27±4.57 8.617 0.000 3.17±0.35 4.32±0.59 9.182 0.000 3725.88±635.44 3514.32±707.65 1.218 0.228
2.2 两组患者术后疼痛与美容满意度的比较
观察组VAS评分低于对照组,美容满意度评分高于对照组,差异有统计学意义(P<0.05)。
表2 两组患者术后疼痛与美容满意度的比较(分,±s)
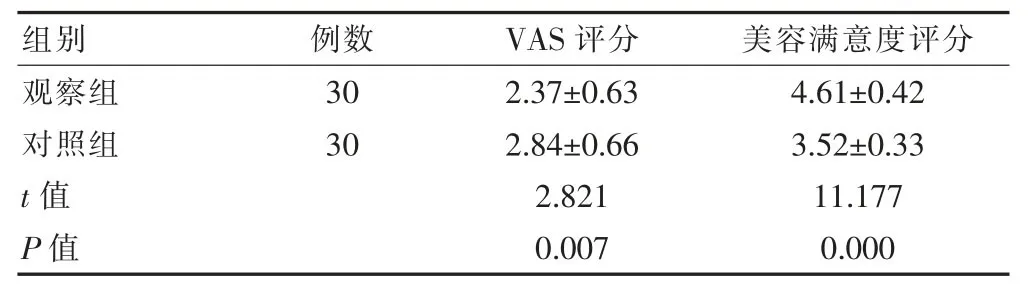
表2 两组患者术后疼痛与美容满意度的比较(分,±s)
组别例数 VAS评分 美容满意度评分观察组对照组t值P值30 30 2.37±0.63 2.84±0.66 2.821 0.007 4.61±0.42 3.52±0.33 11.177 0.000
2.3 两组患者并发症发生情况的比较
观察组1例患者术后出现皮下气肿,并发症总发生率为3.33%;对照组3例患者出现术后并发症,1例术后出血,1例切口感染,1例皮下气肿,并发症总发生率为10.00%,两组并发症总发生率比较,差异无统计学意义(χ2=1.071,P=0.301)。
3 讨论
单孔腹腔镜的手术入路是人体脐部的天然瘢痕,与多孔腹腔镜手术相比,不会在患者腹部留下过多瘢痕,但是其手术操作相对较复杂,对术者的技术水平要求较高[5],因此对临床医生而言,早期开展单孔腹腔镜手术应以简单点的手术为宜,异位妊娠手术是最好的选择之一[6]。
本研究中对照组实施三孔腹腔镜手术,以三孔入路进入腹腔,对患者有较大创伤,但也正因为有三孔操作,术者可以分散置入手术器械,将相应器官或组织充分暴露,具有良好的手术视野[7],而观察组实施单孔腹腔镜手术,仅在脐部做一切口,因此手术器械进入腹腔只有一个入路,相对集中的手术器械在操作时容易相互干扰[8],另外光源与器械在同一轴上,很难进行三角操作,手术视野较狭窄,增加了手术难度[9],本研究结果显示,观察组手术时间长于对照组(P<0.05),与此有很大关系,但观察组术后排气时间和住院时间短于对照组(P<0.05),提示单孔腹腔镜手术比多孔手术更有利于患者的恢复。术中出血量、住院总费用两组比较,差异无统计学意义(P>0.05),提示单孔腹腔镜手术没有增加手术出血,也没有加重患者经济负担,这与花茂方等[10-13]的研究结论是一致的,也充分说明了单孔腹腔镜手术的优势。
本研究结果显示,观察组术后VAS评分低于对照组(P<0.05),提示单孔腹腔镜比多孔腹腔镜更能减轻患者的术后疼痛,而疼痛的减轻又会缩短住院时间,促进患者康复,再次印证了单孔腹腔镜的优势。此外,观察组术后美容满意度评分高于对照组(P<0.05),因为单孔腹腔镜操作的手术切口被脐部皱褶完全隐藏,美容效果优于多孔腹腔镜手术[14]。而在并发症方面,从理论上来说单孔腹腔镜手术可以降低发生切口感染、切口疝等并发症的概率[15-16],但本研究中两组并发症总发生率比较,差异无统计学差异(P>0.05),提示并未显现出单孔腹腔镜手术在降低并发症方面的优势,考虑与研究例数较少有关,相关的证据可以通过以后的大样本研究去获取,但应看到观察组并未发生切口感染,总体的并发症发生率还是要低于对照组的。
综上所述,单孔腹腔镜手术减轻了患者疼痛,术中出血量少,术后恢复快,兼顾了微创与美容的优点,具有广阔的临床应用前景。
