益阴通利汤治疗阴虚湿热型肾病综合征临床观察*
2021-01-04陈彩凤吴社泉张晓娟黄小芬
陈彩凤 吴社泉 张晓娟 李 非 黄小芬
肾病综合征(Nephrotic syndrome,NS)也称为水肿病,多因体内水液潴留引起,主要表现为眼睑、头面、腹背、四肢甚至全身浮肿[1]。水肿在中医范围内为根据证候特点而命名的疾病,《黄帝内经》首先提出水肿可能由风、湿及其他外邪入侵引发,并与肺、肾、脾功能失调导致的机体气化功能紊乱有关[2],患者因外邪入侵、肾亏体虚、情志不调等因素导致脾失传输、膀胱气化不利、肺失通调、肾失开合,机体输布津液失常,水液潴留于机体,泛滥于肌肤[3]。阴虚湿热型是本病常见证型,大量研究发现,长期大剂量使用糖皮质激素后,会出现热毒之象,耗伤阴津,且热邪与水湿相互郁结,湿热交蒸,最终出现阴虚湿热之证,本文拟采用益阴通利汤对其进行治疗,取得了满意疗效,结果如下。
1 资料与方法
1.1 一般资料选取2018年10月—2019年9月我院收治的阴虚湿热型肾病综合征患者60例。采用随机数字表法将其分为观察组、对照组各30例,观察组中男16例,女14例;年龄42~54岁,平均(48.15±4.09)岁;平均病程(1.90±0.23)年,对照组中男17例,女13例;年龄41~55岁,平均(48.23±4.06)岁;平均病程(1.91±0.21)年,2组一般资料比较差异无统计学意义(P>0.05),有可比性。本研究经我院伦理委员会批准。
1.2 诊断标准西医诊断标准[4]:患者全身水肿,可见胸水与腹水体征,下肢高度水肿,24 h尿蛋白≥3.5 g,血浆白蛋白≤30 g/L,高脂血症。中医阴虚湿热证诊断标准[5]:浮肿不甚,五心烦热,口干咽燥,两颧潮红,目睛干涩,头晕耳鸣,舌质红嫩,苔黄腻或少苔,脉细数。患者均符合肾病综合征的诊断,且中医辨证为阴虚湿热型,均对本研究内容知情。
1.3 排除标准糖尿病肾病、狼疮性肾病、高血压性肾病等继发性肾病综合征。
1.4 方法对照组予以肾病综合征基础治疗,即规范使用糖皮质激素(起始足量泼尼松1 mg/kg/d,口服8~12周;缓慢减量:足量治疗后每1~2周减原用量的10%,减至时20 mg/d时,要更加缓慢减量;长期维持:10 mg/d维持半年)、抗血小板聚集药、 ACEI 类药物,根据具体情况选用免疫抑制剂、降脂药、 扩容和利尿。观察组在对照组基础上采用益阴通利汤(梁教授经验方)加减治疗,药方组成:生鳖甲(先煎)30 g,麦冬、南沙参、胡麻仁各15 g,丹参12 g,白芍、猪苓、泽泻、女贞子、墨旱莲各15 g,田七10 g,益母草20 g,甘草10 g。以1000 ml水煎服,先大火煮沸,后以文火煮至剩2碗水,1剂/d,分早晚2次服用,1周为一个疗程,连续治疗3个疗程评估疗效。
1.5 观察指标①比较2组治疗总有效率,分为痊愈(水肿与全身症状均消失)、好转(水肿与全身症状部分消失或退而未尽,消失较慢)、无效(水肿消退不明显且停药后复发,全身症状未见改善),总有效率=(痊愈+好转)例数/总例数×100%;②记录2组症状消失时间;③比较2组治疗前后肝肾功能指标(血清白蛋白、24 h尿蛋白定量、血肌酐);④记录不良反应发生情况。
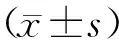
2 结果
2.1 2组患者治疗有效率比较观察组治疗总有效率高于对照组(P<0.05)。见表1。

表1 2组患者治疗有效率比较 (例,%)
2.2 2组患者症状消失时间比较观察组浮肿、五心烦热、口干咽燥、头晕耳鸣消失时间短于对照组(P<0.05),2组其他症状消失时间比较差异无统计学意义(P>0.05)。见表2。
2.3 2组患者肝肾功能指标变化比较治疗后观察组血清白蛋白水平高于对照组,而24 h尿蛋白定量、血肌酐低于对照组(P<0.05)。见表3。

表2 2组患者症状消失时间比较 (例,

表3 2组患者肝肾功能指标变化比较 (例,
2.4 2组患者不良反应发生率比较观察组不良反应发生率13.33%(4/30,体位性低血压、低钾血症各1例,口渴乏力2例)与对照组6.67%(2/30,低钾血症、口渴各1例)比较差异无统计学意义(χ2=0.741,P>0.05)。
3 讨论
肾病综合征患者常以大量蛋白尿、低白蛋白血症、高脂血症、高度浮肿为主要表现[6]。肾病综合征在中医属于“水肿”范畴,中医认为本病多因体内外邪,饮食失调,体虚肾亏或过度劳累等导致肺失通调,脾失运转,肾失开合,膀胱气化不良,导致水液潴留于体内[7],湿热之邪不仅是本病发生的病理因素,也是病程迁延难愈的重要致病因素,贯穿病程始终,证属本虚标实,治疗上在平衡肺、脾、肾三脏阴阳基础上,以清热利湿活血为治疗大法,标本兼治,固利兼施[8,9]。
益阴通利汤为岭南梁氏学术流派梁剑波老先生针对慢性肾炎、肾病综合征之阴虚湿热型所创立的有效验方之一。其认为临床上应用激素的肾病患者往往出现伤阴之象,并见湿热内蕴之证,常用益阴通利汤配合激素治疗效果显著,且可减轻大剂量激素的不良作用。本研究显示,观察组在常规肾病综合征治疗的基础上予以益阴通利汤治疗3个疗程,其总有效率达90.00%,明显高于对照组的66.67%,这表明对肾病综合征阴虚湿热型患者予以益阴通利汤有利于提高临床疗效,与吴社泉等[10]的报道结果相符。益阴通利汤中鳖甲、麦冬、南沙参滋阴清热,女贞子、墨旱莲补肾阴以养元阴;猪苓、泽泻养阴利水湿;胡麻仁养阴润燥通便,使邪有出路,白芍酸甘收敛固涩,使阴不外泄;三七、丹参、益母草活血养阴;黄芪阳中求阴,甘草调和诸药。全方共奏滋阴清热利湿之效,滋阴而不碍湿,清热活血而不伤正,利水而不伤阴,有利于提高对阴虚湿热型肾病综合征的疗效,从而可以减轻激素治疗不良作用,这也是观察组浮肿、五心烦热、口干咽燥、头晕耳鸣消失时间短于对照组的原因。张勉之教授[11]也认为对肾病综合征患者需予以清热利湿、降逆排毒等,同时结合个体生理、病理特点予以辨病辨证,调和阴阳,促进阴阳平衡,升降结合,调畅气机。
血浆白蛋白为诊断肾病综合征及评价疗效的敏感指标,血肌酐、尿素氮为判断肾小球滤过功能的重要指标,在已知的呋塞米说明书中不良反应提及过度的利尿剂脱水可导致肾小球滤过率下降[12]。而从中医角度,肾病综合征多属本虚标实,本虚多为先天不足、劳累过度或久病所致,患者水液输布异常,泛滥皮肤产生水肿,精微不能输布,封藏失职而下泄出现蛋白尿,标实多系风水、水湿、湿热,由脾肾虚弱导致卫外不固而易感外邪,形成水湿,水湿阻碍气机运行又伤阳,郁久化热形成瘀血,瘀血加重气滞,气化不利又加重水肿[13]。本研究发现,治疗后观察组血清白蛋白水平高于对照组,而24 h尿蛋白定量、血肌酐低于对照组,表明应用益阴通利汤治疗肾病综合征对其病情缓解及肾功能有较好改善作用。现代药理研究也发现麦冬的甾体皂苷类、高异黄酮类、多糖类等成分具有降血糖、保护心血管系统、增强免疫力、抗皮肤衰老、抗炎、抗肿瘤等药理作用[14];丹参作为活血化瘀的高效药,具有改善微循环、降压、扩血管、降血脂、防治动脉粥样硬化等多种药理活性[15];猪苓提取物对肾结石大鼠有较强利水渗湿作用[16]。本研究也显示,2组不良反应发生率比较差异无统计学意义,表明应用益阴通利汤治疗肾病综合征是安全的,不会明显增加呋塞米相关不良反应。
综上所述,益阴通利汤治疗肾病综合征阴虚湿热型患者疗效较好,且能有效减轻激素治疗不良作用,值得在临床推广实践。
